Parodontitis (Parodontose)
INHALTSVERZEICHNIS
Was ist eine Parodontitis?
Weiterlesen
Was sind die Symptome einer Parodontitis?
Weiterlesen
Welche Ursachen hat eine Parodontitis?
Weiterlesen
Wie lässt sich eine Parodontitis diagnostizieren?
Weiterlesen
Wie läuft eine Parodontosebehandlung ab?
Weiterlesen
Wie erfolgt die Nachsorge bei einer Parodontitis?
Weiterlesen
Was sind mögliche Folgen bei einer Parodontose?
Weiterlesen
Wie ist die Prognose bei einer Parodontitis?
Weiterlesen
Wie sieht die richtige Ernährung bei einer Parodontitis aus?
Weiterlesen
Welche Hausmittel helfen bei einer Parodontose?
Weiterlesen
Wie kann ich einer Parodontitis vorbeugen?
Weiterlesen
Mit welchen Erkrankungen steht eine Parodontitis in Verbindung?
Weiterlesen
Was kostet die Behandlung einer Parodontitis?
Weiterlesen
Das Wichtigste zusammengefasst
Typische Anzeichen für eine Parodontitis sind Zahnfleischblutungen, Zahnfleischrückgang, empfindliche Zahnhälse, rotes und angeschwollenes Zahnfleisch, dauerhafter Mundgeruch, Eiteraustritt aus den Zahnfleischtaschen sowie lockere Zähne. Falls Du diese Symptome ignorierst, greift die Entzündung auf den Kieferknochen über. Dieser kann die Zähne im schlimmsten Fall nicht mehr halten und sie fallen aus.
Die Entwicklung der Parodontitis ist ein multifaktorielles Geschehen, dem einerseits eine übermäßige bakterielle Besiedelung, andererseits hygienische Mängel, schlechte Ernährungsgewohnheiten, andere Grunderkrankungen, Rauchen, Stress oder aber auch eine genetische Disposition und Immundefekte zugrunde liegen.
Wichtige Maßnahmen zur Risikoreduktion sind dabei in erster Linie regelmäßige Zahnarztkontrollen, eine sehr gute Mundhygiene, Verwendung von Zahnseide und Zwischenraumbürstchen, Verzicht auf Nikotin, säurehaltige Getränke und zuckerreiche Ernährung.
Da die Parodontitis weitreichende Folgen wie Zahnfleischrückgang, Lockerung der Zähne bis hin zum Zahnverlust nach sich zieht, muss in jedem Fall mit einer Therapie begonnen werden. Diese reicht je nach Erkrankungsstadium von einer gründlichen Reinigung der Zähne bis hin zur medikamentösen Behandlung und zu chirurgischen Eingriffen.
Was ist eine Parodontitis?
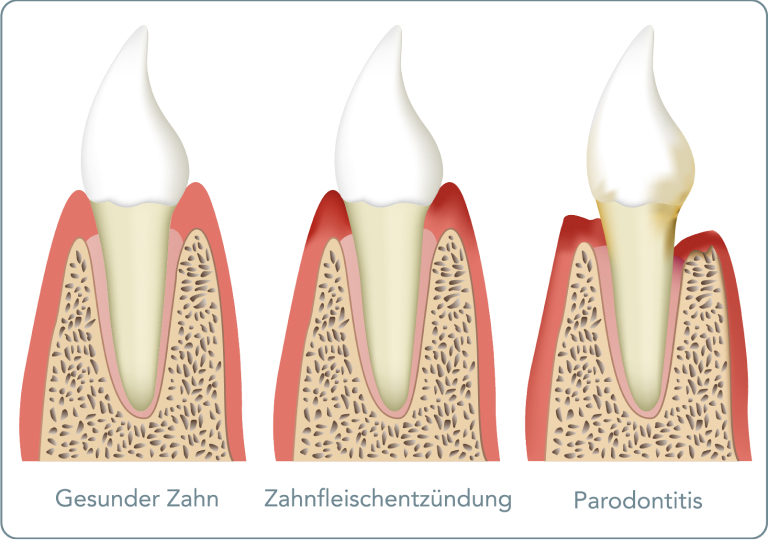
Die Parodontitis oder auch umgangssprachlich als Parodontose bekannt, ist eine chronische bakterielle Entzündung, welche sowohl den Zahnhalteapparat als auch das Zahnfleisch betrifft. Der Zahnhalteapparat oder Parodont besteht aus vier Teilen: Zahnfleisch, Zahn, Zahnfach und Wurzelhaut. Sobald einer dieser Bereiche entzündet ist, handelt es sich um eine Parodontitis. Die Parodontologie ist die Lehre vom Zahnapparat, welche sich mit der Prävention, Diagnose und Behandlung von Erkrankungen des Zahnfleisches und Stützgewebes befasst. Die Parodontitis ist neben Karies die häufigste Erkrankung im Bereich der Zahnheilkunde. In Deutschland sind circa 11,5 Millionen Menschen davon betroffen und etwa jeder siebte der unter 30-Jährigen leidet an Parodontitis. Ab dem 45. Lebensjahr stellt die Parodontose sogar die häufigste Ursache für Zahnverlust dar.
Gibt es einen Unterschied zwischen einer Parodontose und Parodontitis?
Der Begriff Parodontitis ist medizinisch korrekt und bezeichnet eine chronische bakterielle Entzündung des Zahnhalteapparates und des Zahnfleisches. Eine Parodontose hingegen bezeichnet eigentlich eine nicht-entzündliche, degenerative Erkrankung. Umgangssprachlich werden diese Begriffe allerdings gleichbedeutend verwendet. Im allgemeinen Sprachgebrauch hat sich die veraltete Bezeichnung Parodontose durchgesetzt.
Welche Formen der Parodontitis gibt es?
Experten unterscheiden zwei Formen der Parodontitis: die apikale und marginale Parodontitis. Bei der apikalen Form beginnt die Entzündung an der Wurzelspitze und breitet sich auf die Wurzelhaut beziehungsweise den Knochen aus. Die Ursache dafür ist meistens eine bakterielle Infektion der Zahnpulpa. Die marginale Parodontitis geht vom Zahnfleischsaum aus. Diese Art der Parodontitis entsteht infolge einer Zahnfleischentzündung (Gingivitis).
Was sind die Symptome einer Parodontitis?
Eine Parodontose beginnt häufig schleichend und wird von vielen Betroffenen erst spät wahrgenommen. Ein erstes Anzeichen für eine Parodontitis kann Zahnfleischbluten sein, welches beispielsweise nach dem Zähneputzen auftritt.
In dieser Phase lässt sich eine Parodontose noch sehr gut behandeln. Erfolgt keine Behandlung, ist das Zahnfleisch meist gerötet, geschwollen und empfindlich. Wenn während des Putzens oder der Reinigung der Zahnzwischenräume Blutungen auftreten, sind das Anzeichen dafür, dass die Entzündung in den Zahnzwischenräumen liegt. Auch in diesem Stadium kann der Experte die Schäden wieder vollständig beheben. Falls Du diese Symptome weiterhin ignorierst, greift die Entzündung auf den Kieferknochen über. Dieser kann die Zähne im schlimmsten Fall nicht mehr halten und sie fallen aus. Zwischen den ersten Symptomen und dem Abbau des Kieferknochens liegen etwa fünf Jahre. Typische Anzeichen für eine Parodontitis sind demnach Zahnfleischblutungen, Zahnfleischrückgang, empfindliche Zahnhälse, rotes und angeschwollenes Zahnfleisch, dauerhafter Mundgeruch, Eiteraustritt aus den Zahnfleischtaschen sowie lockere Zähne.
Welche Ursachen hat eine Parodontose?
Eine Parodontose entsteht, wenn Giftstoffe einiger Bakterienarten das Zahnfleisch angreifen. Derartige Giftstoffe entstehen, wenn Du den Zahnbelag, also Plaque, am Zahnfleischsaum nicht regelmäßig und gründlich entfernst. Wenn diese Stoffe sich nun vermehren und Dein Körper sie nicht mehr abwehren kann, entstehen Entzündungsherde. Der Zahnhalteapparat erkrankt und das Zahnfleisch löst sich vom Kieferknochen. In Folge bilden sich sogenannte Zahnfleischtaschen, in welche vermehrt Bakterien und Viren eindringen. Diese Taschen sind allerdings nur sehr schwer zu reinigen und Du benötigst professionelle Unterstützung. Das frühe Stadium einer Zahnfleischentzündung heißt Gingivitis. Wenn diese nicht behandelt wird, kommt es zur Parodontitis.
Welche Risikofaktoren begünstigen eine Parodontitis?
Das Risiko an einer Parodontitis zu erkranken hängt von verschiedenen Faktoren ab. Vor allem eine unzureichende Mundhygiene ist ein sehr großer Risikofaktor. Auch Rauchen, Diabetes mellitus, Übergewicht und Bluthochdruck begünstigen eine Parodontose. Darüber hinaus können psychosozialer Stress, ungesundes Essverhalten und hormonelle Veränderungen wie eine Schwangerschaft oder die Wechseljahre einen negativen Einfluss haben. Bei Patienten mit einem schwachen Immunsystem oder einer Immunsystemerkrankung ist die Wahrscheinlichkeit für eine Parodontose-Erkrankung ebenfalls erhöht.
Ist eine Parodontitis ansteckend?
Da eine Parodontitis eine bakterielle Infektionskrankheit ist, ist sie grundsätzlich auch ansteckend. Eine Übertragung in Form einer Tröpfcheninfektion (beispielsweise Husten) ist aber eher unwahrscheinlich. Ein höheres Risiko besteht beim Küssen oder beim gemeinsamen Benutzen von Besteck, Gläsern oder Zahnpflegemitteln. Besonders bei Säuglingen ist Vorsicht geboten, da die Eltern den Erreger auf das Kind übertragen können.
Wie lässt sich eine Parodontitis diagnostizieren?
Um herauszufinden, ob Du unter einer Parodontitis leidest, solltest Du bereits bei ersten Zweifeln einen Zahnarzt oder einen Parodontologen aufsuchen. Symptome wie Zahnfleischbluten, Reizempfindlichkeit bei Wärme oder Kälte sowie Mundgeruch können auf eine Parodontose hindeuten. Je früher Du einen Spezialisten aufsuchst, umso besser kann die Behandlung erfolgen. Wenn Deine Zähne sich bereits locker anfühlen und wackeln, ist die Therapie meist langwieriger und umfangreicher.
Die Diagnose kann der Arzt auf unterschiedliche Weise durchführen. Das Staging gibt dabei den Schweregrad der Parodontitis zum Zeitpunkt der Diagnose an. Wichtig ist hierbei, wie stark das Zahnfleisch zurückgewichen ist, wie viel Knochengewebe verloren gegangen ist und ob beziehungsweise wie viele Zähne aufgrund der Erkrankung ausgefallen sind. Insgesamt gibt es vier Stadien. Das Grading gibt den Grad der Erkrankung an und beschreibt das mögliche Fortschreiten der Parodontose. Grad A steht hierbei für ein langsames, Grad B für ein moderates und Grad C für ein rasches Fortschreiten. Die Beurteilung erfolgt in diesem Fall anhand der Krankengeschichte und dem allgemeinen Zustand des Patienten.
Zu Beginn jeder Diagnose führt der Arzt eine Anamnese durch. Dabei erkundigt er sich nach Deinen Beschwerden und ob Du Zahnschmerzen hast oder ob Dein Zahnfleisch blutet. Danach erfolgt die allgemeine Befunderhebung. Der Experte untersucht die Mundschleimhaut, die Zähne und den Zustand des Zahnhalteapparates. Besonders wichtig ist die Beurteilung des Zahnfleisches. Ist dieses bereits zurückgewichen oder rötlich und geschwollen, spricht das für eine Parodontitis. Als Nächstes kontrolliert der Zahnarzt, ob Zähne fehlen oder Kronen, Implantate oder Zahnersatz vorhanden sind. Auch die Zahnempfindlichkeit gilt es zu überprüfen, dafür sprüht der Mediziner kaltes Wasser auf Parodontitis-verdächtige Zähne. Weitere Diagnosemethoden sind der Parodontale Screening Index (PSI), die Röntgenuntersuchung, der BOP- und PB-Index, die Furkationsbeteiligung, die Zahnbeweglichkeit sowie der aMMP-8-Schnelltest.
Parodontale Screenig Index (PSI)
Der Parodontale Screening Index eignet sich sehr gut für die frühzeitige Erkennung der Parodontitis. Dabei untersucht der Arzt mithilfe einer WHO-Sonde das Zahnfleisch auf Zahnfleischtaschen. Diese Sonde besitzt an der Spitze eine kleine Kugel mit einem Durchmesser von 0,5 Millimetern, welche Verletzungen am Zahnfleisch verhindert und Unebenheiten erfasst. An der Sonde befindet sich zwischen 3,5 und 5,5 mm eine schwarze Markierung, um die Tiefe der Zahnfleischtasche zu messen. Je nach Taschentiefe sind fünf Grade voneinander zu unterscheiden. Code 0 steht für gesundes Zahnfleisch und es ist keine Behandlung notwendig. Im Falle von Code 1 blutet das Zahnfleisch leicht nach der Untersuchung und es sollte eine gründliche Zahnreinigung erfolgen. Stellt der Arzt Zahnstein fest und das Zahnfleisch blutet nach der Sondierung, handelt es sich um einen Code 2. Auch hier ist eine professionelle Zahnreinigung beziehungsweise Umstellung der Zahnpflege erforderlich. Bei Code 3 ist die schwarze Markierung der Sonde teilweise nicht mehr sichtbar, Zahnstein und Zahnfleischbluten können zusätzlich auftreten. Hier ist eine Parodontitis-Therapie notwendig. Sollte die schwarze Markierung komplett in der Zahnfleischtasche verschwinden, muss unbedingt eine Behandlung der Parodontose erfolgen.
Röntgenuntersuchung
Die Röntgenuntersuchung ist eine sehr klassische Untersuchungsmethode. Anhand des Röntgens kann der Arzt allerdings lediglich feststellen, wie viel und an welchen Stellen Kieferknochengewebe abgebaut wurde. Dieser Knochenschwund ist bereits eine sehr schwerwiegende Folge der Parodontitis, somit eignet sich eine Röntgenuntersuchung nicht für eine frühzeitige Erkennung der Parodontose. Diese Methode ist also nur als ergänzende Untersuchung nützlich.
BOP- und PB-Index
BOP steht für Bleeding in probing: Wenn das Zahnfleisch beim Sondieren blutet, dokumentiert dies der Zahnazrt als BOP positiv. PB-Index ist die Abkürzung für Papillen-Blutung-Index. Die freien Zahnfleischstellen zwischen benachbarten Zähnen werden Papillen genannt. Bei einer Entzündung beginnen sie durch leichten Druck mit der Sonde zu bluten. Je nach Stärke der Blutung unterscheiden Experten zwischen fünf Schweregraden: 0 bedeutet keine Blutung, 4 steht für eine stärkere, fließende Blutung.

Furkationsbeteiligung
Furkation bedeutet, dass sich die Wurzel eines Zahnes aufteilt. Das ist bei den vorderen und hinteren Backenzähnen der Fall. Bei einer fortgeschrittenen Parodontose kann sich der Kieferknochen zwischen beziehungsweise unterhalb der aufgeteilten Wurzeln des Zahnes auflösen – dies nennen Experten eine Furkationsbeteiligung. Um den Schweregrad zu beurteilen, fährt der Zahnarzt mit einer gebogenen Sonde zwischen die Wurzelgabelungen und misst die Tiefe. Kann der Experte bis zu drei Millimeter mit der Sonde eindringen, handelt es sich um eine Furkationsbeteiligung ersten Grades. Bei einer größeren Tiefe spricht man von Grad II, wenn der Arzt vollständig zwischen den Wurzeln sondieren kann, von Grad III.
Überprüfung der Zahnbeweglichkeit
Bei diesem Verfahren untersucht der Experte die statische und dynamische Zahnbeweglichkeit. Zur Messung der statischen Zahnbeweglichkeit bewegt der Arzt mit der Sonde und Fingerkuppe die einzelnen Zähne. Hier sind vier Grade möglich. Lässt sich der Zahn kaum bewegen, handelt es sich um einen Grad 0. Kann der Zahn alleine mit Zungen- oder Lippendruck mehr als zwei Millimeter hin und her bewegt werden, ist dies ein Grad 3. Für die Messung der dynamischen Zahnbeweglichkeit stehen spezielle elektronische Messverfahren wie der Periotest zur Verfügung. Dieser misst, wie gut ein Zahn auf ihn einwirkende Kräfte abbremsen kann.
aMMP-8-Schnelltest
Der aMMP-8-Schnelltest ist ideal, um versteckte Entzündungen des Zahnfleisches und Zahnhalteapparates anhand des Nachweises des Enzyms „aktive Matrix-Metalloproteinase-8“ zu erkennen. Für den Test musst Du Deine Mundhöhle mit einer speziellen Lösung für circa 30 Sekunden spülen. Diese Lösung spuckst Du danach wieder in einen Becher und der Arzt entnimmt mit einer Spritze etwa zwei Milliliter der Flüssigkeit. Wenige Tropfen der Lösung werden danach auf einen Teststreifen gegeben und nach zehn Minuten ist das Ergebnis ablesbar.
Wie läuft eine Parodontosebehandlung ab?
Das Ziel der Parodontosebehandlung ist der Erhalt möglichst vieler Zähne (im besten Fall natürlich alle) sowie die Genesung des Zahnhalteapparates. Zuallererst muss das Fortschreiten der Erkrankung gestoppt beziehungsweise verlangsamt werden. Dazu muss der Experte die verursachenden Bakterien entfernen. Bei der Basisbehandlung entfernt dieser die Beläge mit speziellen Handinstrumenten wie Laser, Küretten, Scaler, einem Ultraschallgerät oder rotierenden Instrumenten. Erzielt die Basisbehandlung nicht die gewünschten Ergebnisse, sind chirurgische Eingriffe nötig. Je nach Zustand des Zahnhalteapparates und der Tiefe der Zahnfleischtaschen kommen hier verschiedene Techniken zum Einsatz. Dazu zählen die Geweberegeneration, das Einbringen von Wachstumsfaktoren oder Knochenmaterial sowie die Zahnfleischtransplantation. Nach der Basistherapie und/oder den chirurgischen Eingriffen folgt die Nachsorge- und Erhaltungstherapie. Hier sind besonders eine konsequente Mundhygiene sowie regelmäßige Kontrollen beim Zahnarzt essenziell.
Wie erfolgt die Basisbehandlung bei einer Parodontitis?
Voraussetzung für eine erfolgreiche Parodontose-Therapie ist eine sorgfältige Mundhygiene durch den Patienten sowie die Entfernung von bakteriellen Zahnbelägen und Zahnstein. Bei örtlicher Betäubung reinigt der Arzt die Zahnfleischtaschen mit dünnen Instrumenten, einem Ultraschallgerät oder rotierenden Instrumenten. Alternativ kann der Arzt auch einen Erbium-YAG-Laser dafür verwenden. Damit ist es möglich, sehr tiefe Stellen der Zahnfleischtaschen zu erreichen.
Im nächsten Schritt glättet der Arzt die erreichbaren Flächen der Zahnwurzeln, da dies das erneute Anheften von schädlichen Bakterien verhindert. In vielen Fällen reicht diese Basisbehandlung aus. Bei sehr schweren Verläufen ist eine zusätzliche Antibiotikatherapie notwendig. Die Antibiotika kannst Du in Form einer Tablette einnehmen oder der Arzt bringt sie als Gel oder Salbe direkt in die Zahnfleischtasche ein.
Mit welchen chirurgischen Eingriffen lässt sich eine Parodontose behandeln?
Ein chirurgischer Eingriff ist dann notwendig, wenn die Zahnfleischtaschen sehr tief sind und die Basistherapie nicht die gewünschte Wirkung zeigt. Es gibt dabei je nach Diagnose verschiedene Eingriffe, die durchgeführt werden können.
Wenn die Zahnfleischtaschen besonders tief sind und nur schwer zu erreichen, muss der Arzt diese öffnen. Dies geschieht allerdings unter örtlicher Betäubung, damit Du keine Schmerzen hast. Der Experte legt die Wurzeloberflächen frei und entfernt Beläge oder Unebenheiten der Zahnwurzel.
Wenn der Zahnhalteapparat bereits sehr stark unter der Parodontose gelitten hat und viel Bindegewebe und Knochen zerstört wurden, ist eine Therapie angebracht, die auf das Nachwachsen des Zahnhalteapparates abzielt. Im Zuge der gesteuerten Geweberegeneration bringt der Arzt in einem kleinen chirurgischen Eingriff eine dünne Membran zwischen Knochen und Zahnfleisch. Dadurch wird verhindert, dass das Zahnfleisch zu schnell wächst, außerdem haben Wurzelhaut, Wurzelelement und Knochen genügend Zeit, sich neu zu bilden.
Eine Alternative dazu ist das Einbringen von Wachstumsfaktoren. Diese Wirkstoffe sind direkt auf die gereinigte Wurzeloberfläche aufzutragen und bewirken die Neubildung von Knochen und den Rückgang von Zahnfleischtaschen.
Auch das Einbringen von Knochen- oder Knochenersatzmaterial ist eine Option. Mediziner greifen darauf zurück, wenn sich der Kieferknochen aufgrund der Parodontose bereits stark zurückgebildet hat. Dieser kann durch die Transplantation von körpereigenem Knochenmaterial oder künstlichem Knochenersatzmaterial wieder aufgebaut werden. Wenn körpereigenes Material zur Verwendung kommt, entnimmt der Arzt Knochen aus dem hinteren Kieferbereich und verpflanzt diesen an die betroffene Stelle. Mit diesem Eingriff ist ein teilweiser, aber nicht vollständiger Aufbau des Knochens möglich.
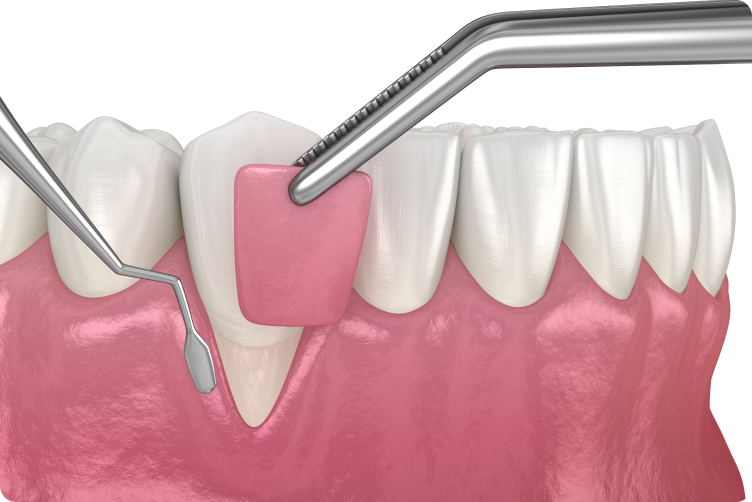
Eine Rekonstruktion des Zahnfleisches ist sinnvoll, wenn Zahnhälse oder Zahnwurzelabschnitte frei liegen. Für viele Betroffenen sind diese Stellen störend und darüber hinaus auch anfälliger für Entzündungen. Hier gibt es zwei Möglichkeiten, das Zahnfleisch wieder aufzubauen: das freie Schleimhauttransplantat oder den Verschiebelappen. Beim freien Schleimhauttransplantat entnimmt der Zahnarzt ein Stück Schleimhaut aus dem Gaumen, legt es an die betroffenen Zahnbereiche und vernäht es. Bei der zweiten Methode macht der Experte einen Schnitt in gesundes Zahnfleisch nahe des freiliegenden Zahnes. Diesen Gewebelappen schiebt er nun auf den freiliegenden Bereich und näht ihn fest.
Wie sinnvoll ist ein neuer Zahnersatz bei Parodontitis?
Ein neuer Zahnersatz ist sinnvoll, wenn der Patient aufgrund der Parodontose einen Zahn verloren hat. Das hat den Grund, dass der Kieferknochen dadurch beim Kauen wieder belastet wird. Somit kann Knochenschwund verhindert werden. Darüber hinaus, ist ein Zahnersatz für viele Betroffene auch aus ästhetischen Gründen ein Anliegen. Der Arzt sollte den neuen Zahn allerdings erst nach der abgeschlossenen Parodontosebehandlung einsetzen, da es sonst zu unschönen Rändern zwischen Zahnersatz und Zahnhals kommen kann.
Ist eine Parodontosebehandlung schmerzhaft?
Heutzutage sind Parodontosebehandlungen nicht schmerzhaft. Dank örtlicher Betäubung solltest Du so gut wie keine Schmerzen bei einer Behandlung verspüren. Auch nach der Therapie solltest Du keine Schmerzen haben, allerdings solltest Du bedenken, dass die Zahnhälse zunächst etwas temperaturempfindlicher sein können.
Wie erfolgt die Nachsorge bei einer Parodontitis?
Da eine Parodontitis eine chronische Erkrankung ist, ist eine konsequente Nachsorge erforderlich. Insbesondere dann, wenn sich das Zahnfleisch deutlich zurückgebildet hat und die Zahnhälse oder Zahnwurzeln frei liegen. Bei der Nachsorge ist vor allem die Mitarbeit des Patienten gefragt. Dieser muss nämlich eine gute Mundhygiene betreiben und regelmäßige Kontrolluntersuchungen beim Zahnarzt wahrnehmen. Eine professionelle Zahnreinigung durch den Zahnarzt sollte mindestens einmal pro Jahr erfolgen. Möglicherweise empfiehlt Dir Dein Arzt eine unterstützende Parodontitis-Therapie (UPT). Hier erfolgen Kontrolluntersuchungen in einem Abstand von drei bis maximal zwölf Monaten. Bei diesen Terminen prüft der Experte den bisherigen Fortschritt und reinigt die Zähne.
Lasse einmal pro Jahr eine professionelle Zahnreinigung durchführen
Was sind mögliche Folgen bei einer Parodontose?
Eine Parodontitis solltest Du möglichst rasch behandeln lassen. Oft ist das allerdings nicht der Fall und es kommt zu unterschiedlichsten Komplikationen. Eine davon ist der sogenannte Parodontalabszess, eine Eiteransammlung im Zahnbereich mit ausgeprägtem Gewebszusammenbruch. Weitere mögliche Folgen sind ein apikales Granulom, wodurch es zu einer weiteren Knochen- und Wurzelauflösung kommt, oder eine apikale Zyste, welche meistens jedoch harmlos ist. Bei der sklerosierenden Ostitis handelt es sich um eine Verdichtung des Knochengewebes im Kiefer auf Kosten des Knochenmarks. Ein apikaler Abszess ist eine sehr schmerzhafte und eitrige Entzündung. Diese kann sich ohne Behandlung auf andere Körperregionen ausbreiten. Im schlimmsten Fall führen diese Komplikationen zur Schwächung des Zahnhalteapparates und somit zur Lockerung der Zähne und schließlich zu deren Ausfall.
Eine weit fortgeschrittene Parodontitis kann nicht nur zu schweren Problemen im Bereich der Mundhöhle führen, sondern auch den ganzen Körper betreffen. Aufgrund der offenen Flächen der betroffenen Zahntaschen können gefährliche Bakterien in das Blut gelangen und an anderen Stellen des Körpers Folgeerkrankungen auslösen. Dazu zählen unter anderem Gefäßerkrankungen, die zu einem Herzinfarkt oder Schlaganfall führen können. Studien zeigen, dass das Risiko für Herz-Kreislauf-Erkrankungen bei Parodontose-Patienten um 1,7-mal höher ist als bei gesunden Menschen. Schwangere Frauen sollten besonders intensiv auf ihre Mundhygiene achten, denn Schwangerschaftsdiabetes kann die Folge einer unentdeckten und unbehandelten Parodontose sein. Dies kann im schlimmsten Fall zu einer Frühgeburt führen, da die Bakterien über das Blut direkt ins Fruchtwasser gelangen.
Wie ist die Prognose bei einer Parodontitis?
Die Prognose bei einer Parodontitis hängt sehr stark vom Ausprägungsgrad der Erkrankung und der Mitarbeit des Patienten ab. Vernachlässigt der Betroffene die Mundhygiene, so kann sich die Therapie als sehr langwierig gestalten und danach ist das Risiko einer Wiedererkrankung stark erhöht. Je früher eine Parodontose also erkannt und behandelt wird, umso besser ist die Prognose. Der Verlauf des Heilungsprozesses hängt allerdings auch vom allgemeinen Gesundheitszustand des Patienten ab. Sollte das Immunsystem geschwächt sein, ist die Prognose meist schlechter. Auch das Alter spielt eine wichtige Rolle. Je älter der Patient, umso geringer ist die Erneuerungsfähigkeit des Gewebes und die Wundheilungsfähigkeit. Erfolgt die Therapie also zu Beginn der Erkrankung, ist eine vollständige Wiederherstellung der Schäden am Zahnhalteapparat möglich. Ist dies nicht der Fall und wird die Parodontose nicht behandelt, kommt es zum Verlust der Zähne.
Welche Faktoren begünstigen eine erneute Parodontose?
Das Risiko einer erneuten Parodontose hängt von unterschiedlichen Faktoren ab. Nichtraucher oder ehemalige Raucher, die seit mehr als fünf Jahren auf Zigaretten verzichten, haben ein geringes Rückfallrisiko. Bei circa 20 Zigaretten pro Tag steigt das Risiko an, bei einem Wert darüber ist die Gefahr einer erneuten Parodontitis stark erhöht. Auch Grunderkrankungen spielen eine wichtige Rolle. Erkrankungen wie Rheuma oder HIV begünstigen eine erneute Parodontose. Wenn mehr als ein Viertel der untersuchten Zähne des Patienten nach einer Sondierung bluten, besteht die Gefahr einer erneuten Parodontitis. Auch Knochenbau und Alter des Patienten sowie Zahnfleischfurchen, die tiefer als fünf Millimeter sind, können eine weitere Parodontose verursachen. Sollte der Patient bereits mehr als acht Zähne verloren haben, so ist dieser einem erhöhten Risiko für ein Parodontitis-Rezidiv ausgesetzt.
Wie sieht die richtige Ernährung bei einer Parodontitis aus?
Vermeide Süßes, Weizenprodukte & übermäßigen Fleischkonsum
Reduziere den Konsum von Kohlenhydraten
Nimm ausreichend Mineralstoffe wie Magnesium & Kalzium zu Dir
Achte auf eine ausreichende Omega-3-Fettsäuren Zufuhr
Um die Ursache der Parodontitis zu bekämpfen, ist neben einer besseren Mundhygiene auch eine Ernährungsumstellung notwendig. Diese sollte ausgewogen und antientzündlich sein. Insbesondere Süßes, Weizenprodukte und übermäßiger Fleischkonsum erweisen sich als entzündungsfördernd. Liegt bereits Diabetes vor, ist besonders auf die Einstellung des Blutzuckers zu achten und der Konsum von Kohlenhydraten zu reduzieren. Mineralstoffe wie Magnesium und Kalzium stärken Zähne und Knochen. Um Deinen Körper mit Magnesium zu versorgen, empfiehlt sich eine tägliche Ration an Nüssen, Sonnenblumenkernen, Sesam oder Hülsenfrüchten. Kalzium steckt vor allem in Milchprodukten. Solltest Du diese nicht vertragen, kannst Du auf Sesam, Mandeln, Hafer, Spinat oder Grünkohl zurückgreifen. Auch eine ausreichende Zufuhr von Omega-3-Fettsäuren kann dabei helfen, das Parodontose-Risiko zu verringern. Die Fettsäuren vermindern bei einer akuten Infektion die Gewebeschädigungen und somit verlaufen Heilungsprozesse meist schneller und Zahnfleischtaschen sind weniger tief. Ungesättigte Omega-3-Fettsäuren sind unter anderem in Lachs, Sardinen, Hering und Raps- oder Walnussöl enthalten. Einen weiteren wichtigen Bestandteil der Ernährung bei Parodontose bilden Antioxidantien. Diese unterstützen die Heilung und binden freie Radikale, welche entstehen, wenn der Körper Bakterien abwehrt. Antioxidantien stecken in Beeren, Bohnen, Obst, Nüssen und Gemüse.
Welche Hausmittel helfen bei einer Parodontose?
Bei einer Parodontose können auch Hausmittel bis zu einem gewissen Grad Abhilfe schaffen. Bei Zahnfleischproblemen eignen sich Spülungen aus Kamille oder Ringelblume. Diese wirken desinfizierend und entzündungshemmend.
Auch Apfelessig hilft bei Entzündungen des Zahnfleisches, da es antibakteriell wirkt und die Produktion des Speichels anregt. Um eine Mundspülung herzustellen, benötigst Du Wasser und zwei Teelöffel Apfelessig. Gurgel mit dieser Lösung zweimal am Tag. Mithilfe des Ölziehens kannst Du Deine Mundflora reinigen und das Zahnfleisch mit Lipiden und Omega-3-Fettsäuren versorgen. Verwende dafür Sesam-, Sonnenblumen- oder Kokosnussöl. Nimm dafür ein bis zwei Teelöffel des Öls in den Mund, bewege es etwa fünf bis zehn Minuten hin und her und spucke es danach aus. Natron ist ebenfalls ein sehr beliebtes Hausmittel, da es Zahnbelag entfernt und erneutes Bakterienwachstum hemmt. Verrühre dazu das Natron mit Wasser zu einer Paste und trage diese morgens und abends auf das Zahnfleisch auf. Nach zehn Minuten solltest Du den Mund ausspülen und wie gewohnt die Zähne putzen.
Wie kann ich einer Parodontitis vorbeugen?
Um einer Parodontitis vorzubeugen, musst Du besonders auf eine gründliche Mundhygiene achten. Putze Dir zweimal täglich für circa drei bis vier Minuten Deine Zähne mit fluorierter Zahnpasta. Vergiss dabei nicht die Zahnzwischenräume! Um diese zu reinigen, eignen sich Zahnseide und Interdentalbürstchen. Einen Zungenschaber solltest Du ebenfalls täglich verwenden, um den bakteriellen Belag auf der Zunge zu entfernen. Wechsel Deine Zahnbürsten mindestens viermal pro Jahr und unbedingt nach einer Erkältung. Du solltest Deinen Mund regelmäßig mit Wasser spülen, um Speisereste und Bakterien zu entfernen und Mundtrockenheit zu vermeiden. Teil einer guten Prophylaxe sind außerdem die richtige Ernährung sowie regelmäßige Zahnarztbesuche und professionelle Zahnreinigungen. Am besten verzichtest Du außerdem auf das Rauchen. Studien zeigen nämlich, dass bei Rauchern das Risiko für eine Parodontose um das Neunfache erhöht ist.
Mit welchen Erkrankungen steht eine Parodontitis in Verbindung?
Eine Parodontitis kann im Rahmen einer Allgemeinerkrankung auftreten. Allerdings ist es oft schwer festzustellen, ob die Krankheit die Parodontose verursacht oder nur ihre Entstehung fördert. Genetische Erkrankungen wie Down-Syndrom, systemischer Lupus erythematodes, schwere Neutropenie, Papillon-Lefèvre-Syndrom oder Cohen-Syndrom können Entzündungen des Zahnhalteapparates beeinflussen. Das ist auch bei HIV oder entzündlichen Erkrankungen wie Morbus Crohn oder Colitis ulcerosa der Fall. Zu den Krankheiten, die den Verlauf der Parodontose beeinflussen können, zählen Diabetes mellitus, Adipositas, Osteoporose, rheumatoide Arthritis, Arthrose und Depression.
Was kostet die Behandlung einer Parodontitis?
Die Kosten der Behandlung hängen von der Ausprägung der Krankheit, der Anzahl der betroffenen Zähne und dem Heilungsverlauf ab. Da die Therapie immer an den Patienten angepasst ist, gibt es auch keinen Standard-Preis für eine Parodontose-Behandlung. Vor dem Beginn der Behandlung bespricht der Arzt daher den für Dich zusammengestellten Heil- und Kostenplan. Die Kosten für eine professionelle Zahnreinigung liegen zwischen 100 und 300 Euro.
Übernimmt die Krankenkasse die Kosten für eine Parodontosebehandlung?
Parodontalbehandlungen können sowohl Vertragsleistungen als auch Privatleistungen umfassen. Zu den Vertragsleisten zählen laut ÖGK die Entfernung von Zahnstein, die Behandlung empfindlicher Zahnhälse und entzündetem Zahnfleisch sowie chirurgische Leistungen wie beispielsweise das Abtragen von Zahnfleischtaschen. Diese Vertragsleistungen muss der Vertragsarzt direkt mit der Kasse verrechnen. Wenn Du bei einem Wahlarzt diese Leistungen beanspruchst, kannst Du die Honorarnote zur Kostenerstattung einreichen. Die Kostenerstattung erfolgt dann in einem Ausmaß von bis zu 80 Prozent. Zu den Privatleistungen zählt das Polieren der Zahnflächen, die Fluoridierung oder die Anleitung zum korrekten Zähneputzen. Diese Leistungen werden nicht erstattet und sind privat zu bezahlen. Um sicherzugehen, welche Behandlungen erstattet werden, informierst Dich am besten vor der Therapie bei Deiner Krankenkasse.
Parodontologie – Universitätsklinikum Freiburg (letzter Zugriff: 19.03.2021)
Parodontitis – Deutsche Gesellschaft für Parodontologie e. V. (letzter Zugriff: 19.03.2021)
Parodontitis – MSD Manual – Ausgabe für medizinische Fachkreise (letzter Zugriff: 19.03.2021)
Langzeitergebnisse bei aggressiver Parodontitis – ZWP online (letzter Zugriff: 19.03.2021)

Über den Autor: Dr. Florian Lanza
Assistenzarzt auf der Universitätszahnklink in Wien
Dr. Florian Lanza ist als Assistenzarzt auf der Universitätszahnklink in Wien tätig und unterstützt MOOCI seit August 2019 als medizinischer Experte für den Bereich der Zahnmedizin.
Neben der konservierenden und ästhetischen Zahnheilkunde bildet er mit Begeisterung die nächste Generation an Zahnärzten aus.
Sein Anliegen ist es, dass mit der Aufklärungs- und Informationsarbeit bei MOOCI dazu beigetragen wird den Patienten absolute Transparenz zu bieten.
Bitte beachte, dass sämtliche zur Verfügung gestellten Inhalte zu den einzelnen Behandlungen, Abläufen, Preisen etc. generelle Informationen sind und je nach Ärzt*in und individuellem Fall und Ausgangslage variieren können.
Für genauere Auskünfte frag bitte direkt bei dem/der von Dir ausgewählten Ärzt*in an.
















Eine Parodontitis, umgangssprachlich als Parodontose bezeichnet, beginnt häufig schleichend und Betroffene bemerken sie erst, wenn der Zahnhalteapparat bereits schwer geschädigt ist. Diese Erkrankung ist heutzutage sogar die häufigste Ursache für Zahnausfall ab dem 45. Lebensjahr und das, obwohl sie mit konsequenter Mundhygiene und regelmäßigen Zahnarztbesuchen gut zu verhindern ist. Hier kannst Du alles Wichtige über die Parodontitis erfahren.
AUTOR
Dr. med. dent. Florian Lanza
Medizinischer Experte
CO-AUTOR
Leonie Müller
Online-Redaktion
Dieser Text wurde nach höchsten wissenschaftlichen Standards verfasst und von Medizinern geprüft.
Zuletzt aktualisiert: 23. November, 2023