Dekubitus
INHALTSVERZEICHNIS
Was versteht die Medizin unter einem Dekubitus?
Weiterlesen
Was sind die Symptome bei einem Dekubitus?
Weiterlesen
Welche Grade des Dekubitus gibt es?
Weiterlesen
Wie entsteht ein Dekubitus?
Weiterlesen
Wie wird ein Dekubitus diagnostiziert?
Weiterlesen
Wie lässt sich ein Dekubitus behandeln?
Weiterlesen
Was kann ich selbst bei einem Dekubitus tun?
Weiterlesen
Welche Komplikationen können bei einem Dekubitus auftreten?
Weiterlesen
Wie ist die Prognose bei einem Dekubitus?
Weiterlesen
Wie kann ich einem Dekubitus vorbeugen?
Weiterlesen
Was kostet die Behandlung von einem Dekubitus und übernimmt die Krankenkasse die Kosten?
Weiterlesen
Das Wichtigste zusammengefasst
Ein Dekubitus bezeichnet ein Druckgeschwür, das durch lang anhaltenden Druck auf die betroffene Hautstelle entsteht.
Dabei handelt es sich um eine lokal begrenzte Schädigung der Haut, des darunter liegenden Gewebes und im Extremfall sogar des Knochens.
Besonders gefährdet sind ältere Menschen, bettlägerige Patienten und Personen, die im Rollstuhl sitzen.
Bei der Vorbeugung des Druckgeschwüres spielen eine passende Mobilisierung sowie Umlagerung, eine gesunde Ernährung und eine richtige Hautpflege eine wichtige Rolle.
Was versteht die Medizin unter einem Dekubitus?
Der medizinische Begriff „Dekubitus“ (beziehungsweise auch „Dekubitalulkus“) bezeichnet ein sogenanntes Druckgeschwür, das in der Umgangssprache auch als „Wundliegen“ bekannt ist. Dabei handelt es sich um eine lokal begrenzte Schädigung der Haut, des darunter liegenden Gewebes und im Extremfall auch des betroffenen Knochens. Das Aussehen eines Dekubitus variiert von Patienten zu Patienten, meist zeigt es sich in Form einer unterschiedlich tiefen, dauerhaft offenen Wunde.
Es entsteht besonders an Stellen, an denen die Knochen nahe der Hautoberfläche liegen, in den meisten Fällen also etwa am Gesäß, an den Ellenbogen oder am Steißbein. Ebendarum sind besonders ältere Menschen, bettlägerige Patienten und Personen, die im Rollstuhl sitzen, betroffen beziehungsweise besonders anfällig, einen Dekubitus zu erleiden. Schätzungsweise entwickelt jeder zehnte bis dreißigste Patient in einem Krankenhaus das besagte Druckgeschwür, wobei es in Pflegeheimen sogar bis zu 45 Prozent sind.
Ein Dekubitus ist für die Betroffenen oft sehr schmerzhaft, in ernsteren Fällen kann sich die Wunde zudem entzünden und weitere gesundheitliche Probleme mit sich bringen. Ein erstes Anzeichen für eine Infektion des Druckgeschwüres ist ein unangenehm fauliger Geruch aus der Wunde. Darüber hinaus kann sich ein Dekubitus in manchen Fällen auch auf die Psyche des Patienten auswirken, da die Wunde einen sehr einschränken kann und der Betroffene seinem täglichen Leben nicht mehr nachkommen kann.
Die schmerzhaften und lang anhaltenden Wunden können bis hin zu einer Depression führen, weshalb es umso wichtiger ist zu lernen, wie sich die Druckgeschwüre mit einer sorgfältigen Prophylaxe vermeiden oder zumindest behandeln lassen.
Was sind die Symptome bei einem Dekubitus?
Welche Symptome bei einem Dekubitus auftreten, hängt in erster Linie vom Ausmaß der Erkrankung ab. Die Druckgeschwüre lassen sich nämlich nach ihrem Aussehen und den damit verbundenen Merkmalen in vier Schweregrade unterteilen.
Bei jedem dieser Grade können demnach auch unterschiedliche Symptome auftreten. Sie reichen meist von leichteren, oberflächlicheren Hautveränderungen bis hin zu schweren Gewebeschäden, die sich auch unterhalb der Haut bilden und schwere Schmerzen sowie Knochenprobleme verursachen können.
Eine ausgeprägte Form eines Dekubitus kann einzelne Muskeln, Sehnen oder sogar Knochen unwiderruflich zerstören. Aus diesem Grund ist ein rechtzeitiges Erkennen der Erkrankung wichtig, da sonst ernste Komplikationen wie schwere Infektionen mit Befall des Knochens (Ostitis) beziehungsweise des Knochenmarks (Osteomyelitis) oder eine gefährliche Blutvergiftung (Sepsis) auftreten können.
Deshalb müssen Risikopatienten, deren Angehörigen oder deren Pflegepersonal besonders darauf achten, ob sich an irgendeiner Stelle des Körpers ein Dekubitus gebildet. Denn Druckgeschwüre können Schmerzen bereiten, die die Pflegebedürftigen nicht verspüren, da sie vielleicht aus einem anderen Grund dauerhaft Schmerztabletten einnehmen müssen, die auch die Schmerzen des Druckgeschwüres unterdrücken. Deshalb ist Vorsicht geboten, ob sich nicht vielleicht unbemerkt eine wunde Hautstelle gebildet hat.
Bei chronischen Wunden kann es in sehr seltenen Fällen zur Entwicklung eines sogenannten Marjolin Ulkus kommen. Darunter verstehen wir eine bösartige Krebserkrankung der Haut, genauer gesagt handelt es sich hierbei um ein Plattenepithelkarzinom, das in chronischen Wunden entstehen kann. Meist können zehn bis 25 Jahre vergehen, bis das Krebsgeschwulst in der chronischen Wunde auftritt, wodurch die Gefahr steigt, dass es oft unerkannt bleibt.
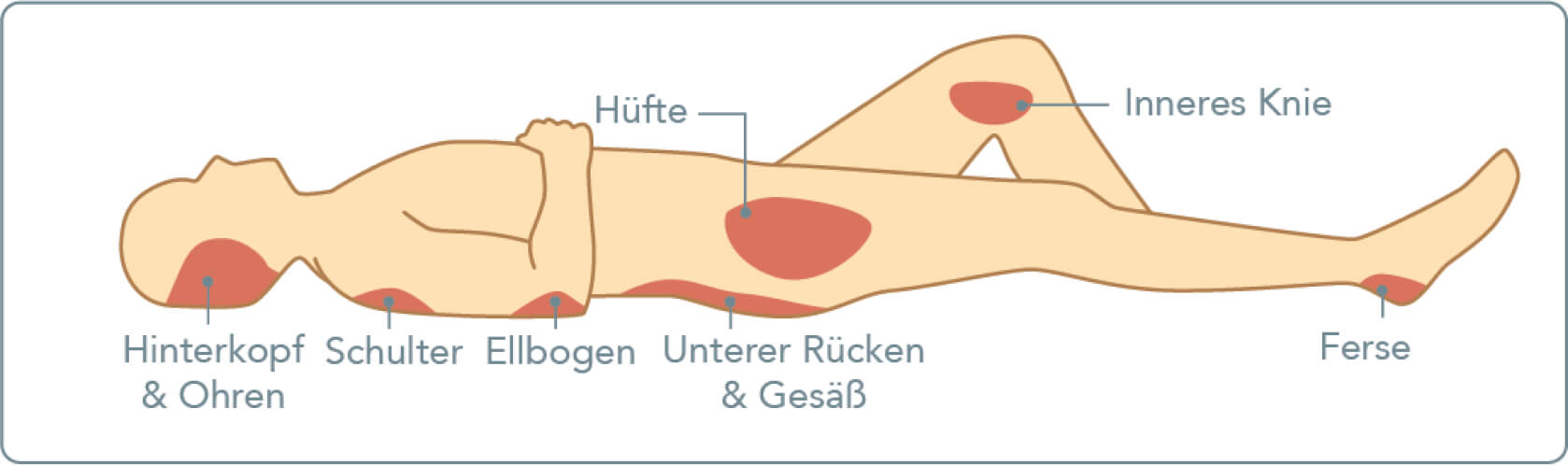
An welchen Körperstellen kann ein Dekubitus auftreten?
Ein Dekubitus kann sich im Prinzip an sehr vielen Körperstellen bilden. Manche Stellen reagieren nämlich besonders empfindlich auf Druck, sodass sich dort schnell ein Druckgeschwür entwickeln kann. Dabei sind vorwiegend Bereiche des Körpers gefährdet, in denen sich Knochenvorsprünge direkt unter der Haut befinden, und zwar ohne von Fett oder Muskelgewebe geschützt zu sein. Dazu gehören primär das Gesäß, die großen Rollhügel (Trochanteren) an der Außenseite der Oberschenkel, die Ellenbogen, die Fersen, die Knöchel oder das Steißbein.
Befindet sich der Patient besonders oft in Rückenlage, so tritt ein Dekubitus am häufigsten am Gesäß, über dem Steißbein und an den Fersen auf. In Seitenlage sind wiederum meist die Rollhügel der Oberschenkel und die Fußknöchel betroffen. In seltenen Fällen kann sich das Druckgeschwür auch an den Ohren, dem Hinterkopf, den Schulterblättern oder an den Zehen bilden. Grundsätzlich bildet sich ein Dekubitus aber seltener in Seiten- oder auch Bauchlage. Eine Ausnahme stellen längere Operationen in Bauchlage dar, bei denen die Wunden an Knien, im Gesicht (Stirn oder Kinn), an den Zehen oder im Schambeinbereich entstehen können.
Welche Grade des Dekubitus gibt es?
Ein Dekubitus verändert die Haut und je nachdem, wie stark diese Veränderungen ausfallen, unterscheiden wir zwischen verschiedenen Schweregraden. Es gibt mehrere Klassifikationen eines Dekubitus, die sich von der Beschreibung her ein wenig unterscheiden.
Eine der Klassifikationen ist jene nach dem sogenannten National Pressure Injury Advisory Panel (NPIAP), die dazu dient, die pflegerische und ärztliche Einschätzung, Therapie, Wundversorgung sowie Dokumentation zu begleiten und diese zu optimieren. Wenn es jedoch um die Versorgung durch Kostenträger geht, ist im deutschsprachigen Raum nach wie vor in erster Linie die ICD-10-Klassifikation ausschlaggebend. Nachstehend beschreiben wir die gängigste Einteilung der Stadien eines Dekubitus.
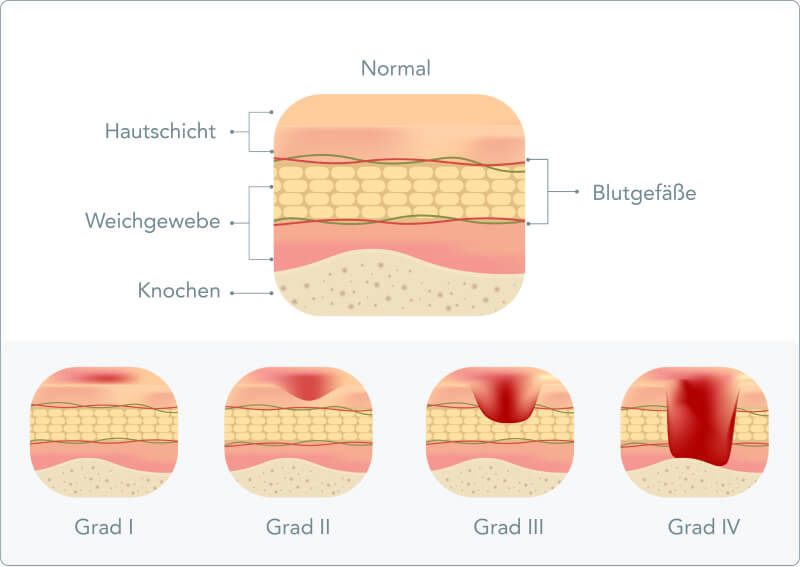
Grad bzw. Stadium 1
Bei einem Dekubitus Grad 1 beziehungsweise Stadium I rötet sich in der Anfangsphase die betroffene Hautpartie und grenzt sich scharf von ihrer Umgebung ab. Ein wichtiges Merkmal ist, dass die Rötung auch dann bestehen bleibt, wenn der auf die Stelle ausgeübte Druck nachlässt, also beispielsweise auch nach dem Aufstehen aus dem Bett. Findet keine Druckentlastung statt, so kann es sehr leicht zu einer verstärkten Einlagerung von Flüssigkeit mit anschließender Bildung von Blasen kommen.
Beim Grad 1 handelt es sich also im Prinzip um eine nicht abblassende Hautrötung bei intakter Haut. Darüber hinaus kann der betroffene Bereich verhärtet und wärmer als die umgebende Haut sein, während die Haut an sich jedoch noch unbeschädigt ist. Ein weiteres klinisches Zeichen für ein Druckgeschwür ist das Bilden eines Ödems (Wassereinlagerung), aber auch die Verfärbung der Haut, die insbesondere bei Personen dunkler Hautfarbe eintritt.
Grad bzw. Stadium 2
Leidet der Patient an einem Dekubitus Grad 2 beziehungsweise Stadium II, so haben sich meist bereits mehrere Blasen auf der betroffenen Hautstelle gebildet. In manchen Fällen löst sich sogar bereits jetzt die oberste Hautschicht ab, was unter Umständen schmerzhaft sein kann. Durch das Ablösen der Hautschicht entsteht eine offene Wunde, die aber noch oberflächlich ist, also nicht in die Tiefe geht. Klinisch betrachtet entsteht eine Blase, eine Hautabschürfung oder ein flaches Geschwür. Der entstandene Hautdefekt ist nässend und bereits zu diesem Zeitpunkt sehr infektionsanfällig.
Grad bzw. Stadium 3
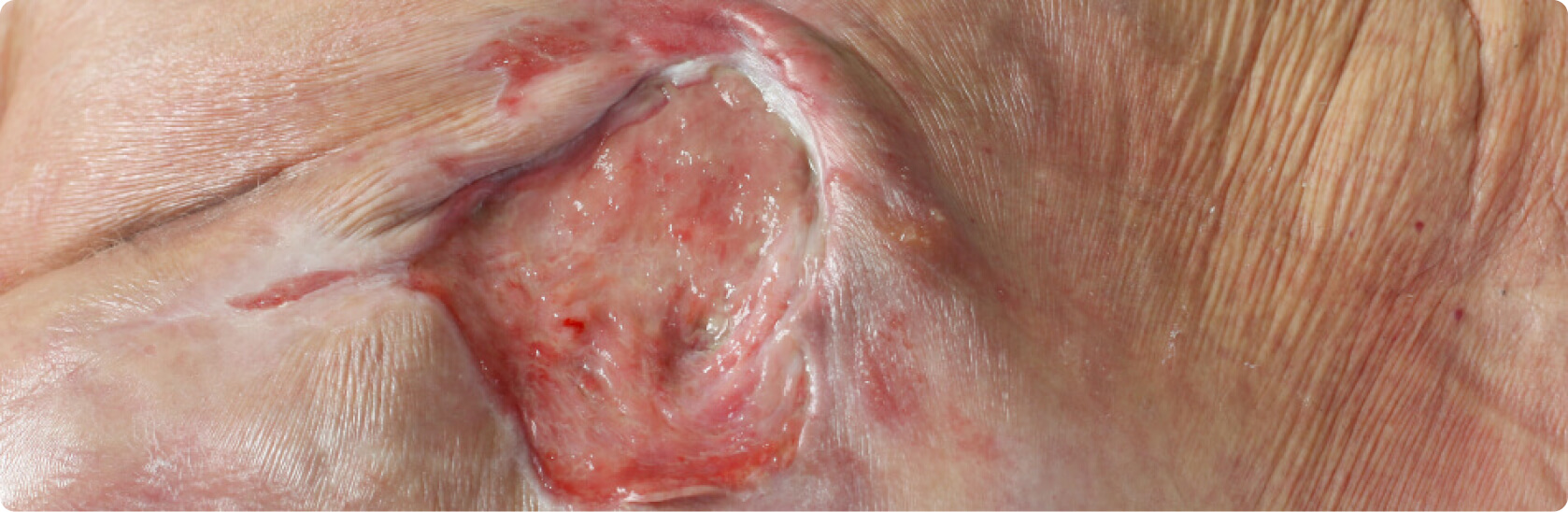
Bei einem Dekubitus Grad 3 beziehungsweise Stadium III reicht das Druckgeschwür bereits bis zur Muskulatur unter der Haut, wobei das subkutane Gewebe geschädigt ist und in manchen Fällen abstirbt. Dadurch ist ein tiefes, offenes Geschwür zu sehen, welches oft schmerzhaft ist. Bei manchen Patienten erkennt der Arzt oder das medizinische Personal den Dekubitus erst im dritten Stadium, da die Schädigungen des Gewebes durch den Druck bereits im tieferen Gewebe entstehen, sodass sie in den vorherigen Stadien nicht zu erkennen sind.
Unter der gesunden Haut im Randbereich des Dekubitus Grad 3 befinden sich in manchen Fällen nekrotische „Taschen“, die vom Geschwür aus ausgehen und der gesunden Haut überlegen sind. Es folgen klinische Anzeichen wie Überwärmung, Druckschmerz und Verhärtung, auf die es besonders genau zu achten gilt.
Grad bzw. Stadium 4
Der letzte Grad, Dekubitus Grad 4 beziehungsweise Stadium IV, geht bereits bis auf die Knochen zu, wobei die darüberliegenden Haut- und Gewebeschichten vollkommen zerstört sind. Zu sehen sind also freiliegende Knochen, wobei nicht nur die betroffene Haut, sondern auch Muskeln, Knochen und andere unterstützende Strukturen wie Gelenke, Gelenkkapseln oder Sehnen unwiderruflich zerstört sind.
Wie entsteht ein Dekubitus?
Die Ursache für einen Dekubitus ist ein zu starker Druck, der lang anhaltend oder dauerhaft auf das erkrankte Gewebe einwirkt. Durch den Druck, dem das betroffene Gewebe ausgesetzt ist, pressen sich die kleinen Blutgefäße zusammen, wodurch es zu keiner ausreichenden Versorgung der Zellen durch Nährstoffe und Sauerstoff kommt. Die Folge – die betroffenen Hautzellen sterben ab. Zudem kann das Blut nicht mehr durch die Venen abfließen, wodurch sich saure Stoffwechselprodukte im Gewebe ansammeln.
Bei einem gesunden Menschen löst der daraus resultierende Druckschmerz eine reflexartige Bewegung aus, sich anders hinzulegen oder hinzusetzen, damit der Druck von der betroffenen Körperstelle abnimmt. Wenn dies geschieht, kann es anschließend wieder zu einer besseren Durchblutung des Gewebes kommen. Bei älteren Personen und Patienten mit einem gestörten Schmerzempfinden setzt dieser Bewegungsreflex jedoch oft aus beziehungsweise ist zumindest abgeschwächt.
Demzufolge bleibt der Druck bestehen und das betroffene Gewebe übersäuert. Infolgedessen kommt es zu einer Rötung der Haut, da sich die arteriellen Blutgefäße weiten, um das Gewebe stärker durchbluten zu können. Diese weit gestellten Blutgefäße geben jedoch auch Flüssigkeit und Eiweiße an das abgrenzende Gewebe ab, woraus sich Ödeme (Wassereinlagerungen) und Blasen bilden.
In weiterer Folge kommt es zu einer immer stärkeren Zerstörung des Gewebes – der Patient durchläuft die vier Stadien eines Dekubitus. Experten gehen also davon aus, dass vor allem der direkte Deformationsschaden, also der lang anhaltende Druck auf das Gewebe und die Komprimierung von Blut- und Lymphgefäßen, die sogenannte Okklusion, für einen Dekubitus verantwortlich sind. Die Hauptursache für die Entstehung eines Dekubitus ist jedoch die eingeschränkte Bewegungsfähigkeit des Patienten und ein gestörtes Schmerzempfinden, wodurch es zu keinem Bewegungsreflex bei Schmerzen kommt.
Welche Risikofaktoren begünstigen einen Dekubitus?
Bei der Entstehung eines Dekubitus spielen verschiedenste Faktoren eine wichtige Rolle. Dazu gehört vordergründig langes Liegen oder Sitzen, denn ein Dekubitus bildet sich primär bei Menschen, die über einen längeren Zeitraum mehr oder weniger bewegungslos liegen oder sitzen – also zum Beispiel bei älteren Patienten, die aufgrund einer chronischen Erkrankung bettlägerig geworden sind oder Personen, die im Rollstuhl sitzen.
Ein weiterer Faktor, der ausschlaggebend ist, ist eine sehr dünne und unelastische Haut des Patienten. Die Haut älterer Menschen ist oft trocken, schlaff und die ursprüngliche Elastizität ist meist vollkommen oder teilweise verschwunden. Dadurch ist die Haut besonders empfindlich gegenüber sogenannten Scherkräften. Darunter verstehen wir Verschiebungen der Gewebeschichten gegeneinander. Rutscht der Patient beispielsweise unruhig im Bett herum, so entsteht dabei eine gewisse Reibung, die die dünne Haut erheblich schädigt und die Entstehung eines Dekubitus fördert.
Außerdem stellt Diabetes mellitus einen großen Risikofaktor dar. Da die Zuckerkrankheit mit der Zeit die Nerven schädigt, sodass die Patienten Berührungen, Druck und Schmerzen nicht mehr so gut wahrnehmen können, sind Diabetiker besonders anfällig für Druckgeschwüre. Die Ursache hierfür liegt darin, dass sie aufgrund der verminderten Wahrnehmung den Druck auf die Haut und das Gewebe erst verzögert registrieren.
Weitere Risikofaktoren sind:
- ein geringer Körperfettanteil
- eine reduzierte Schmerzempfindlichkeit
- Inkontinenz; da diese zu feuchter Haut an After oder Scheide führt, wodurch die Haut aufweicht, was wiederum Druckgeschwüre begünstigt
- bestimmte Medikamente wie Schmerzmittel, derentwegen der Patient den Schmerz des Druckes nicht verspürt oder erst verspätet
- Übergewicht; da dieses den Druck auf die Haut und das Gewebe beim Liegen oder Sitzen erhöht
- eine mangelnde Hygiene und Pflege; da zum Beispiel ein langes Liegen in nicht gewechselten Windeln die Haut aufweicht, was zu Reizungen führt, was wiederum die Entstehung eines Dekubitus begünstigt
- eine Mangel- beziehungsweise eine Unterernährung; da diese die Haut austrocknet und dem Betroffenen zudem an Druck abfedernde Fettdepots fehlen, sodass Druckgeschwüre leichter entstehen können
- bestehende Hautkrankheiten und Hautreizungen
Wie wird ein Dekubitus diagnostiziert?
In den meisten Fällen ist ein Dekubitus mit dem bloßen Auge erkennbar. Deshalb sollten Menschen, die gefährdet sind und in die Risikogruppe gehören, besonders anfällige Körperbereiche regelmäßig und gründlich untersuchen.
Anfangs sollte dies ein geschulter Arzt oder das Pflegepersonal übernehmen, nach Möglichkeit sollte der Mediziner dem Patienten aber zeigen, wie er auch selbst seine Haut begutachten kann und worauf er achten soll. Zur regelmäßigen Inspektion eignet sich zum Beispiel ein Spiegel, mit dem der Patient die verschiedenen Körperstellen betrachten kann. Darüber hinaus kann der Patient auch den Partner oder Freunde miteinbeziehen, um die entsprechenden Körperstellen korrekt zu begutachten.
Es gibt einige Methoden, mit denen ein Dekubitus frühzeitig zu identifizieren ist. Dazu gehört in erster Linie der sogenannte Fingertest. Dabei drückt der Patient selbst oder der Arzt beziehungsweise das Pflegepersonal mit einem Finger auf die bereits gerötete, verdächtige Hautstelle. Nach kurzer Zeit lässt er den Finger los und beobachtet die betroffene Stelle. Ist die Haut direkt nach dem Loslassen nicht deutlich blasser, so handelt es sich bereits um ein Druckgeschwür ersten Grades beziehungsweise im Stadium I.
Weitere Methoden, mit denen vor allem auch mögliche Infektionen zu erkennen sind:
- eine Abstrichentnahme, um potenzielle Keime zu untersuchen)
- eine Blutprobe, um potenzielle Erreger zu untersuchen
- eine Röntgenuntersuchung, um das Ausmaß der Erkrankung zu untersuchen und um zu erkennen, ob bereits Muskeln beschädigt sind, beziehungsweise, ob das Geschwür bereits bis in die Knochen eingedrungen ist
Außerdem entnimmt der Arzt meist eine Gewebeprobe der betroffenen Stelle, die er dann im Labor auf Keime untersuchen lässt. Darüber hinaus sind Fieber, Schüttelfrost sowie ein unangenehmer, fauliger Geruch aus der Wunde Indikationen für eine Infektion des Druckgeschwüres, weshalb der Arzt unbedingt auch diese Symptome und Krankheitserscheinungen beachten muss.
Wie lässt sich ein Dekubitus behandeln?
Bei der Therapie eines Dekubitus ist das frühzeitige Erkennen ausschlaggebend; denn je früher der Arzt oder das Pflegepersonal das Druckgeschwür erkennt, desto besser lässt es sich behandeln. Im Großen und Ganzen gliedern wir die Möglichkeiten der Behandlung in zwei Bereiche – die Lokal- und die Kausaltherapie.
Lokaltherapie
Das Ziel der Lokaltherapie ist es, das Druckgeschwür an sich zu versorgen und seine Abheilung zu unterstützen. Handelt es sich um einen Dekubitus Grad 1, so reicht es meist aus, wenn der Patient die betroffene Hautstelle sorgfältig pflegt und von Druck entlastet.
Bei Druckgeschwüren in bereits fortgeschrittenen Stadien ist es vor allem wichtig, dass der behandelnde Arzt jegliches abgestorbene Gewebe entfernt. Dies bezeichnen wir als Débridement. Das Débridement erfolgt entweder chirurgisch mit einem Skalpell (chirurgisches Débridement), mithilfe von Enzymen (enzymatisches Débridement) oder mithilfe von Fliegenlarven (biochirurgisches Débridement oder auch Madentherapie genannt). Im Anschluss an das Débridement desinfiziert der Arzt die Wunde, bedeckt sie mit feuchten Wundauflagen und sorgt dafür, dass der Patient oder das Pflegepersonal sie regelmäßig reinigt.
In manchen Fällen kommen im Rahmen der Lokaltherapie auch technische Verfahren zum Einsatz, wie etwa die Vakuumversiegelungstherapie. Diese wendet der Arzt insbesondere bei sehr schwer heilenden Wunden oder bei bestimmten Operationswunden an. Dabei deckt er die Wunde luftdicht mit einer speziell dafür gemachten Wundauflage aus Schwamm oder Gaze ab. An der Wundauflage ist über einen dünnen Schlauch eine Pumpe angeschlossen, die die Wundflüssigkeit absaugt. Mithilfe der Pumpe und des Absaugens entsteht im Bereich der Wunde ein Unterdruck, der zur Erhöhung der Durchblutung der Wunde führt. Darüber hinaus bleibt die Wunde durch das Prozedere feucht, was die Heilung ebenfalls fördern soll. Im Zuge der Vakuumversiegelungstherapie muss der Arzt den Wundverband meist regelmäßig wechseln, jedoch hängt dies in erster Linie von der Art der behandelten Wunde ab.
Kausaltherapie
Ein weiterer Ansatz, wie sich ein Dekubitus am besten behandeln lässt, ist die sogenannte Kausaltherapie. Diese besagt, dass sich ein Druckgeschwür nur dann erfolgreich behandeln lässt, wenn sich zudem auch seine Ursache beseitigen lässt – in diesem Fall also der Druck. Bei Patienten, die bettlägerig sind, empfiehlt sich aus diesem Grund zum Beispiel eine spezielle Dekubitus-Matratze oder ein speziell hierfür angefertigtes Bett. Wichtig ist auch die regelmäßige Umlagerung des Betroffenen, worauf hauptsächlich das Pflegepersonal achten muss. Bei Patienten, die im Rollstuhl sitzen, ist wiederum ein Sitzkissen ratsam.
Außerdem spielt auch die richtige Ernährung eine wichtige Rolle. Denn eine Kost mit viel Eiweiß, Vitaminen und Mineralstoffen lässt die Haut besser genesen und beugt einer Mangelernährung vor. Bei manchen Patienten muss das medizinische Personal eine Spezialnahrung verabreichen, um das gewünschte Resultat zu erreichen.
Ferner helfen gegen die mit dem Dekubitus verbundenen Schmerzen auch Schmerzmittel. Aber auch spezielle Bewegungsübungen können den Schmerzen entgegenwirken, denn sie fördern die Durchblutung und verhindern, dass der Patient immer auf der gleichen Stelle liegt. Zur Kausaltherapie gehört auch die wirksame Behandlung von Begleiterkrankungen wie Diabetes, die aber auch psychischer Natur sein können (Depressionen könnten den Erfolg der Therapie nämlich stark bedrohen).
Ist das Druckgeschwür bereits weit fortgeschritten, also im vierten Grad beziehungsweise Stadium IV, so muss der Arzt oft auf die operative Entfernung zugreifen (selten auch bei Grad 1 bis 3). Dabei schneidet der Chirurg das Druckgeschwür heraus und muss manchmal sogar einen Teil des Knochens entfernen. Bei einem sehr großen Dekubitus kann auch ein plastisch-chirurgischer Eingriff notwendig sein. Dabei transplantiert der Arzt Haut und Weichteilgewebe von anderen Körperbereichen auf die zerstörte Körperpartie.
Was kann ich selbst bei einem Dekubitus tun?
Mobilisieren, entlasten, pflegen und richtig ernähren – das sind die vier Grundregeln bei der Behandlung eines Dekubitus. Dementsprechend gibt es also mehrere Möglichkeiten, wie Du selbst einem Dekubitus entgegenwirken beziehungsweise zumindest die Behandlung unterstützen kannst.
Bei bettlägerigen Betroffenen empfiehlt sich eine sogenannte Visco-Matratze. Diese hat einen Memory-Schaum, der den Körper gut nachformt und dadurch die gefährdeten Stellen deutlich entlastet. Auch spezielle Dekubitus-Matratzen sind eine gute Anschaffung, denn sie enthalten mit Luft gefüllte Kammern, die den Druck selbstständig verändern und dem Patienten wenigstens einen Teil der körperlich sehr anstrengenden Lagerung abnehmen. Bei Personen, die im Rollstuhl sitzen, sind wiederum spezielle Hilfsmittel wie Kissen ratsam.
Außerdem ist eine Umlagerung wichtig, das bedeutet, dass der Patient (soweit er es alleine schafft) sich stetig anders hinlegen oder hinsetzen muss, um potenzielle Druckstellen zu vermeiden. Gegebenenfalls hilft ihm dabei auch das Pflegepersonal, denn dieses ist darauf geschult, die Dekubitus-Patienten regelmäßig und sorgfältig umzulagern. Eine der am häufigsten angewendeten Lagerungstechniken ist die 30-Grad-Lagerung in Liegeposition. Dabei kommt es immer nur zu einer einseitigen Belastung einer Körperhälfte des Patienten, während die andere eine Entlastung verspürt. Dazu legt das Pflegepersonal ein Kissen unter die rechte Seite des Rückens und ein weiteres unter den rechten Oberschenkel – somit dreht sich der Oberkörper um etwa 30 Grad. Nach etwa zwei Stunden wechselt das Personal die Seite und verschiebt die Kissen nach links. Auf diese Weise kommt es zu einer stetigen und regelmäßigen Entlastung und einer Reduktion des Druckes auf die betroffene Stelle.
Eine weitere Maßnahme, auf die Du unbedingt achten solltest, ist die richtige Pflege der Haut. Dabei solltest Du von allen Produkten, die die Haut reizen, unbedingt die Finger lassen. Stattdessen eignen sich hierbei pH-neutrale Seifen oder Wasser-in-Öl-Präparate, die sogenannten W/O-Lotionen. Außerdem gilt bei der Hautpflege der Grundsatz „Weniger ist mehr“. Solltest Du die Haut zu häufig waschen, so greift die Feuchtigkeit den natürlichen Säureschutzmantel der Haut an, wodurch die Haut rissiger erscheint und sich schneller entzünden kann. Angesichts dessen ist es wichtig, dass Du es mit der Hygiene, genauer gesagt mit dem Waschen der Haut, nicht übertreibst. Nach einer richtigen Pflege der Haut solltest Du diese auch mit einer passenden Bodylotion eincremen. Durch die Creme bleibt die Haut in ihrem normalen Zustand und ist so wesentlich widerstandsfähiger.
Außerdem solltest Du darauf achten, dass Du die Wunde richtig versorgst, denn offene Wunden bieten oftmals gute Bedingungen für Keime und können sich somit schnell entzünden. Achte aus diesem Grund darauf, häufig neue Verbände anzulegen und die Wunde richtig zu reinigen. Dabei sollte Dich in erster Linie der Arzt oder eine ausgebildete Pflegefachkraft genau aufklären, wie dies geschehen sollte und worauf Du schauen musst.
Ein Faktor, den Du selbst beeinflussen kannst und der äußerst wichtig ist, ist eine richtige Ernährung, denn diese beeinflusst unsere Haut enorm. Achte darauf, viel zu trinken – täglich sollten es mindestens zwei Liter Wasser oder ungesüßter Tee sein. Beim Essen solltest Du auf ausreichende Kalorien- und Eiweißzufuhr achten. Vitamine und Spurenelemente wie Zink unterstützen den Körper zusätzlich bei der Heilung des Dekubitus.

Welche Komplikationen können bei einem Dekubitus auftreten?
Kommt es zu keiner rechtzeitigen Diagnose und somit zu keiner rechtzeitigen Behandlung des Druckgeschwüres, so breitet sich dieses in tiefere Gewebeschichten aus. Dabei ist eine der häufigsten Komplikationen das Absterben des Gewebes, die sogenannte Nekrose. Die Nekrose muss der Arzt in jedem Fall operativ entfernen, damit sie sich nicht noch weiter ausbreiten kann.
Eine weitere mögliche Komplikation ist eine Entzündung der Wunde, denn wenn das infizierte Geschwür bis in den Knochen hinein reicht, können sich die Erreger auch dort ausbreiten. Dabei kann es zu einer Knochenentzündung kommen, die wir im medizinischen Fachjargon als Ostitis bezeichnen oder zu einer Knochenmarksentzündung, auch Osteomyelitis genannt. In besonders schlimmen Fällen können sich die Keime noch weiter im Körper ausbreiten und bis hin zu einer Lungenentzündung (Pneumonie), zu Knochenabszessen (Eiteransammlungen direkt am Knochen) oder zu einer Blutvergiftung (Sepsis) führen.
Darüber hinaus können auch Mangelerscheinungen die Folge eines Dekubitus sein, vor allem wenn sich das Druckgeschwür großflächig auf der Haut ausbreitet. In solchen Fällen verliert der Betroffene über die offene Wunde permanent wichtige Mineralstoffe sowie Eiweiße.
Wie ist die Prognose bei einem Dekubitus?
Wie die Prognose bei einem Dekubitus-Patienten aussieht beziehungsweise wie lange es dauert, bis er überhaupt ein Druckgeschwür entwickelt, hängt von vielen Faktoren ab. Dabei spielen neben dem Alter des Patienten unter anderem auch sein Ernährungszustand und die Ursache der Bettlägerigkeit eine wichtige Rolle. Bei manchen Menschen entwickelt sich der Dekubitus bereits innerhalb weniger Stunden (diese Gefahr besteht vor allem dann, wenn die Haut bereits durch andere Krankheiten vorgeschädigt ist oder der Stoffwechsel gestört ist), bei anderen dauert es wiederum Tage oder sogar Wochen.
Ist ein Dekubitus bereits fortgeschritten, so heilt er trotz einer optimalen Behandlung nur sehr langsam ab. Manchmal dauert es Monate, bis das Druckgeschwür vollständig verheilt und verschwunden ist. Deshalb ist es umso wichtiger, auf eine sorgfältige Dekubitusprophylaxe Wert zu legen und im Ernstfall schnell zu reagieren. Jedoch ist auch nach dem Abheilen des Druckgeschwüres Vorsicht geboten, denn Dekubitus-Patienten haben ein erhöhtes Risiko, an der betroffenen Hautstellen erneut ein Geschwür zu entwickeln (Rezidiv). Achte aus diesem Grund besonders sorgfältig auf die betreffende Hautpartie, kontrolliere sie intensiv und schütz sie vor Druck, denn im Endeffekt lässt es sich nur so verhindern, dass sich ein weiterer Dekubitus bildet.
Wie kann ich einem Dekubitus vorbeugen?
Eine wichtige Maßnahme in der Vorbeugung eines Druckgeschwüres ist die Abschätzung des individuellen Dekubitus-Risiko. Dabei verwenden der Arzt und das Pflegepersonal zu diesem Zwecke angefertigte Dokumentationsbögen, wie zum Beispiel die sogenannte Braden-Skala. Für bestimmte Risikofaktoren wie den Grad der körperlichen Aktivität des Patienten, seine Mobilität und seine Fähigkeit, auf druckbedingte Beschwerden zu reagieren, vergeben sie jeweils zwischen einem und vier Punkten. Anschließend addieren sie alle Punkte – je geringer die Zahl, desto höher das Risiko.
Ein Beispiel: Beträgt die Zahl weniger als neun, so hat der Patient ein sehr hohes Risiko für ein Druckgeschwür, ein Wert von 18 Punkten und mehr entspricht wiederum keinem Dekubitus-Risikos. Aus den Ergebnissen bilden der Arzt und das Pflegepersonal schließlich individuelle Maßnahmen zur Dekubitusprophylaxe.
Dazu gehören unter anderem Anti-Dekubitus-Hilfsmittel, die den Druck verringern, der auf die gefährdeten Hautbereiche einwirkt, indem sie ihn gleichmäßiger verteilen. Die Palette an Hilfsmitteln greift von Weichlagerungs-Systemen wie Schaumstoffmatratzen, Gelauflagen und Luftkissen bis hin zu Wechseldruck-Systemen beziehungsweise Wechseldruck-Matratzen.
Außerdem stehen den Patienten sogenannte Micro-Stimulations-Systeme (MiS) zur Verfügung. Darunter verstehen wir eine Art elektrisch gesteuerte Dekubitusprophylaxe-Matratze, die durch eigene kleine Bewegungen die Eigenbewegung des Patienten fördert. Darüber hinaus eignen sich auch Schaffelle als druckentlastende Unterlage, da sie aber viel Wärme abgeben, empfinden sie manche Patienten nicht immer als angenehm.
Weitere Schritte in der Vorbeugung eines Druckgeschwüres sollten eine regelmäßige und richtige Umlagerung sein, um den Druck entgegenzuwirken. Dazu eignen sich auch gezielte Bewegungsübungen, die dem Betroffenen bei der Mobilisierung helfen. Außerdem sollten die Patienten nicht auf ihre Psyche vergessen – durch Lesen, Hobbys oder Gespräche regen sie den Geist an, der dadurch auch den Körper fit hält.
Ferner gilt es auf eine richtige Hautpflege zu achten, wobei die Betroffenen die Haut mit möglichst kühlem Wasser waschen sollten. Auch eine richtige Ernährung spielt eine sehr große Rolle bei der Prophylaxe von Druckgeschwüren – diese sollte möglichst vollwertig und abwechslungsreich sein. Weitere Maßnahmen sind atmungsaktive Inkontinenzwäsche, häufiges Wechseln von Kleidung und Bettwäsche bei Patienten, die stark schwitzen oder inkontinent sind, Knöpfe und Nähte von Nacht- und Bettwäsche so zu platzieren, dass sie nicht auf die gefährdeten Hautpartien drücken sowie die Therapie von Grund- und Begleiterkrankungen wie zum Beispiel Diabetes mellitus oder Depression.
Was kostet die Behandlung von einem Dekubitus und übernimmt die Krankenkasse die Kosten?
Im Regelfall übernimmt die Krankenkasse die Kosten für die Diagnose und die Behandlung eines Dekubitus. Allerdings kann bei einigen Krankenversicherungsträgern eine Selbstbeteiligung anfallen. Informiere Dich deshalb am besten direkt bei Deiner Krankenversicherung, welche Kosten sie deckt und welche Du selbst übernehmen musst. Darüber hinaus solltest Du Dich auch informieren, ob Deine Krankenkasse die Kosten für die Dekubitus-Hilfsmittel übernimmt, denn in vielen Fällen beteiligen sie sich an den anfallenden Kosten – vor allem, wenn bereits ein Dekubitus vorhanden ist. Aus diesem Grund empfehlen wir Dir, Dich direkt bei Deinem Krankenversicherungsträger zu erkundigen und Dich aufklären zu lassen.

Über die Autorin: Dr. Simone Hermanns
Fachärztin für Gynäkologie und Geburtshilfe
Dr. med. Simone Hermanns ist als Fachärztin am Universitätsspital Zürich tätig und unterstützt MOOCI seit Februar 2020 als medizinische Expertin für den Bereich der Gynäkologie und Geburtshilfe.
Seit nunmehr 7 Jahren arbeitet sie voller Energie und Lebenslust als Ärztin in verschiedenen klinischen Fachbereichen in Deutschland und der Schweiz. Die Liebe zur Medizin entdeckte Sie besonders im operativen Bereich,da die Vielfältigkeit dieses Bereichs immer wieder aufs Neue fasziniert.
Bitte beachte, dass sämtliche zur Verfügung gestellten Inhalte zu den einzelnen Behandlungen, Abläufen, Preisen etc. generelle Informationen sind und je nach Ärzt*in und individuellem Fall und Ausgangslage variieren können.
Für genauere Auskünfte frag bitte direkt bei dem/der von Dir ausgewählten Ärzt*in an.













Ein Dekubitus ist ein Druckgeschwür, welches durch lang anhaltenden Druck auf die betroffene Hautstelle entsteht. Es handelt sich dabei also um eine lokal begrenzte Schädigung der Haut, die sich je nach Krankheitsverlauf so weit ausbreiten kann, dass das betroffene Gewebe abstirbt oder es sogar zu einer Schädigung des darunter liegenden Knochens kommt. Besonders gefährdet sind ältere Menschen, bettlägerige Patienten sowie Personen, die im Rollstuhl sitzen. Angesichts dessen ist es besonders wichtig, auf eine richtige Behandlung, Lagerung, Ernährung sowie Mobilisierung zu achten. Wie genau Du einem Dekubitus vorbeugen kannst, wie die Behandlung abläuft und wie die Prognose aussieht, erfährst Du im nachstehenden Beitrag.
AUTOR
Dr. med. Simone Hermanns
Medizinische Expertin
CO-AUTOR
Leonie Müller
Online-Redaktion
Dieser Text wurde nach höchsten wissenschaftlichen Standards verfasst und von Medizinern geprüft.
Zuletzt aktualisiert: 2. Mai, 2023