Tuberkulose
Das Wichtigste zusammengefasst
Tuberkulose gehört zu den häufigsten Infektionskrankheiten weltweit und zählt jährlich ungefähr 1,5 Millionen Todesopfer. Mehr als die Hälfte aller Neuerkrankungen pro Jahr stammen aus Indien, China, Indonesien, Südafrika, Nigeria und Pakistan.
Das Mykobakterium tuberculosis ist in den meisten Fällen der Auslöser einer Tuberkuloseerkrankung, selten können auch andere Mykobakterienstämme die Ursache sein. Erkrankte übertragen diese Erreger meist durch Tröpfcheninfektion beim Husten, Sprechen oder Niesen.
Etwa ein Drittel der Weltbevölkerung ist mit Tuberkulosekeimen infiziert, davon zeigen jedoch nur fünf bis zehn Prozent Symptome. Die restlichen Infizierten befinden sich in der sogenannten Latenzzeit, in der sie weder symptomatisch noch ansteckend sind.
Die Therapie der Tuberkulose ist langwierig und kompliziert. Ein Erkrankter nimmt meist eine Kombination aus mehreren Antibiotika für einen Zeitraum von mindestens sechs Monaten ein. Sollte der befallene Erregerstamm Antibiotikaresistenzen vorweisen, dauert die Behandlung bis zu zwei Jahre.
ICD-10-GM-2020 A15-A19
Was versteht die Medizin unter einer Tuberkulose?
Der Mediziner bezeichnet eine Infektion mit einem Bakterium aus dem Mycobakterium-tuberculosis-Komplex als Tuberkulose. Zu diesem Komplex zählen das am häufigsten im Menschen vorgefundene M. tuberculosis, aber auch das M. bovis oder M. africanum. Einer Ansteckung mit den genannten Erregern zufolge können Patienten Beschwerden wie Fieber, Husten, Gewichtsverlust und Weiteres erleben.
Die meisten Personen bemerken eine Infektion jedoch nicht und befinden sich in der sogenannten Latenzzeit. Dabei kann ein Test den Erreger zwar nachweisen, der Betroffene ist aber weder symptomatisch noch ansteckend.
Wie häufig ist die Tuberkulose und wer ist davon betroffen?
In nur fünf bis zehn Prozent der Fälle entwickelt ein Infizierter auch tatsächlich Symptome, meist bemerkt die Person eine Infektion nicht. Dennoch erkranken etwa zehn Millionen Menschen pro Jahr an einer symptomatischen Tuberkulose. Dem zufolge schätzt die WHO die Zahl aller Infizierten auf fast ein Drittel der Weltbevölkerung. Etwas mehr als die Hälfte aller Erkrankten befindet sich in Indien, Indonesien, China, Nigeria, Pakistan und Südafrika.
Die Zahlen in Österreich sind überschaubarer und sanken in den letzten Jahrzehnten kontinuierlich. So gab es im Jahre 2017 in Österreich 569 neue Tuberkulosefälle. Demnach zählt Österreich mit einem Krankheitsvorkommen von ungefähr 7,7 pro 100.000 Einwohnern zu den Ländern mit geringer Tuberkuloseinzidenz – also weniger als 20 Erkrankte pro 100.000 Einwohnern.
Diesen Daten und weiteren Studien zufolge lässt sich eine Verbindung zwischen dem sozioökonomischen Status, den Hygienestandards, der medizinischen Versorgung und einer höheren Erkrankungsrate auffinden. Auch Personen mit dauerhaft geschwächtem Immunsystem, wie es beispielsweise bei HIV/AIDS, aber auch nach Organtransplantationen oder während einem Krebsgeschehen der Fall ist, stellen eine besonders gefährdete Bevölkerungsgruppe dar. Doch auch sehr alte Personen, Diabetiker, Menschen mit chronischen Nierenproblemen und starke Raucher erkranken wahrscheinlicher an Tuberkulose.
Wie ansteckend ist Tuberkulose?
Eine Ansteckung mit dem Mycobakterium tuberculosis erfolgt meist über eine Tröpfcheninfektion, also durch Sekrete, die ein Erkrankter beispielsweise beim Husten, Niesen oder Sprechen ausscheidet. Wie ansteckend ein Patient tatsächlich ist, liegt an der Art seiner Tuberkulose. Leidet er an einer sogenannten offenen Tuberkulose, ist bereits das Einatmen eines einzigen von ihm ausgeschiedenen Tröpfchens potenziell ansteckend.
In der Latenzzeit, also wenn der Infizierte keine Symptome verspürt, ist das Risiko einer Ansteckung extrem gering bis nicht vorhanden. Auch mit atypischen Tuberkulosearten, die nicht in der Lunge lokalisiert sind, geht ein geringes Infektionsrisiko durch den klassischen Ansteckungsweg einher.
Wie wird eine Tuberkulose übertragen?
Wie vorab erwähnt ist der häufigste Infektionsweg mit dem Mycobakterium tuberculosis die Tröpfcheninfektion. Hustet, niest, singt oder spricht ein hochansteckender Patient, befördert er Bakterien aus der Lunge oder dem Kehlkopf in die Umluft. Dort können die Erreger einige Stunden lang überleben und andere Menschen befallen, wenn diese die kontaminierte Luft einatmen. Gelangen die Partikel in eine offene Wunde oder an Schleimhäute, kann dies selten, aber doch ebenfalls zu einer Infektion führen.
Weiters unüblich, aber möglich, ist der Übertragungsweg über Blut oder Blutprodukte, beispielsweise bei Nadelstichverletzungen, Operationen oder Bluttransfusionen. Wenn untypischerweise auch die Geschlechtsorgane befallen sind, kann es zu einer sexuellen Übertragung oder einer Infektion des Kindes während der Geburt kommen. Bei Krankheitsbeteiligung der Haut kann eine Verbindung, auch Fistel genannt, zwischen einem betroffenen Organ und der erkrankten Haut entstehen und dadurch infektiöser Eiter in die Umwelt gelangen.
Ein weitaus seltenerer Tuberkuloseerreger ist das Mycobakterium bovis, das hauptsächlich Rinder, Kühe und weitere Tiere befällt. Hierbei ist ein wichtiger Übertragungsweg der Konsum unpasteurisierter Milch von betroffenen Tieren. Dies ist in Entwicklungsländern weitaus relevanter, da in der westlichen Welt Milch und Milchprodukte fast immer pasteurisiert sind.
Welche Formen der Tuberkulose gibt es?
Die häufigste Form – ungefähr 75 Prozent der Fälle – dieser Erkrankung stellt die Lungentuberkulose dar. Hierbei unterscheidet der Mediziner zwischen einer offenen, also ansteckenden und meist symptomatischen sowie einer geschlossenen Tuberkulose. Bei Letzterer handelt es sich um eine Infektion mit dem Mycobakterium meist ohne Ausbruch der Erkrankung und ohne Verbindung der Bakterienansammlungen mit den Atemwegen, weshalb auch Erreger nicht über diesen Weg ausgeschieden werden können.
Neben der Lunge können auch alle anderen Organe befallen sein, dabei spricht man von einer extra-pulmonalen Beteiligung. Am häufigsten – nach der Lunge – befällt die Tuberkulose die Nieren und die Lymphknoten. Lymphknotenbefall entsteht durch eine Verschleppung der Bakterien aus der Lunge über die Lymphflüssigkeit in die Lymphknoten. Dies geschieht am ehesten bei erkrankten Kindern, da deren Immunsystem noch nicht vollständig ausgereift ist und die Migration der infizierten Zellen nicht ausreichend aufhalten kann.
Bei einer Nierenbeteiligung erleben die Betroffenen oft zusätzliche Rückenschmerzen, Fieber und Blut im Harn. Selten können auch Hirnhäute, Genitalien, der Herzbeutel, der Darm oder die Haut betroffen sein, wobei die Erkrankung in jedem Befall organspezifische Symptome auslösen kann. So kann der Erkrankte beispielsweise bei Hirnhautbefall von Kopfschmerzen, Krampfanfällen und weiteren neurologischen Störungen berichten.
Die gefürchtetste Art der Tuberkulose ist die Miliartuberkulose. Dabei verteilen sich die Mykobakterien über die Blutbahn auf viele verschiedene Organe und lösen dort Entzündungen aus. Unbehandelt sterben an diesem Krankheitsverlauf 100 Prozent der Betroffenen. Durch eine adäquate und vor allem rasche Therapie kann diese Zahl auf zehn Prozent sinken.
Was sind die Symptome einer Tuberkulose?
Die typischen Symptome einer Tuberkuloseerkrankung bezeichnet der Mediziner als B-Symptomatik. Dazu zählen Fieber, Nachtschweiß und Gewichtsverlust. Neben der Tuberkulose muss der Arzt bei der Diagnosefindung auch Krebserkrankungen, so beispielsweise das Hodgkin-Lymphom, bedenken, da diese ebenfalls die B-Symptomatik hervorrufen können.
Bei einer Lungentuberkulose kommt es meist zusätzlich zu über zwei bis drei Wochen andauerndem Husten, der meist von grünlichem bis leicht blutigen Auswurf begleitet ist. Auch das Entstehen eines Pleuraergusses, also Flüssigkeit zwischen Lunge und Brustwand, oder eines Pneumothorax (Luft in ebendiesem Zwischenraum) kann durch eine Tuberkuloseerkrankung bedingt sein. Die Patienten präsentieren sich dabei mit Kurzatmigkeit und Brustschmerzen.
Bei extra-pulmonalen Manifestationen zeigen sich häufig organspezifische Symptome, wie Blut im Urin bei Nierenbefall oder Meningismus-Symptome (Kopfschmerzen, Übelkeit, Nackensteifigkeit) bei Hirnhautbefall.
Wie diagnostiziert der Arzt eine Tuberkulose?
Nachdem die Tuberkulose oftmals nur unspezifische Symptome hervorruft, gestaltet sich die Diagnosefindung manchmal langwierig und schwierig. Besteht der Verdacht auf eine Tuberkuloseinfektion, führt der Arzt eine genaue Anamnese durch. Er befragt Dich nach Tuberkulosefällen im engen Umfeld, dem Herkunftsland oder einem Aufenthalt in Risikogebieten, einer HIV-Infektion, anderen schweren chronischen Erkrankungen und der Einnahme von spezifischen immunschwächenden Medikamenten.
Weiters verweist der Arzt den Patienten zu einem Lungenröntgen, wobei der Tuberkuloseinfizierte klassischerweise knötchenförmige Veränderungen in der Bildgebung zeigt. Auch einen Pneumothorax oder Pleuraerguss, die häufig mit einer Tuberkuloseerkrankung einhergehen, erkennt der Radiologe durch das Röntgen. In etwa 20 Prozent der Tuberkulosepatienten bleibt das Thoraxröntgen unauffällig, weshalb eine Computertomographie zur genaueren Diagnose hilfreich ist.
Handelt es sich um eine Tuberkuloseinfektion mit extrapulmonaler Beteiligung, kann ein MRT zur Hilfe gezogen werden, um alle befallenen Organe darzustellen. Zusätzlich bestätigt sich der Tuberkuloseverdacht durch eine Sputumuntersuchung. Dafür muss der Patient Auswurf erzeugen, also absichtlich produktiv husten, oder der Arzt entnimmt das Sputum durch eine Bronchoskopie oder Bronchiallavage.
Dieser Auswurf wird schließlich angefärbt und mikroskopisch untersucht. Der Untersucher achtet hierbei auf das Vorhandensein säurefester Bazillen, die er unter anderem durch die Ziehl-Neelsen-Färbung sichtbar macht. Da hierbei erst große Mengen an Bakterien zu einem positiven Ergebnis führen, sollte das Labor ebenfalls eine Bakterienkultur und eine PCR (Polymerase-Kettenreaktion) durchführen. Letztere schlägt beim Vorliegen einer M. tuberculosis im Patientensekret an und kann gemeinsam mit der Mikroskopie zu einer Diagnose führen.
Ist das Ergebnis der PCR negativ, befinden sich jedoch säurefeste Bakterien in der mikroskopischen Untersuchung, kann dies auf eine Infektion mit nicht-Tuberkulose-Mykobakterien hinweisen. Am sichersten bestätigt das Wachstum des Erregers in einer Kultur die Diagnose der Tuberkulose. Dafür wird Sputum auf einen Nährboden aufgetragen, der optimale Wachstumsbedingungen erfüllt. Nachdem das Mycobakterium tuberculosis ein äußerst langsames Wachstum vorweist, kann diese Nachweismethode oftmals erst nach vier Wochen sichere Ergebnisse liefern.
Mittlerweile gibt es flüssige Nährkulturen, die schon nach ein bis zwei Wochen eine Aussage über das Vorliegen des Tuberkuloseerregers zulassen. Zusätzlich kann der Arzt einen Tuberkulin-Hauttest (Mantoux-Hauttest oder PPD) durchführen. Dabei spritzt er dem Patienten etwas Eiweiß des M. tuberculosis unter die Haut des Unterarms und untersucht nach zwei bis drei Tagen die Einstichstelle erneut.
Ist in der Zwischenzeit eine harte Schwellung, die eine vorgelegte Größe überschreitet, entstanden, kann dies ein Hinweis auf eine Tuberkuloseinfektion sein. Jedoch zeigt der Test nicht an, ob es sich um eine akute oder latente Infektion handelt. Ebenfalls kann ein positives Ergebnis durch eine unlängst durchgeführte Impfung oder ähnliche Infektionen entstehen. Zuletzt kann auch eine Blutuntersuchung zur Diagnose behilflich sein. Besteht der Verdacht auf eine Hirnhautbeteiligung, kann eine Lumbalpunktion mit Untersuchung des Hirnwassers diesen bestätigen oder verwerfen.
Handelt es sich tatsächlich um eine Tuberkulose, muss der Arzt diesen Krankheitsfall innerhalb von drei Tagen nach Diagnosestellung an die zuständige Behörde melden. Dadurch kann die Gesundheitsbehörde Maßnahmen für Umgebungsuntersuchungen setzen und Kindergärten, Schulen oder Ähnliches über den Tuberkulosefall informieren. Die Meldepflicht dieser Erkrankung ist essenziell für eine Vermeidung einer sogenannten Cluster-Bildung.
Wie wird eine Tuberkulose behandelt?
Nachdem das Mycobakterium tuberculosis nur sehr langsam wächst und sich oft in sogenannten Granulomen, eine Art Verkapselung des Bakteriums durch Zellen des Immunsystems, befindet, gestaltet sich die Therapie als schwierig. Um eine Antibiotikaresistenz-Bildung zu vermeiden, verschreibt der Arzt klassischerweise eine Kombination von Medikamenten, die mindestens sechs Monate dauert.
Bei einem typischen Tuberkulosefall setzt die Medizin auf eine zweimonatige Gabe von Isoniazid, Rifampicin, Ethambutol und Pyrazinamid. Danach nimmt der Patient weitere vier Monate nur mehr Isoniazid und Rifampicin ein. All diese Antibiotika weisen spezifische Nebenwirkungen auf, die besonders aufgrund der langen Therapiedauer zu berücksichtigen sind. Vor allem Schädigungen der Leber, Nieren oder des Gehörs sollten vor der Medikamentengabe ausgeschlossen werden, um eine Verschlimmerung dieser zu vermeiden.
Neben der medikamentösen Therapie ist eine Verbreitung der Erkrankung vorzubeugen. Dies geschieht am besten durch Isolierung des Patienten und gute Raumdurchlüftung sowie dem Ausfindigmachen von Kontaktpersonen. Der Betroffene soll demnach zu Hause bleiben und auch keinen Besuch empfangen. Außerdem soll der Arzt auf die Hustenetikette hinweisen, sodass der Erkrankte entweder in ein Taschentuch oder seinen Ellbogen hustet.
Meist kann die Therapie ambulant geschehen, in einigen Fällen sollte aber eine stationäre Aufnahme angedacht werden. So sollten beispielsweise Patienten mit schweren Begleiterkrankungen, aber auch solche, bei denen eine Isolation nicht möglich ist oder die mit Risikogruppen zusammenleben, ihre Therapie im Krankenhaus erhalten.
Was ist eine Antibiotikaresistenz und wie kommt es dazu?
Kommt es unter der klassischen Therapiekombination zu keiner Genesung, geht der behandelnde Arzt von einer Antibiotikaresistenz aus. Dabei unterscheidet der Mediziner zwischen der Multi-Drug-Resistant Tuberculosis (MDR-TB), bei der der Erreger weder auf Rifampicin noch auf Isoniazid anspricht, und der Extreme-Drug-Resistant Tuberkulosis (XDR-TB), wo zusätzlich eine Resistenz gegen ein Zweitlinienmedikament besteht.
Für die Bestimmung der passenden Reservemedikation entnimmt der Doktor eine erneute Sputumprobe und testet verschiedene Medikamente an einer angezüchteten Bakterienkultur. Zu diesen Alternativpräparaten gehören Antibiotika aus der Gruppe der Aminoglykoside, Fluorchinolone und Thionamide.
Da resistente Keime meist äußerst hartnäckig zu behandeln sind, muss der Patient Medikamentenkombinationen von vier bis sechs Antibiotika für bis zu zwei Jahre einnehmen. Diese Therapie ist häufig mit Nebenwirkungen vergesellschaftet, weshalb der behandelnde Arzt ein Augenmerk auf etwaige gefährdete Organe (Niere, Leber) legen muss, um frühzeitig Schädigungen entgegenzuwirken.
Wie ist der Krankheitsverlauf bei einer Tuberkulose?
Grundsätzlich unterscheidet der Mediziner zwischen drei Erkrankungsstadien: die Primärinfektion, Latenzzeit und aktive Erkrankung.
Bei der Primärinfektion handelt es sich um den ersten Kontakt mit dem M. tuberculosis. Im Normalfall reagiert das Immunsystem rasch auf die eingeatmeten Bakterien und sendet seine Fresszellen (Makrophagen) zu dem Ort der Keimvermehrung, meist der mittlere oder untere Abschnitt der Lunge. Dort nehmen die Makrophagen die Mykobakterien auf und vernichten die meisten.
Jedoch können nicht alle Tuberkulosekeime getötet werden, manche persistieren in und infizieren die Makrophagen. Ebendiese können einerseits über die Lymphe in Lymphknoten gelangen und von dort aus über das Blut alle möglichen Organe infiltrieren, andererseits verursachen sie lokal in der Lunge ein Entzündungsgeschehen. Dennoch schafft es das Immunsystem in 95 Prozent der Fälle, die Bakterienvermehrung nach ungefähr drei Wochen zu stoppen, und der Infizierte zeigt zu keinem Zeitpunkt Symptome. Bei den restlichen fünf Prozent handelt es sich meist um immungeschwächte Patienten, die beispielsweise HIV-positiv sind oder immunsupprimierende Medikamente einnehmen, und kleine Kinder, deren Immunsystem noch nicht vollständig ausgereift ist.
Bei diesen Risikopatienten kann sich direkt aus einer Primärinfektion ohne Latenzzeit eine aktive, symptomatische Erkrankung entwickeln. Selten kann die Primärinfektion auch eine aktive Infektion in extrapulmonalen Gebieten verursachen, wobei vor allem die tuberkulöse Meningitis gefürchtet ist.
In den meisten Fällen geht die Primärinfektion allerdings in das sogenannte Latenzstadium über. In dieser Zeit verspürt der Infizierte keinerlei Symptome und ist auch nicht ansteckend. Trotzdem befindet sich das Bakterium im Körper des Betroffenen, meist in sogenannten Epitheloidzellgranulomen in der Lunge. Dabei kann sich der Keim nicht vermehren, da er vom Immunsystem „umzingelt“ ist.
Das Wechselspiel zwischen Immunabwehr und dem Erreger ist entscheidend für den weiteren Krankheitsverlauf. In diesem Stadium kann es nämlich auch unbehandelt zu einer vollständigen Bakterienelimination kommen oder aber auch zum Verbleib des Mykobakteriums im Körper. In fünf bis zehn Prozent der Fälle kommt es zu einer unzureichenden Immunantwort des Körpers und die Tuberkuloseerkrankung bricht aus. Diese Reaktivierung passiert bei 50 bis 80 Prozent der Patienten in den ersten zwei Jahren nach der Primärinfektion. Grundsätzlich können aber auch mehrere Jahrzehnte dazwischen liegen.
Für eine aktive Erkrankung sind erneut Patienten mit HIV-Infektionen, immunsupprimierenden Medikamenten, aber auch Diabetiker, Menschen mit chronischem Nierenleiden oder mit besonderen Krebsleiden (Kopf- oder Halstumore) prädisponiert. Die Schwere und Symptome der Erkrankung hängen ebenfalls vom Immunsystem des Betroffenen und auch den befallenen Organen ab. Typischerweise präsentieren sich die Erkrankten jedoch mit der B-Symptomatik und Husten.
Welche Komplikationen können bei einer Tuberkulose auftreten?
Unbehandelt führt eine aktive Tuberkuloseerkrankung in 80 Prozent der Fälle zum Tod. Die restlichen 20 Prozent erleben eine Chronifizierung der Krankheit, wobei sich Phasen der symptomatischen Infektion mit solchen der kurzfristigen Genesung abwechseln. Dadurch erfährt die Lunge bedeutende Schäden, da während des Heilungsprozesses Lungengewebe untergeht und von Bindegewebe ersetzt wird (auch Fibrosierung genannt).
Außerdem kann die Tuberkulose unbehandelt durch die Blutbahn viele verschiedene Organe befallen und zur sogenannten Miliartuberkulose ausarten. Dabei finden sich viele verschiedene kleinere Entzündungsherde im gesamten Körper, wodurch sich die Prognose äußerst schlecht gestaltet.
Doch auch trotz der Behandlung sind bleibende Organschäden nicht auszuschließen. Lungenfibrosen, die durch die Abheilung der Granulome entstehen, Herzinsuffizienzen nach Herzbeutelbefall sowie eine Fistelbildung bei Hautbefall sind nur einige der vielfältigen Komplikationen einer Tuberkuloseerkrankung. Bei Letzterer bildet sich eine Verbindung zwischen einem befallenen Organ und der befallenen Haut, wodurch infektiöser Eiter abfließen kann. Sind die Genitalien einer Frau befallen, kann diese noch Jahre nach der Erkrankung über Menstruationsstörungen klagen und die Gefahr einer Eileiterschwangerschaft ist erhöht.
Neben den Komplikationen, die aufgrund der Infektion auftreten, besteht auch die Gefahr einer Organschädigung durch die lange Antibiotikatherapie. Beispielsweise können Rifampicin und Pyrazinamid zu Leberschäden führen, Isoniazid eine Polyneuropathie (Schädigung der Nerven) verursachen und Ethambutol den Sehnerv schädigen. Das Alternativantibiotikum Streptomycin wirkt sich negativ auf die Nieren und das Innenohr aus, weshalb der Arzt dies eher nur bei Unverträglichkeiten oder Resistenzen verschreibt.
Was müssen Betroffene bei einer Tuberkulose beachten?
Die wichtigste Maßnahme zur Eindämmung der Ansteckungsgefahr ist die bereits erwähnte Isolierung. Infizierte sollten engen Kontakt mit anderen Personen meiden, am besten – zumindest bis zum Abklingen des Hustens – zu Hause bleiben und niemanden treffen. Auch eine gute Belüftung des Raumes trägt positiv zum Vermeiden einer enormen Keimverbreitung bei. Weiters ist es wichtig, Kontaktpersonen ausfindig zu machen, um einen Haut- und Bluttest durchzuführen und auch latente Erkrankungen mit Antibiotika zu behandeln. Hierfür kann Isoniazid für neun Monate oder Rifampicin für vier Monate dienen.
Am wichtigsten für den Erkrankten ist jedoch das regelmäßige Einnehmen der verschriebenen Medikation. Da die Symptome schon nach ein bis zwei Wochen nach Therapiebeginn nachlassen, die Behandlung jedoch meist sechs Monate lang dauert, weisen viele Patienten eine mangelhafte Compliance, also Mitarbeit, auf.
Denn der anfängliche Mangel an Symptomen führt in vielen Fällen dazu, dass die Infizierten die Sinnhaftigkeit der Medikation nicht wahrnehmen und aus diesem Grund die vorgeschriebene Therapie mangelhaft oder gar nicht befolgen. Dadurch besteht die Möglichkeit, dass der Erreger nicht vollständig eliminiert werden kann und sich vermehrt Resistenzen bilden. Demnach muss der behandelnde Arzt vehement auf die Wichtigkeit der vollständigen und korrekten Therapie hinweisen.
Kann ich einer Tuberkulose vorbeugen?
Neben der Kontaktvermeidung mit Infizierten und der verstärkten Raumbelüftung gibt es auch eine Impfung gegen Tuberkulose. Diese ist jedoch mit einigen Nebenwirkungen vergesellschaftet und vermutlich nur in etwa 50 Prozent der Fälle tatsächlich wirksam. Außerdem verhindert sie nicht immer eine Infektion mit dem Mycobakterium tuberculosis. Sie vermindert allerdings das Risiko einer Miliartuberkulose oder einer tuberkulösen Meningitis.
Weiters kann nach erfolgter Impfung der Tuberkulin-Hauttest fälschlicherweise positiv ausfallen. Deshalb ist für die Diagnostik wichtig zu wissen, ob eine Impfung vorliegt oder nicht, von großer Bedeutung ist. Der Bluttest erfährt hingegen keine Beeinflussung durch eine Impfung. Aufgrund all dieser Problematiken mit dem Impfstoff ist die Schutzimpfung in Österreich nicht empfohlen. In Risikogebieten kann sie jedoch fulminanten Krankheitsverläufen entgegenwirken und hat einen höheren Stellenwert als in Europa.
Medizinisches Personal, das häufiger den resistenten Mykobakterienstämmen ausgesetzt sind, können ebenfalls eine Impfung in Betracht ziehen. Diese Personen im Gesundheitswesen können sich zusätzlich durch Atemschutzmasken, die die eingeatmete Luft filtern und eine besonders gute Raumdurchlüftung schützen. Grundsätzlich befinden sich Tuberkulose-Patienten im Krankenhaus in Einzelzimmern, deren Türen geschlossen sein sollen und über besondere Lüftungsmethoden verfügen. Dadurch sinkt das Risiko, andere Patienten oder Personal zu infizieren.
Übernimmt die Krankenkasse die Kosten für die Behandlung einer Tuberkulose?
Grundsätzlich trägt die Krankenkasse die Kosten einer Tuberkulosetherapie. Es kann jedoch, wie bei den meisten Medikamenten, zu kleinen Selbstbehalten kommen, für die der Patient aufkommen muss. Diese belaufen sich meist auf lediglich fünf bis zehn Euro. Trotzdem empfiehlt es sich, die Kosten vorab mit der jeweiligen Krankenversicherung zu besprechen.

Bitte beachte, dass sämtliche zur Verfügung gestellten Inhalte zu den einzelnen Behandlungen, Abläufen, Preisen etc. generelle Informationen sind und je nach Ärzt*in und individuellem Fall und Ausgangslage variieren können.
Für genauere Auskünfte frag bitte direkt bei dem/der von Dir ausgewählten Ärzt*in an.

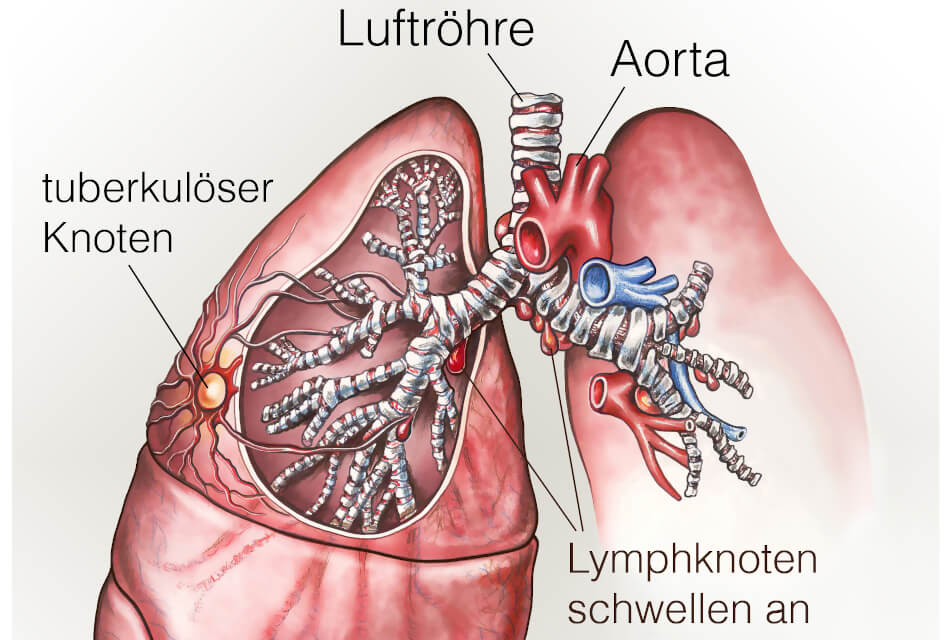
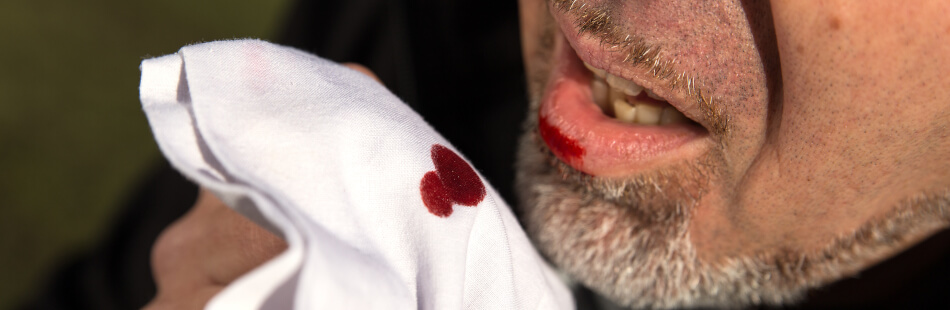





Tuberkulose ist eine der weltweit häufigsten Infektionskrankheiten. Auslöser davon ist meistens das Mycobakterium tuberculosis, das hauptsächlich die Lunge, grundsätzlich aber alle Organe befallen kann. Obwohl jährlich ungefähr 1,5 Millionen Menschen an der Erkrankung sterben, schenkt ihr der Durchschnittsösterreicher wenig Aufmerksamkeit. Möchtest Du das ändern und Dich über Symptome, Übertragungswege, Therapie und vieles mehr informieren, wirst Du im folgenden Text fündig.
AUTOR
Dr. med. Benjamin Gehl
Medizinischer Experte
CO-AUTOR
Leonie Müller
Online-Redaktion
Dieser Text wurde nach höchsten wissenschaftlichen Standards verfasst und von Medizinern geprüft.
Zuletzt aktualisiert: 19. Juli, 2023