Chondropathie (Knorpelschäden)
INHALTSVERZEICHNIS
Wie sehen die Symptome bei Knorpelschäden aus?
Weiterlesen
Was sind die Ursachen von Knorpelschäden?
Weiterlesen
Welche Folgen hat die Chondropathie für die Betroffenen?
Weiterlesen
Wie diagnostiziert der Arzt einen Knorpelschaden?
Weiterlesen
Welche Arten der Chondropathie gibt es?
Weiterlesen
In welche Grade lässt sich die Chondropathie einteilen?
Weiterlesen
Wer ist am häufigsten davon betroffen?
Weiterlesen
Gibt es auch nicht-operative Behandlungen?
Weiterlesen
Wann muss operiert werden?
Weiterlesen
Wie verläuft der Eingriff bei einer Chondropathie?
Weiterlesen
Was muss ich nach dem Eingriff beachten?
Weiterlesen
Welche Risiken und Komplikationen können auftreten?
Weiterlesen
Wie kann ich Knorpelschäden vorbeugen?
Weiterlesen
Übernehmen die Krankenkassen die Kosten?
Weiterlesen
Das Wichtigste zusammengefasst
Die Chondropathie ist ein Oberbegriff für krankhafte Veränderungen des Gelenkknorpels, welcher durch Entzündungen entstehen oder traumatisch oder degenerativ bedingt sind
Es gibt verschiedene Formen: Knorpelschaden am Knie, Hüfte, Schulter und Sprunggelenk, selten Sonderformen wie Tietze-Syndrom oder Polychondritis
Die Symptome sind abhängig von der Ursache und des Stadiums, generell treten in einem höheren Stadium Schmerzen auf
Leichtere Formen kann der Arzt konservativ behandeln, bei fortgeschrittener Erkrankung raten Experten eher zu einer Operation. Eine Physiotherapie im Anschluss an den Eingriff ist unerlässlich
Hinweis: Dieser Beitrag dient zur Information über die Chondropathie. Es ist jedoch möglich, dass einzelne der hier aufgeführten Leistungen noch nicht von unseren Ärzten angeboten werden. Wir arbeiten mit Hochdruck daran, Dir bald für weitere Behandlungsfelder einen Spezialisten bieten zu können. Bei Fragen zu unserem Leistungsspektrum kannst Du Dich gerne jederzeit bei uns melden!
Was versteht die Medizin unter der Chondropathie?
Chondros bedeutet Knorpel und -pathie steht in der Medizin für eine Erkrankung. Daher ist die Chondropathie ein Oberbegriff für krankhafte Veränderungen des Gelenkknorpels, die durch Entzündungen entstehen können, traumatisch oder degenerativ bedingt sind.
Wie sehen die Symptome bei Knorpelschäden aus?
Hast Du Dich verletzt und dabei einen Knorpelschaden erlitten, hast Du mit großer Wahrscheinlichkeit Schmerzen, die plötzlich aufgetreten sind und zusätzlich eine Gelenkschwellung. Abhängig davon, wie stark der Knorpel geschädigt wurde und ob Du Begleitverletzungen hast, sind die Symptome unterschiedlich stark ausgeprägt. Hat sich bei der Verletzung ein Stück des Knorpels abgelöst, kann sich dieses Knorpelstück im Gelenk einklemmen und zu einer Blockade führen oder wie eine Art Gelenkmaus die Bewegung beeinträchtigen.
Leidest Du unter einem chronischen Knorpelschaden, kommt es oft zu Schmerzen bei oder nach Belastung sowie zu wiederkehrenden Gelenkschwellungen. Viele Betroffene verspüren ein „Reiben“, „Knacksen“ oder „Knarren“ bei Bewegung. In manchen Fällen kommt es zudem zu einer Bewegungseinschränkung. Ist der Knorpelschaden schon weit fortgeschritten, können Schmerzen auftreten, die am Bewegungsbeginn am schmerzhaftesten sind (Anlaufschmerz) und mit der Zeit nachlassen, wenn sich die Bewegung “eingeschliffen” hat.
Was sind die Ursachen von Knorpelschäden?
Es gibt verschiedene Ursachen für die Entstehung von Knorpelschäden. Oft handelt es sich um degenerative Veränderungen, die altersbedingt auftreten. Diese Abnutzungen des (Kniegelenk-)knorpels, die bei jedem in gewissem Umfang irgendwann auftreten, können durch vermehrte sportliche Aktivitäten sowie durch abrupte Krafteinwirkungen beschleunigt werden. Auch bei einem Unfall kann der Knorpel durch eine plötzlich einwirkende Kraft aufbrechen. Weitere mögliche Ursachen sind eine chronische Instabilität (z.B. alte Kreuzbandverletzung), entzündliche Erkrankungen (z.B. rheumatische Erkrankungen), die Langzeiteinnahme bestimmter Medikamente (z.B. Cortison) und gewisse Stoffwechselstörungen. Selten können angeborene Fehlstellungen zu einer übermäßigen Knorpelabnutzung führen.
Welche Folgen hat die Chondropathie für die Betroffenen?
Die Chondropathie ist schmerzhaft. Diese Schmerzen können sich, wenn lange keine Behandlung erfolgt, auch in benachbarte Regionen ausbreiten und auch in der Nacht auftreten. Die Schlaflosigkeit führt zu Gereiztheit und dadurch zu psychischen Verstimmungen. Die Schmerzen verstärken sich typischerweise auch bei Bewegung, weswegen Patienten oft eine Schonhaltung einnehmen und die Bewegung einschränken. Dies wirkt sich auch auf seinen Alltag aus. Generell ist durch eine fortgeschrittene Chondropathie die Lebensqualität des Betroffenen stark beeinträchtigt.
Wie diagnostiziert der Arzt einen Knorpelschaden?
Dein Arzt fragt zunächst, welche Beschwerden Du hast, in welchen Situationen sie auftreten, ob die Probleme plötzlich eingesetzt haben oder ob sie eher immer schlimmer geworden sind und ob sie tageszeitabhängig sind. Daraufhin folgt eine körperliche Untersuchung, bei der Dein Arzt die Beweglichkeitsgrade der Gelenke prüft, erspürt, ob es unter seiner Hand bei bestimmten Bewegungen zu einem Reiben oder Verspringen kommt oder ob die Schmerzen bei Druckausübung hervorgerufen werden.
Um eine Chondropathie sicher zu diagnostizieren, sind bildgebende Verfahren unerlässlich. Manchmal setzen Ärzte hierzu Röntgenaufnahmen oder eine Computertomografie ein, manchmal auch die Magnetresonanztomografie, welche besonders gute Aussagen über den Knorpelzustand liefern kann. Die Arthroskopie ist eine Möglichkeit, das Knorpelgewebe mithilfe einer Kamera direkt zu betrachten und falls nötig, auch gleichzubehandeln.
Welche Arten der Chondropathie gibt es?
Prinzipiell kann eine Chondropathie in jedem Knorpel des Körpers auftreten. Besonders Gelenkknorpel sind hohen mechanischen Belastungen ausgesetzt, die Reparaturprozesse laufen aber nur langsam ab. Deswegen entstehen an diesen Stellen relativ häufig Knorpelschäden. Es gibt den Knorpelschaden am Knie, der Hüfte, sowie der Schulter und am Sprunggelenk. Selten gibt es noch Sonderformen wie das Tietze-Syndrom oder die Polychondritis.
In welche Grade lässt sich die Chondropathie einteilen?
Es gibt fünf Grade der Chondropathie, wovon eigentlich nur vier pathologisch relevant sind, denn Grad null bezeichnet einfach einen gesunden Knorpel. Liegt eine Chrondropathie ersten Grades vor, ist der Knorpel vollständig vorhanden und glatt, allerdings ist er stellenweise aufgeweicht, besonders an Stellen, die intensiver Druckbelastung ausgesetzt sind. Bei Grad 2 ist der Knorpel bereits aufgeraut, teilweise sind kleine Risse vorhanden. Weniger als 50 Prozent des Knorpels ist beschädigt.
Ein Knorpelschaden dritten Grades bedeutet, dass zwar schon Risse und Löcher im Knorpel vorliegen, aber noch nicht bis zum Knochen reichen. Der Knorpelschaden erreicht nun mehr als die Hälfte der gesamten Knorpeldicke. Der letzte Grad der Chondropathie, Grad vier, bedeutet, dass die Knorpelschicht stellenweise komplett zerstört ist und der darunter liegende Knochen frei liegt.
Wer ist am häufigsten davon betroffen?
Abhängig von der Ursache der Chondropathie sind verschiedene Gruppen besonders häufig betroffen. Traumatisch bedingte Knorpelschäden sind oft bei Jugendlichen oder jungen Erwachsenen zu finden, die viel Sport treiben. Degenerative Knorpelschäden hingegen finden sich eher bei älteren Personen. Auch stark übergewichtige Personen sind eine Risikogruppe.
Gibt es auch nicht-operative Behandlungen?
Ja, Du kannst leichte Knorpelschäden auch konservativ behandeln. Intensive Physiotherapie und Muskelaufbau können Deine Beschwerden lindern, da es zu einer besseren Stabilität und muskulären Entlastung des Gelenkes führt. Auch Nahrungsergänzungsmittel mit Inhaltsstoffen von Gelenkknorpel wie zum Beispiel Chondroitinsulfat oder Glucosaminsulfat können die Heilung unterstützen.
Weiters kann Dir Dein Arzt Infiltrationen mit Hyaluronsäure verabreichen, da diese dazu führt, dass der Knorpel die Hyaluronsäure wieder vermehrt einlagern kann und sich die Gleitfähigkeit und die Gelenkflüssigkeit verbessert. Das Hyaluron hat außerdem eine entzündungshemmende Wirkung und blockiert knorpelschädigende Enzyme. Die Infiltrationen verabreicht Dir Dein Arzt entweder fünfmal hintereinander in wöchentlichen Abständen oder einmalig als hochvernetzte Hyaluronsäure. Die Wirkung hält etwa sechs bis zwölf Monate an – abhängig von Produkt und Vernetzungsgrad.
Wann muss operiert werden?
Wenn der Knorpelschaden schon sehr weit fortgeschritten ist oder der Knochen unter dem Knorpel mit verletzt ist, muss der Arzt operieren.
Wie verläuft der Eingriff bei einer Chondropathie?
Das Standardverfahren zur operativen Behandlung einer Chondropathie ist die Knorpelglättung. Dabei entfernt der Chirurg im Rahmen einer Arthroskopie ausgefransten und abgehobelten Knorpel, um die Gleitfähigkeit der Knorpelschicht wiederherzustellen. Manchmal ist diese Behandlung aber nicht ausreichend. Bei einer Mikrofrakturierung bohrt der Chirurg kleine Löcher in den Knochen unterhalb des beschädigten Knorpels. Durch die entstandenen Löcher kommt es zu einer Blutung aus dem Knochenmark in den Knorpeldefekt.
Die im Blut enthaltenen Stammzellen siedeln sich dann im Bereich des Knorpelschadens an und bilden dort ein Knorpelersatzgewebe. Die Mikrofrakturierung eignet sich für Fälle, in denen der Knochen noch intakt ist. Ist hingegen schon ein großer Teil des Knorpels beschädigt und eventuell auch der Knochen in Mitleidenschaft gezogen, kann der Arzt eine Knorpelgewebetransplantation oder ein vollständiger Gelenkersatz in Betracht ziehen.
Was muss ich nach dem Eingriff beachten?
Nach dem Eingriff schließt sich meist eine physiotherapeutische Behandlung an. Dabei soll die Muskulatur gestärkt und eventuell vorhandene Defizite ausgeglichen werden. Leidest Du an einer Fehlstellung, soll diese im Rahmen der Physiotherapie korrigiert werden. Dein Physiotherapeut gibt Dir auch Übungen mit, die Du Zuhause durchführen sollst. Dies ist immens wichtig, weil gerade in der ersten Phase der Nachsorge die Entlastung der betroffenen Gelenke oberste Priorität hat.
Ein intensiveres Training ist erst nach der Wiederherstellung der knöchernen Konsolidierung angeraten, vermeide daher auch möglichst das Treppensteigen. Bist Du stark übergewichtig, kann eine Reduzierung des Körpergewichts bei der Heilung hilfreich sein. Möchtest Du mehr Beweglichkeit erlangen, empfehlen Ärzte und Physiotherapeuten verschiedene Dehnübungen und eine schonende Kräftigung der Muskulatur.
Welche Risiken und Komplikationen können auftreten?
Komplikationen sind bei der Operation einer Chondropathie insgesamt sehr selten. Infektionen bei der Knorpelentnahme im Rahmen einer Transplantation können dazu führen, dass Zellen nicht mehr transplantiert werden können. Auch Abstoßungsreaktionen können auftreten, in extrem seltenen Fällen ist der Knorpelschaden am Ende sogar noch größer als vorher. Allgemeine Operationsrisiken sind Infektionen oder Blutungen. Da Du Dich nach dem Eingriff ausruhen musst, ist auch das Risiko für eine Thrombose erhöht. Bei einem operativen Eingriff können immer auch Gefäße oder Nerven verletzt werden, die selten zu Gefühlsstörungen führen, sehr selten bleiben einzelne Muskeln gelähmt.
Wie kann ich Knorpelschäden vorbeugen?
Man kann Knorpelschäden dann vorbeugen, wenn sie durch Fehl- oder Überbelastung ausgelöst wurden. Wichtig ist die richtige Belastung der Gelenke, das heißt, weder zu viel noch zu wenig Belastung ist gut. Geeignete Sportarten sind zum Beispiel Schwimmen, Nordic Walking und Radfahren. Generell beugt regelmäßige Bewegung über das gesamte Leben hinweg ebenfalls Chondropathien vor. Falls Du untrainiert bist, solltest Du die Intensität langsam steigern und nicht sofort das Maximum geben.
Du solltest darauf achten, stark einseitige und wiederholte Belastungen zu vermeiden. Eine abwechslungsreiche, frische und gesunde Ernährung ist ein weiterer Baustein, bei der Vorbeugung von Knorpelschäden. Leidest Du unter starkem Übergewicht, solltest Du versuchen, dieses zu reduzieren, da Übergewicht auch die Knorpel stark belastet.
Übernehmen die Krankenkassen die Kosten?
Für eine ärztlich indizierte Behandlung einer Erkrankung kommen die Krankenkassen normalerweise auf. Für einige neuere Verfahren, wie die Transplantation von eigenen Knorpelzellen kommen die Krankenkassen in der Regel nicht auf. Bist Du Dir nicht sicher, ob Deine Behandlung (komplett) übernommen wird, kannst Du bei Deinem Versicherungsträger nachfragen, welche Leistungen beinhaltet sind.

Über den Autor: Dr. med. Benjamin Gehl
Facharzt für Plastische, Ästhetische und Rekonstruktive Chirurgie
Als Facharzt für plastische, ästhetische und rekonstruktive Chirurgie liegt die Leidenschaft von Dr. Gehl schon immer im Bereich der medizinischen Contentproduktion.
Aufgrund seiner Ausbildung, einer langjährigen Einsatzzeit in der rekonstruktiven und plastischen Chirurgie, sowie zahlreichen Auslandseinsätzen in Indien, Afrika und Amerika weiß er, welche Techniken und Behandlungen für medizinische Indikationen international Anwendung finden und State of the art sind.
Weiterhin beschäftigt er sich täglich mit neuen Trends und Techniken in der operativen und nicht-operativen Chirurgie. Fortbildungen sowie Studien zählen genauso zu seiner Leidenschaft wie die Veröffentlichung wissenschaftlicher Arbeiten zu den neuesten fachspezifischen Themen.
Bitte beachte, dass sämtliche zur Verfügung gestellten Inhalte zu den einzelnen Behandlungen, Abläufen, Preisen etc. generelle Informationen sind und je nach Ärzt*in und individuellem Fall und Ausgangslage variieren können.
Für genauere Auskünfte frag bitte direkt bei dem/der von Dir ausgewählten Ärzt*in an.

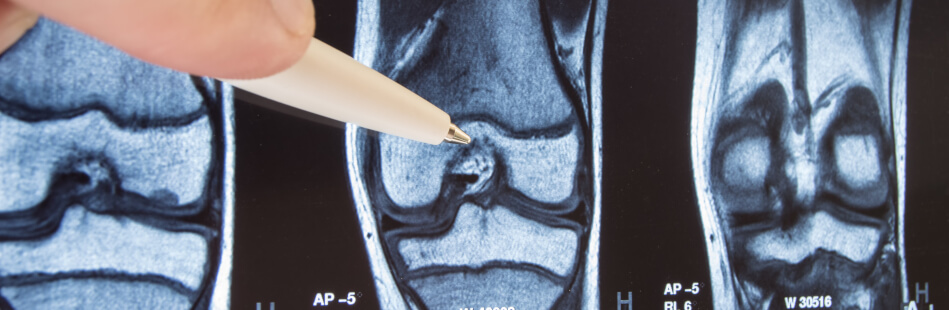










Knorpelschäden können im Rahmen mehrerer Erkrankungen auftreten, besonders häufig in der Schulter, der Hüfte, im Knie oder im Sprunggelenk. Auch die Ursachen und Therapiemöglichkeiten sind daher vielfältig. Die Chondropathie kann de facto jeden treffen.
AUTOR
Dr. med. Benjamin Gehl
Medizinischer Experte
CO-AUTOR
Leonie Müller
Online-Redaktion
Dieser Text wurde nach höchsten wissenschaftlichen Standards verfasst und von Medizinern geprüft.
Zuletzt aktualisiert: 21. April, 2023