Rheumatoide Arthritis
INHALTSVERZEICHNIS
Was versteht die Medizin unter einer rheumatoiden Arthritis?
Weiterlesen
Wie häufig ist die rheumatoide Arthritis und wer ist davon betroffen?
Weiterlesen
Welche Formen der rheumatoiden Arthritis gibt es?
Weiterlesen
Was sind die Symptome einer rheumatoiden Arthritis?
Weiterlesen
In welche Stadien lässt sich die rheumatoide Arthritis einteilen?
Weiterlesen
Welche Ursachen hat eine rheumatoide Arthritis?
Weiterlesen
Welche Risikofaktoren begünstigen eine rheumatoide Arthritis?
Weiterlesen
Wie ist der Krankheitsverlauf einer rheumatoiden Arthritis?
Weiterlesen
Wie diagnostiziert der Arzt eine rheumatoide Arthritis?
Weiterlesen
Wie wird eine rheumatoide Arthritis behandelt?
Weiterlesen
Wie funktioniert die medikamentöse Behandlung einer rheumatoiden Arthritis?
Weiterlesen
Welche Nebenwirkungen haben Medikamente zur Behandlung der rheumatoiden Arthritis?
Weiterlesen
Welche alternativen Behandlungsmöglichkeiten können bei einer rheumatoiden Arthritis Abhilfe verschaffen?
Weiterlesen
Wie gestaltet sich das Leben mit einer rheumatoiden Arthritis?
Weiterlesen
Welche Ernährung ist bei einer rheumatoiden Arthritis die richtige?
Weiterlesen
Wie ist die Prognose bei einer rheumatoiden Arthritis?
Weiterlesen
Welche Folgen hat eine rheumatoide Arthritis für Betroffene?
Weiterlesen
Wie viel kostet die Behandlung einer rheumatoiden Arthritis?
Weiterlesen
Übernimmt die Krankenkasse die Kosten für eine rheumatoide Arthritis?
Weiterlesen
Das Wichtigste zusammengefasst
Die rheumatoide Arthritis ist eine Autoimmunerkrankung, die mit einer chronischen Entzündung und Zerstörung der Gelenke einhergeht
Das typische Symptom sind Schmerzen und Schwellungen der Gelenke, sowie eine morgendliche Steifheit, die sich nach einiger Zeit wieder bessert. Mit weiterem Verlauf kommt es zu Fehlstellungen und Verformungen der Gelenke bis zur Unbeweglichkeit
Die rheumatoide Arthritis ist nicht heilbar, sie kann aber mit einer frühzeitigen Therapie verlangsamt oder aufgehalten werden. Neben einer medikamentösen Behandlung, werden verschiedene andere Heilverfahren wie operative Eingriffe, Physiotherapie oder Ergotherapie, aber auch alternative Behandlungen angewandt
Die Krankheit verläuft individuelle verschieden. Wenn andere Organsysteme befallen werden, geht die Erkrankung mit einer verminderten Lebenserwartung einher
ICD-10-GM-2020 M06.99
Was versteht die Medizin unter einer rheumatoiden Arthritis?
Die Gelenke sind von einer Gelenkkapsel umgeben, die mit einer Gelenksschleimhaut (Gelenkinnenhaut oder Synovialis) ausgekleidet ist. Diese Gelenkschleimhaut produziert die Synovialflüssigkeit, die den Knorpel ernährt und das Gelenk schmiert, um so Reibungen innerhalb der Gelenke zu reduzieren.
Bei der rheumatoiden Arthritis handelt es sich wahrscheinlich um eine Autoimmunerkrankung, bei der das Immunsystem Antikörper gegen diese Gelenkschleimhaut bildet. Dadurch kommt es zu einer chronischen Entzündung derselben. Typisch für die rheumatoide Arthritis ist die Zerstörung der Gelenke, die von einem Zellverband der Synovialis ausgeht. Dieser breitet sich in den Knorpel und Knochen aus. Nach wenigen Tagen aber kollabieren diese Zellverbände und werden von Makrophagen und Entzündungszellen gefressen, was eine erneute Entzündung hervorruft. Dieser Vorgang bildet eine Wucherung der Gelenksschleimhaut, einen sogenannten Pannus.
Die Entzündung betrifft oft nicht nur die Gelenke (Arthritis), sondern auch Sehnenscheiden (Tendovaginitis) und Schleimbeutel (Bursitis).
Wie häufig ist die rheumatoide Arthritis und wer ist davon betroffen?
Die Rheumatoide Arthritis ist die häufigste entzündliche Gelenkserkrankung der Welt, ungefähr ein Prozent der Bevölkerung ist davon betroffen. Sie kann Menschen jeden Alters betreffen. Eine spezielle Form ist die Juvenile idiopathische Arthritis, einer der häufigsten chronischen Erkrankungen bei Minderjährigen.
Bei Erwachsenen bricht sie zwischen dem 35. und 50. Lebensjahr aus, der Gipfel der Neuerkrankungen liegt bei Frauen zwischen 55 und 64 Jahren und bei Männern zwischen 65 und 75 Jahren. Frauen sind zudem bis zu dreimal häufiger davon betroffen.
Welche Formen der rheumatoiden Arthritis gibt es?
Die Medizin unterscheidet je nach spezieller Symptomatik bestimmte Formen der rheumatoiden Arthritis.
Caplan-Syndrom
Betroffene sind oft Arbeiter im Steinkohlebau und leiden zusätzlich an einer Quarzstaublunge (Silikose). Daher nennen Mediziner diese Form auch Silikoarthritis.
Felty-Syndrom
Das Felty-Syndrom ist sehr selten und trifft häufiger Männer. Oft steht das Syndrom mit einer lang bestehenden rheumatoiden Arthritis mit schwerem Verlauf in Verbindung. Die Patienten leiden häufig an einer vergrößerten Milz und Lymphknotenschwellung, sowie einer Entzündung kleiner Gefäße (Vaskulitis). Die Anzahl ihrer weißen Blutkörperchen (Leukozyten) und Blutplättchen (Thrombozyten) ist vermindert, daher erkranken sie häufiger an Infektionen, wie Lungenentzündungen oder auch Hautentzündungen der Unterschenkel.
Alters-Rheumatoide-Arthritis
Die Alters-Rheumatoide-Arthritis (late onset rheumatid arthritis, LORA) zeigt sich häufig nach dem 60. Lebensjahr. Oft sind nur wenige große Gelenke betroffen. Die Patienten verspüren oft Allgemeinsymptome wie Fieber, Muskelbeschwerden und Muskelschwund, Leistungsschwäche und Gewichtsverlust.
Juvenile idiopathische Arthritis
Mehrere Formen von rheumatischen Erkrankungen bei Kindern und Jugendlichen unter 16 Jahren werden als Juvenile idiopathische Arthritis, einer speziellen Form der rheumatoiden Arthritis zusammengefasst. Die genaue Ursache ist unklar, aber neben einer genetischen Veranlagung scheint auch eine Infektion für den Ausbruch der Krankheit verantwortlich zu sein.
Systemische Arthritis
Die systemische Arthritis (Morbus Still) ist eine Unterform der Juvenilen idiopathischen Arthritis, die auch Erwachsene betreffen kann. Neben der Entzündung und Zerstörung der Gelenke zeigen die Patienten eine Leber- und Milzvergrößerung.
Was sind die Symptome einer rheumatoiden Arthritis?
Die typischen Symptome einer rheumatoiden Arthritis sind ziehende oder reißende Schmerzen in den Gelenken, sowie Flüssigkeitsansammlungen, die zu Schwellungen führen, Überwärmung und auch Rötungen. Betroffen sind vor allem Hand-, Finger-, Fuß-, oder Zehengelenke, aber auch große Gelenke wie Schulter, Ellenbogen oder Hüfte. Oft treten die Beschwerden symmetrisch an beiden Händen oder Füßen auf.
Am Morgen fühlen sich die Gelenke steif an und schmerzen. Das bringt Bewegungseinschränkungen und Kraftlosigkeit mit sich. Diese Beschwerden können bis zu einer Stunde anhalten, ehe sie sich wieder bessern.
Wenn die Schwellung auf einen Nerv drückt, kann ein Karpaltunnelsyndrom die Folge sein, bei dem Patienten Taubheit und ein Kribbeln im betroffenen Bereich wahrnehmen. Auch Durchblutungsstörungen einzelner Finger sind möglich.
Bei einigen Patienten bilden sich Rheumaknoten, gutartige, teilweise verschiebbare Knoten unter der Haut oder direkt an den Sehnen. Oft treten sie an Stellen mit größeren Belastungen, wie dem Ellenbogen, auf.
Manchmal verspüren Betroffene im Anfangsstadium unspezifische Symptome wie Abgeschlagenheit, leichtes Fieber, Schweregefühl der Muskulatur, Müdigkeit und Appetitlosigkeit.
In welche Stadien lässt sich die rheumatoide Arthritis einteilen?
Die rheumatoide Arthritis ist eine fortschreitende Krankheit, die der Mediziner je nach Symptome in vier Stadien einteilt.
Stadium 1
Die Gelenke sind geschwollen und schmerzen, am Morgen fühlen sie sich steif an. Der Patient verspürt allgemeine Krankheitsanzeichen.
Stadium 2
Die Gelenke werden weniger beweglich, es kommt zu Muskel- und Knochenschwund. Die Krankheit geht auf Gelenkskapseln, Sehnenscheiden und Schleimbeuteln über.
Stadium 3
Die Gelenksknorpel und Knochen werden angegriffen. Die Bänder lockern sich, dadurch kommt es zu Fehlstellungen der Gelenke. Die Beweglichkeit ist eingeschränkt. Die Erkrankung breitet sich auch auf andere Regionen wie Halswirbelsäule, große Gelenke oder Kiefergelenke aus.
Stadium 4
Die Gelenke versteifen sich, Verformungen und Unbeweglichkeit sind die Folge. Die Patienten benötigen nun fremde Hilfe im Alltag.
Welche Ursachen hat eine rheumatoide Arthritis?
Wodurch diese Immunantwort ausgelöst wird, ist noch nicht ganz geklärt. Eine mögliche Ursache ist eine Infektion mit Viren oder Bakterien. Auch eine chronische Entzündung des Zahnfleisches (Parodontitis) könnte ebenfalls mit der Entstehung einer rheumatoiden Arthritis zusammenhängen. Da Fälle dieser Krankheit familiär gehäuft auftreten, scheint es eine genetische Veranlagung dafür zu geben, wie zum Beispiel die HLA-Gene.
Die HLA-Gene („Human Leukocyte Antigen Gene) produzieren Eiweiße, die Zellen als körpereigen oder körperfremd markieren und dem Immunsystem so zeigen, welche Zellen angegriffen werden sollen. Viele von der rheumatoiden Arthritis Betroffene besitzen eine bestimmte HLA-Genvariante, die nur wenige der gesunden Bevölkerung in sich tragen.
Welche Risikofaktoren begünstigen eine rheumatoide Arthritis?
Neben der genetischen Veranlagung können auch bestimmte Umwelteinflüsse, wie Infektionen oder Allergien das Risiko, an rheumatoider Arthritis zu erkranken erhöhen. Rauchen etwa ist so ein Faktor, der eine Erkrankung begünstigt. Auch Übergewicht scheint mit der Entstehung der Krankheit in Zusammenhang zu stehen. Das Geschlecht spielt ebenfalls eine Rolle, Frauen erkranken häufiger als Männer.
Wie ist der Krankheitsverlauf einer rheumatoiden Arthritis?
Die Rheumatoide Arthritis verläuft oft schubweise, es gibt aber auch stetige langsame oder rasche Verläufe. Bei einem schubweisen Verlauf gibt es eine stark entzündliche und schmerzhafte Phase, die ein paar Wochen bis Monate andauern kann. Danach lassen die Beschwerden nach und die Patienten sind sogar symptomlos. Zu Beginn der Erkrankung verschlimmert sie sich die Symptome rascher und gibt es häufig mehr Schübe.
Während einer Schwangerschaft verbessern sich die Beschwerden oft, nur in wenigen Fällen verschlechtern sie sich. Nach der Entbindung jedoch kommt es wieder zu einer Verschlechterung.
Am Anfang sind vor allem die Grund- und Mittelglieder der Finger und Zehen betroffen. Im weiteren Verlauf treten Symptome auch an größeren Gelenken wie Ellenbogen, Schulter-, Hüft- und Kniegelenk oder der oberen Halswirbelsäule auf. Fingerendgelenken (distale Gelenke) sowie Brust- und Lendenwirbelsäule erkranken normalerweise nicht.
Mit der Zeit entwickeln sich typische Fehlstellungen der Gelenke, bei denen sie sich überstrecken oder in eine Beugestellung gehen, und die Gelenke versteifen (Ankylose).
In seltenen Fällen kann die Krankheit auch auf andere Organsysteme übergreifen. Es kann zu Entzündungen der Blutgefäße (Vaskulitis) kommen, aber auch zu Herzbeutelentzündung, Herzklappenveränderungen, Rippen-, Lungenfellentzündung (Pleuritis), Lungenfibrose, Entzündungen der Augen (Skleritis, Episkleritis), Speichel- oder Tränendrüsenentzündungen (Sicca-Syndrom), Leberfibrose und Nierenentzündungen (Glomerulonephritis).
Wie diagnostiziert der Arzt eine rheumatoide Arthritis?
Nur eine Kombination von Untersuchungen und der Patientenselbsteinschätzung bringt eine Diagnose, ein einzelnes deutliches Anzeichen gibt es nicht.
Körperliche Untersuchung
Am Anfang steht die Anamnese, ein Gespräch, in dem der Arzt nach Symptomen und Krankheiten in der Familie fragt. Danach untersucht er alle Gelenke auf Schwellungen, Überwärmung und prüft deren Beweglichkeit. Besonders Gelenke, die über 6 Wochen geschwollen sind, weisen auf eine rheumatoide Arthritis hin.
Blutuntersuchung
Anschließend erfolgt eine Blutuntersuchung. Einer der gemessenen Blutwerte ist der Rheumafaktor, ein Autoantikörper der gegen andere Antikörper gerichtet ist. Obwohl er sich bei vielen Betroffenen von rheumatoider Arthritis nachweisen lässt, ist der Wert bei einigen Patienten negativ. Auch in der gesunden Normalbevölkerung zeigen einige Menschen einen erhöhten Wert, vor allem im Alter. Und bei anderen schweren Erkrankungen kann der Rheumafaktor ebenfalls erhöht sein.
Ein anderer Blutwert ist der Antikörper gegen cyclisches citrulliniertes Peptid (Anti-CCP-Antikörper, ACCPA), der sich gegen eine Aminosäure, die in Fibrin vorkommt, richtet. Diese wird bei Entzündungen im Gelenk freigesetzt und ist bei vielen Patienten schon früh nachweisbar, teilweise vor Ausbruch der Krankheit.
Bei der rheumatoiden Arthritis zeigt das Blutbild noch ein paar andere unspezifische Veränderungen, die auf Entzündungen hindeuten. Unter anderem ein erhöhtes C-reaktives-Protein (CRP), eine erhöhte Blutsenkungsgeschwindigkeit und α2- und γ-Bande in der Elektrophorese, ein erniedrigter Blutfarbstoff (Hämoglobin, Hb) und Coeruloplasmin.
Bildgebende Verfahren
Bildgebende Verfahren helfen ebenfalls bei der Diagnose und Einschätzung der Schädigungen. Mit einem Ultraschall können Flüssigkeitsansammlungen in den Gelenken (Gelenksergüsse), gebildetes Rheumagewebe und die Gelenkszerstörung dargestellt werden. Die Szintigrafie, eine nuklearmedizinische Untersuchung, ermöglicht eine Darstellung der Verteilungsmuster der Entzündungen in den verschiedenen Gelenken. Die bereits entstandenen Schäden in den Gelenken und den benachbarten Knochen kann der Mediziner anhand eines Röntgen feststellen. Eine Kernspintomografie (Magnetresonanztomografie, MRT) zeigt Veränderungen in den Knorpeln, Sehnen und Muskeln oder auch zum Beispiel in der Halswirbelsäule.
Weitere Untersuchungen
Als zusätzliche Untersuchung kann der Arzt eine Urinprobe anordnen, in der sich bestimmte Proteine zeigen. In einer Gelenkpunktion sind oft vermehrt weiße Blutkörperchen zu finden, die eine Entzündung anzeigen. Um Organschäden auszuschließen, wird der Arzt vielleicht weiterführende Untersuchungen anordnen.
Wie wird eine rheumatoide Arthritis behandelt?
Die Therapie einer rheumatoiden Arthritis sollte so früh wie möglich nach Ausbruch der ersten Symptome begonnen werden. So kann die Gelenkzerstörung verhindert oder hinausgezögert werden. Dabei stehen neben der medikamentösen Behandlung noch verschiedene andere Therapiemaßnahmen zur Verfügung.
Invasive Therapie
Invasive Methoden bedeuten immer einen Eingriff in den Körper. Mittels Gelenkpunktionen wird Flüssigkeit aus dem Gelenk abgelassen und dieses so entlastet. Eine Schmerzlinderung kann auch durch eine Radiosynoviorthese (RSO), in der radioaktive Substanzen in die Gelenke eingebracht werden, erfolgen.
Auch verschiedene operative Eingriffe können den Betroffenen helfen. Die Entfernung der Gelenkschleimhaut (Synovektomie) beeinflusst den Verlauf der Krankheit positiv. Oft findet hier eine Kombination einer Gelenkflächenkorrektur statt, bei der die Knochen durchtrennt und der Arzt diese mit Schrauben, Platten, Drähten oder Nägeln in der korrigierten Position fixiert.
Unter einer Arthroplastik verstehen Mediziner verschiedene plastische Gelenkoperationen. Ist das Gelenk zwar zerstört, aber die Muskulatur, die Gelenkkapsel und die Bänder noch gut erhalten, kann der Arzt das Gelenk entfernen und mit körpereigenem Gewebe wie Kapselgewebe, Fettgewebe oder Muskelfaszie wieder auffüllen. Dieser Eingriff ist nicht für tragende Gelenke wie Knie oder Hüfte möglich.
Bei zunehmenden Verschleiß kann der Arzt eine Endoprothese, bei der Gelenkpfanne und Gelenkkopf ersetzt werden, oder einer Teilprothese, bei der nur der Gelenkkopf ersetzt wird, einsetzen. Wenn das Gelenk zu stark zerstört ist, entfernt der Mediziner dieses vollständig und die Knochen mit Platten, Schrauben, Drähten oder Nägeln fixieren, bis das Gelenk verknöchert und versteift ist (Gelenkversteifung, Arthrodese).
Physiotherapie
Eine Physiotherapie hilft dabei, die Gelenke beweglich zu halten und die Muskeln zu stärken. Während eines Schubs bewegt der Physiotherapeut die Gelenke passiv und wendet schmerzarme Lagerung an. In einer manuellen Therapie (Manualtherapie) mit speziellen Handgriffen löst er Gelenkblockaden und lockert die Muskeln.
Zwischen den Schüben kann der Patient aktive Bewegungsübungen durchführen, um die Gelenke beweglich zu halten, zu stabilisieren und Muskeln aufzubauen.
Während einer Badetherapie (Balneotherapie) wird eine Kombination von verschiedenen Physiotherapien angewandt. So kommen kalte oder warme Bäder in verschiedenen Flüssigkeiten (Schwefelbad, Solebad) mit mechanischer Wirkung (Auftrieb) oder elektrischen Strömen (Stangerbad) zum Einsatz.
Neben der Physiotherapie kann auch eine klassische Massage helfen, die Muskeln zu lockern.
Thermotherapie
Bei einer Thermotherapie sind sowohl Kälte- wie auch Wärmeanwendungen möglich. In Phasen einer akuten Entzündung kommen häufig Kälteanwendungen zum Einsatz, da diese Schmerzen reduzieren, sowie abschwellend und entzündungshemmend wirken. Eine Kälteanwendung kann in Form von Bädern, Eispackungen oder als Ganzkörper-Kryotherapie in einer Kältekammer, durchgeführt werden.
Da Wärme entzündliche Vorgänge unterstützt, sollte sie nur in Phasen ohne akute Gelenkentzündungen angewandt werden. Eine Wärmeanwendung fördert die Durchblutung, entspannt die Muskeln und regt den Stoffwechsel an. Erzeugt wird die Wärme mittels Bädern, Fangopackungen, Heißluft, Rotlicht, Ultraschall oder elektrisch.
Diese Methode ist für Patienten, die von einer Herz-Kreislauferkrankung wie Bluthochdruck oder einer Herzschwäche betroffen sind, nicht geeignet.
Elektrotherapie
Bei der Elektrotherapie werden Gleich- und Wechselströme eingesetzt, die je nach Frequenz eine andere Wirkung zeigen. Eine Niedrigfrequenztherapie wirkt schmerzlindernd und durchblutungsfördernd, eine Mittelfrequenztherapie dazu die Muskeln. Eine Hochfrequenztherapie ist eine Wärmebehandlung mit Tiefenwirkung.
Die Elektrotherapie ist für Patienten mit einem Herzschrittmacher und/oder Metall-Implantat, wie einem künstlichen Gelenk, nicht oder nur mit Einschränkungen geeignet.
Ergotherapie und Rehabilitation
Die Ergotherapie und die Rehabilitation dienen der Erhaltung oder Wiederherstellung der Selbstständigkeit. Dabei lernen die Patienten in alltäglichen Aktivitäten ihre Gelenke zu entlasten oder auch Werkzeuge und Hilfsmittel zu verwenden.
Wie funktioniert die medikamentöse Behandlung einer rheumatoiden Arthritis?
Die Behandlung der Medikamente ist von regelmäßigen ärztlichen Kontrollen begleitet, um die Verträglichkeit, Wirkung und Dosierung zu überwachen. Nach sechs Monaten sollten die Betroffenen nahezu vollständig entzündungs- und beschwerdefrei sein. Dieser Zustand bezeichnet der Mediziner als Remission. Der Arzt ermittelt die sogenannte Erhaltungsdosis, jene Dosis, die so hoch wie nötig ist, um die Krankheit zu stoppen, aber so niedrig wie möglich, um nur vertretbare Nebenwirkungen zu zeigen. Dabei kommen sogenannte Basistherapeutika (disease modifying antirheumatic drugs, krankheitsmodulierende Medikamente, DMARDs), Glukokortikoide und nicht-steroidale Antirheumatika (NSAR) zum Einsatz.
DMARD
Diese Medikamente greifen in die Immunreaktion des Körpers ein und unterdrücken Entzündungen. So können sie den Krankheitsverlauf verlangsamen oder sogar stoppen.
Die wichtigsten sind die konventionellen synthetischen DMARDs (csDMARD), wie Methotrexat (MTX), aber auch Leflunomid, Sulfasalazin und Hydroxychloroquin. Sie können als Tabletten eingenommen, oder auch gespritzt werden.
Biologika (Biologicals) sind biologische DMARDs, die nicht synthetisch hergestellt, sondern biotechnologisch aus lebenden Zellkulturen. Es handelt sich dabei um Eiweiße, die sich gegen bestimmte entzündungsfördernde Botenstoffe (Proteine wie Zytokine), deren Rezeptoren oder Immunzellen (B-Zellen, T-Zellen) richten. Meistens müssen sie gespritzt werden. Ist der Patentschutz der Biologikas abgelaufen, kann der Arzt Biosimilars, ähnliche biotechnologische Medikamente verabreichen.
Zielgerichtete synthetische DMARDs (targeted synthetic Disease Modifying Anti-Rheumatic Drug, abgekürzt tsDMARD) sind ebenfalls Eiweiße (small molecules), die sich gegen bestimmte Proteine richten, sind aber synthetisch hergestellt. Sie können oral eingenommen werden.
Die Wirkung der Medikamente tritt erst nach mehreren Wochen ein. Doch nicht alle Patienten sprechen gleich gut auf die verschiedenen Medikamente an. Manchmal verschreibt der Arzt auch eine Kombination verschiedener DMARDs.
Glukokortikoide („Kortison“)
Glukokortikoide sind entzündungshemmende Hormone und werden natürlicherweise in der Nebennierenrinde gebildet. Der Betroffene muss diese oral einnehmen oder direkt in ein stark betroffenes Gelenk injizieren. Die Einnahme der Glukokortikoide dient der Schmerzlinderung, bis die DMARDs ihre Wirkung entfalten. Gegen die Zerstörung der Gelenke helfen sie aber nicht. Glukokortikoide haben starke Nebenwirkungen und sind daher nicht als Langzeittherapie geeignet. Am Ende der Einnahme setzt der Patient die Glukokortikoide nicht abrupt ab, sondern es findet eine schrittweise Reduzierung der Dosis statt.
NSAR
Zu den NSAR gehören Diclofenac, Ibuprofen, Naproxen oder Indometacin. Sie lindern Schmerzen und die Steifheit im akuten Schub und wirken teilweise auch entzündungshemmend. Die Zerstörung des Gelenks verhindern sie aber nicht. Wie die Glukokortikoide sind die NSAR nicht als Langzeittherapie geeignet. Meist werden sie abgesetzt, wenn die DMARDs wirken.
Analgetika (Schmerzmittel)
Analgetika haben meist nur eine schwache entzündungshemmende Wirkung und kommen dann zum Einsatz, wenn trotz Therapie mit DMARDs und Glukokortikoiden noch Schmerzen auftreten. Die Behandlung erfolgt mit Paracetamol, Novaminsulfon bis hin zu Opioden (Morphin-artigen Medikamenten). Ihre Wirkung ist meist nicht so stark, die Höchstdosis ist jedoch nicht zu überschreiten.
Welche Nebenwirkungen haben Medikamente zur Behandlung der rheumatoiden Arthritis?
Alle Medikamente können auch unerwünschte Wirkungen haben. Diese Nebenwirkungen sind individuell verschieden und hängen von der Dosis und Dauer der Einnahme ab. Manchmal treten diese negativen Effekte zu Beginn der Behandlung auf und verschwinden nach längerer Einnahme auch wieder. Nach Absetzen des Präparats sind anhaltende Nebenwirkungen nur sehr selten.
Die Basismedikamente (DMARDs) zeigen häufig Veränderungen im Blutbild, einige Patienten leiden während der Therapie an Blutdruckveränderungen, Kopfschmerzen, Nieren- und Leberschäden, Magen-Darm-Beschwerden, Durchfall, Erbrechen und Bauchschmerzen, oder Infektionen der oberen Atemwege. Auf Injektionen und Infusionen können neben Rötungen und Schwellungen an der Einstichstelle noch Reaktionen wie Müdigkeit oder Fieber auftreten. Einige Präparate können auch die Fruchtbarkeit senken und auf das ungeborene Kind in der Schwangerschaft übergehen. Daher sollten Frauen sie in der Schwangerschaft und Stillzeit nicht einnehmen. Eine Kombination mit Folsäurepräparaten verbessert oft die Verträglichkeit.
Patienten die NSAR Medikamenten über längeren Zeitraum einnehmen, leiden öfters an Magen-Darm-Beschwerden wie Übelkeit, Erbrechen, Durchfall, Magen-Darm-Blutungen und Magengeschwüren. Daher empfiehlt der Arzt oft die Einnahme eines Magenschutzes während der Therapie. Aber auch Nierenfunktionsstörung, Wassereinlagerung in den Beinen, zentralnervöse Störungen wie Hör- oder Sehstörungen, Ohrensausen, Schwindel, Kopfschmerzen oder Müdigkeit und Herz-Kreislauferkrankungen kommen vor.
Da Glukokortikoide auf das Immunsystem wirken, ist das Infektionsrisiko erhöht. Eine langfristige Einnahme kann zu Osteoporose, Bluthochdruck, psychische oder neurologische Störungen, sowie Wachstumsstörungen bei Kindern führen. Zeitweise verschreibt der Arzt Vitamin-D-Präparate und Kalzium, um das Osteoporoserisiko zu senken. Beim Injizieren der Glukokortikoide direkt ins Gelenk verringern sich oft die Nebenwirkungen.
Welche alternativen Behandlungsmöglichkeiten können bei einer rheumatoiden Arthritis Abhilfe verschaffen?
Neben der Schulmedizin stehen auch einige alternative Behandlungen zur Verfügung, die diese unterstützen können.
Die traditionelle chinesische Medizin unterscheidet verschiedene Formen der Erkrankung, je nach Art der Schmerzen und betroffener Körperregion. Demnach richten sich auch die Behandlungen. In der Homöopathie sind ebenfalls verschiedene Wirkstoffe je nach Art der Beschwerden erhältlich.
Auch verschiedene Pflanzen besitzen entzündungshemmende und schmerzlindernde Eigenschaften, wie Brennnessel, Weidenrinde, Weihrauch oder Teufelskralle. Jedoch können diese auch Nebenwirkungen haben und ihre Wirkungen sind oft nicht eindeutig belegt. Daher sollte die Einnahme nicht ohne ärztliche Beratung erfolgen.
Wie gestaltet sich das Leben mit einer rheumatoiden Arthritis?
Die Erkrankung ist oft mit körperlichen Einschränkungen und seelischen Belastungen verbunden. Mittlerweile gibt es einige Hilfsmittel und Hilfestellungen, die das Leben der Betroffenen erleichtern können.
Orthopädische Schuhe und Einlagen
Wenn die Fußgelenke betroffen sind, können orthopädische Schuhe und Einlagen Halt geben, den Druck besser verteilen oder die Fußgelenke durch eine veränderte Fußstellung entlasten. Patienten mit einer veränderten Fußform können Sonderanfertigungen beantragen. Ein verkürzter Fuß kann mit Fersenkeilen abgestützt werden.
Schienen mit und ohne Gelenk
Um den Druck von den Gelenken zu nehmen und diese in ihrer Beweglichkeit zu unterstützen, können Schienen eingesetzt werden. Um Gelenke in ihren Bewegungen abzusichern, gibt es Schienen mit Scharnieren. In der Nacht oder bei sehr starken Schmerzen stellen Schienen ohne Scharniere das Gelenk ruhig.
Gehhilfen
Für Betroffene mit Gehbehinderungen gibt es verschiedene Arten von Gehilfen, von einfachen Gehstöcken über Gehstöcken mit Spezialgriff, Unterarmgehstützen und Achselkrücken. Bei sehr großen Einschränkungen stehen auch Rollatoren zur Verfügung, ein Gehwagen mit Bremsen, Sitzbrett und Stauraum.
Spezielle Hilfsmittel
Eine sehr große Auswahl an speziellen Hilfsmittel können den Alltag Betroffener erleichtern.
Besteck mit großen oder gebogenen Griffen, spezielle Trinkgefäße oder Halterung für diese sowie Dosen- und Flaschenöffner und rutschfeste Unterlagen erleichtern das Essen und Trinken.
Greifhilfen, Knöpfhilfen und Anziehhilfen, aber auch Kämme, Bürsten und Badeschwämme mit langen Griffen stehen ebenfalls zur Verfügung. Bei der Körperpflege und Hygiene helfen Toilettensitzerhöhung, Haltegriffe, Duschrollstuhl, Badewannenlift oder Duschhocker sowie rutschfeste Matten. Für die Berufsausübung sind auch spezielle Tastaturen und Schreibhilfen erhältlich.
Patientenschulung
Patientenschulungen dienen dazu, Betroffenen die Erkrankung nahezubringen und den Umgang mit der Krankheit zu erleichtern. Vielen Patienten hilft auch der Austausch mit Gleichgesinnten in Selbsthilfegruppen.
Psychologische Unterstützung
Die Diagnose einer rheumatoiden Arthritis bringt nicht nur Schmerzen und Behinderungen im Alltag mit sich, sondern auch Stress, Angst und manchmal eine depressive Verstimmung oder Depression. Daher ist auch eine psychologische Unterstützung der Betroffenen wichtig. Entspannungstechniken wie die Progressive Muskelrelaxation nach Jacobson oder Autogenes Training, aber auch Schmerz-, Krankheits- und Stressbewältigungsprogramme können die Lebensqualität der Patienten verbessern
Sport und Rauchverzicht
Eine Schonung von schmerzenden Gelenken beschleunigt die Versteifung und überlastet gesunde Gelenke. Sport dagegen erhält die Beweglichkeit der Gelenke, stärkt die Muskeln und Knochen, aber auch das Herz-Kreislauf-System. Wichtig ist eine ärztliche Beratung, welche Sportarten geeignet sind und nicht überanstrengen.
Kräftigungsübungen helfen zudem dabei, die Beweglichkeit im Alltag zu erhöhen, auch wenn sie keinen Einfluss auf die Schmerzen haben. Ausdauertraining hingegen kann nicht nur Einschränkungen im Alltag verringern, sondern auch die Schmerzen und auch das Immunsystem scheint davon positiv beeinflusst zu werden. Mit Sport lässt sich auch Übergewicht leichter verringern, das die Gelenke zusätzlich belastet.
Rauchen schadet der Gesundheit, wirkt sich negativ auf die Krankheit selbst und das Ansprechen der Behandlung aus. Dazu erhöht sich das Arteriosklerose-Risiko deutlich. Daher ist eine Vermeidung des Tabakskonsums ein wichtiger Punkt in der Behandlung der rheumatoiden Arthritis.
Welche Ernährung ist bei einer rheumatoiden Arthritis die richtige?
Die Arachidonsäure ist eine spezielle Fettsäure, die in Prostaglandinen, einem Schmerz- und Entzündungsstoff, verwendet wird und Entzündungen begünstigt. Diese ist vor allem in Fleisch und tierischen Fetten enthalten. Daher sollten Patienten Fleisch und auch Eier sparsam essen oder auf diese verzichten. Stattdessen sollten sie pflanzliche Öle verwenden. Kalzium hilft Osteoporose vorzubeugen, doch sollten Patienten bevorzugt auf fettarme Milch und Milchprodukte zurückgreifen.
Obst und Gemüse wirken sich positiv auf die Gesundheit aus. Bei Nudeln, Reis und Brot sind die Vollkornvarianten gesünder. Die Omega-3-Fettsäuren im Fisch können die Bildung von entzündungsfördernde Substanzen reduzieren und helfen gegen die Steifheit der Gelenke. Gegen die Gelenkschädigung hingegen helfen sie nicht. Betroffene können auch auf Fischölkapseln zurückgreifen. Die Einnahme von Nahrungsergänzungsmittel sollte mit dem Arzt abgeklärt werden, um mögliche Nebenwirkungen zu vermeiden.
Fertiggerichte sind aufgrund der ungesättigten Fettsäuren, aber auch wegen Salz, Konservierungs- und Geschmacksstoffen sowie dem versteckten Zucker ungesund.
Eine medikamentöse Behandlung ist oft belastend für die Leber, daher sollte Alkohol nur in Maßen getrunken oder ganz darauf verzichtet werden.
Wie ist die Prognose bei einer rheumatoiden Arthritis?
Eine Prognose ist schwierig, da sie von vielen Faktoren abhängt. Die rheumatoide Arthritis ist nicht heilbar, aber es lässt sich teilweise eine Remission, ein Ruhen der Erkrankung, erreichen. Wichtig dafür ist eine frühzeitige Behandlung und eine lebenslange Einnahme der Medikamente.
Ist ein Rheumafaktor im Blut nachweisbar und der Anti-CCP-Antikörper besonders hoch, ist ein schwerer Verlauf wahrscheinlich. Auch Raucher und sehr junge Patienten, bei denen mehr als 20 Gelenke betroffen sind, haben eine schlechtere Prognose. Das Geschlecht hat ebenfalls einen Einfluss, Frauen sind meist schwerer betroffen.
Da sich in weiterer Folge auch andere Organsysteme entzünden können, ist die Lebenserwartung im Vergleich zur gesunden Bevölkerung reduziert. Gerade Herz-Kreislauferkrankungen oder auch Krebs erhöhen die Sterblichkeitsrate.
Welche Folgen hat eine rheumatoide Arthritis für Betroffene?
Die Diagnose der rheumatoide Arthritis hat weitreichende Folgen für das Leben der Betroffenen, aber auch deren Familie. Die körperlichen Einschränkungen wie Schmerzen und Gelenksteifheit sowie die Medikamenteneinnahme und die Arztbesuche kosten Zeit. Da die Einschränkungen an manchen Tagen schlimmer sind, fällt die Planung des Tages schwer. Patienten haben dadurch oft das Gefühl, die Kontrolle über ihr Leben zu verlieren. Dazu kommen Erschöpfungszustände, Konzentrationsschwierigkeiten und ein größeres Schlafbedürfnis.
Dieser Zustand fördert Wut, Trauer, Angst, aber auch Depressionen der Patienten. Oft verändert sich das Selbstbild. Fremde Hilfe anzunehmen kann von einigen Betroffenen als Schwäche angesehen werden und belastend sein. Dazu fühlt sich der Erkrankte öfters von seinem Umfeld unverstanden. Durch sichtbare Verformungen oder Einschränkungen wie zum Beispiel bei der Schuhauswahl, fühlen sich einige Betroffene unattraktiv und ziehen sich, vor allem in einer Partnerschaft, zurück. Häufig stehen die körperlichen Einschränkungen in Verbindung mit einer verminderten sexuellen Lust.
Aber auch die Familienplanung gestaltet sich schwieriger, da viele Medikamente einen negativen Einfluss auf die Fruchtbarkeit haben und während der Schwangerschaft und Stillzeit nicht eingenommen werden dürfen. Zudem wollen viele junge Patienten auf Kinder verzichten, da sie das Gefühl haben, einer Familie nicht gerecht werden zu können. Die Erkrankung beeinflusst oft das Berufsleben, das für viele Menschen nicht nur finanzielle Unabhängigkeit, sondern auch Status und Selbstwertgefühl bedeutet. Besonders am Land leidet die Mobilität der Betroffen, wenn diese nicht mehr Autofahren können.
Wie viel kostet die Behandlung einer rheumatoiden Arthritis?
Die Behandlungsmöglichkeiten und Therapiemaßnahmen sind sehr vielfältig und individuell verschieden. Je nach medikamentöser Therapie, Einsatz von Physiotherapie oder Ergotherapie und benötigten Hilfsmittel variieren die Kosten für eine Behandlung auch sehr stark.
Übernimmt die Krankenkasse die Kosten für eine rheumatoide Arthritis?
Die Kosten der Untersuchungen und medikamentöse Behandlung trägt die Krankenkasse. Zusätzliche Therapien wie Physiotherapie oder Rehabilitation werden ebenfalls von den Versicherungsträgern übernommen. Voraussetzung ist aber oft die Verschreibung des Arztes und Bewilligung der Krankenkasse.
Die Kosten für spezielle Hilfsmittel refundieren die Versicherungsträger oft, allerdings bleibt meist ein Eigenbetrag über, für den die Patienten selbst aufkommen müssen. Hier ist ebenfalls die Verschreibung des Arztes und eine Bewilligung der Krankenkasse notwendig.
Die Kosten für alternative Behandlungsmethoden fallen nicht in die Leistungen der Krankenkasse und muss der Patient selbst tragen.

Über den Autor: Dr. med. Benjamin Gehl
Facharzt für Plastische, Ästhetische und Rekonstruktive Chirurgie
Als Facharzt für plastische, ästhetische und rekonstruktive Chirurgie liegt die Leidenschaft von Dr. Gehl schon immer im Bereich der medizinischen Contentproduktion.
Aufgrund seiner Ausbildung, einer langjährigen Einsatzzeit in der rekonstruktiven und plastischen Chirurgie, sowie zahlreichen Auslandseinsätzen in Indien, Afrika und Amerika weiß er, welche Techniken und Behandlungen für medizinische Indikationen international Anwendung finden und State of the art sind.
Weiterhin beschäftigt er sich täglich mit neuen Trends und Techniken in der operativen und nicht-operativen Chirurgie. Fortbildungen sowie Studien zählen genauso zu seiner Leidenschaft wie die Veröffentlichung wissenschaftlicher Arbeiten zu den neuesten fachspezifischen Themen.
Bitte beachte, dass sämtliche zur Verfügung gestellten Inhalte zu den einzelnen Behandlungen, Abläufen, Preisen etc. generelle Informationen sind und je nach Ärzt*in und individuellem Fall und Ausgangslage variieren können.
Für genauere Auskünfte frag bitte direkt bei dem/der von Dir ausgewählten Ärzt*in an.

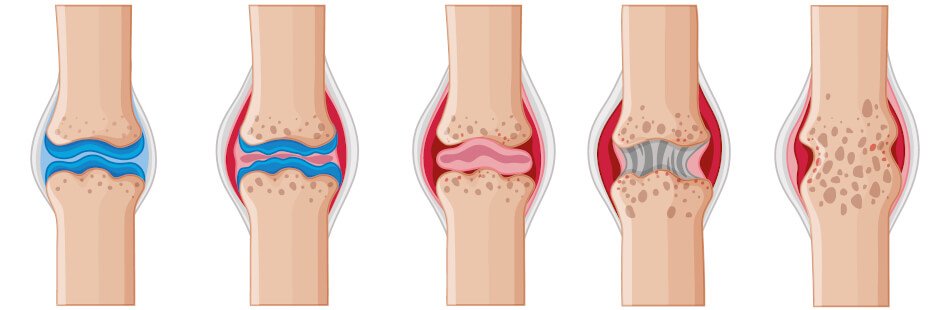












Rheumatoide Arthritis, veraltet auch chronische Polyarthritis genannt, ist eine Gelenkentzündung, die zum rheumatischen Formenkreis gehört. Bei dieser Autoimmunkrankheit kommt es zu einer schmerzhaften chronischen Entzündung und im weiteren Verlauf zur Zerstörung der Gelenke. Fehlstellungen und Verformungen sind die Folge, die die Beweglichkeit bis zur Unbeweglichkeit einschränken. Oft gehen mit der Erkrankung Organschäden und Erkrankungen einher, die die Lebenserwartung verkürzen. Eine rheumatoide Arthritis ist unheilbar, kann aber mit lebenslanger Medikamenteneinnahme und Lebensstilanpassung zum Stillstand gebracht werden.
AUTOR
Dr. med. Benjamin Gehl
Medizinischer Experte
CO-AUTOR
Leonie Müller
Online-Redaktion
Dieser Text wurde nach höchsten wissenschaftlichen Standards verfasst und von Medizinern geprüft.
Zuletzt aktualisiert: 13. September, 2023