Morbus Menière
Das Wichtigste zusammengefasst
Die Menière-Krankheit oder Morbus Menière ist eine Erkrankung des Innenohrs, welche in der Regel Schwindel mit Übelkeit und Erbrechen, einseitigen Tinnitus und chronische, fortschreitende Schwerhörigkeit einhergeht
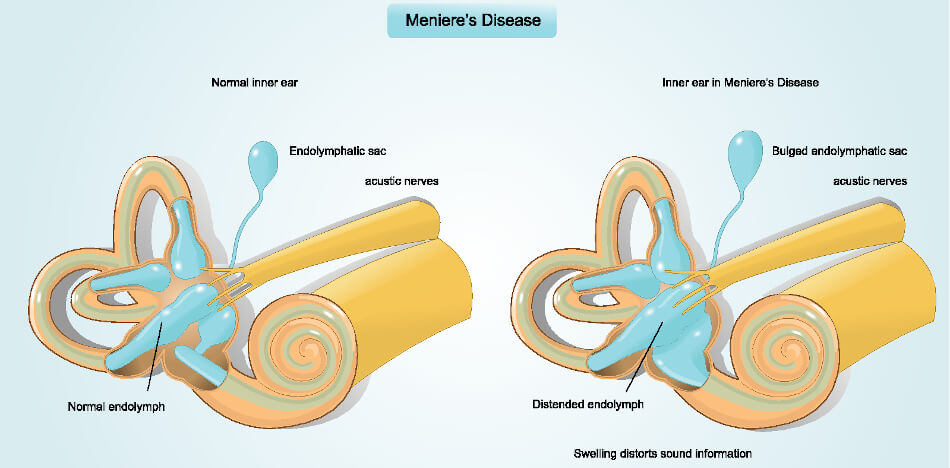
Verursacht wird die Krankheit durch einen Überschuss an Flüssigkeit in der Hörschnecke. Dadurch erhöht sich der Druck im Innenohr und führt zu Rissen in der Membran
Zu den häufigsten Diagnosemethoden gehören ein Audiogramm und eine Magnetresonanztomografie
Behandelt wird ein Morbus Menière mit Medikamenten, welche die Beschwerden lindern und die Anzahl der Drehschwindel-Attacken reduzieren können. Die Krankheit selbst gilt jedoch als unheilbar
ICD-10-GM-2020 H81.
Was versteht die Medizin unter einem Morbus Menière?
Morbus Menière oder die Menière-Krankheit ist eine seltene Erkrankung des Innenohrs und betrifft in etwa eine halbe Million Menschen mittleren Alters in Europa. Am häufigsten tritt die Krankheit zwischen dem 30. und 60. Lebensjahr auf und verursacht im Wesentlichen das klassische Symptom-Trias Drehschwindel, Hörminderung und Tinnitus. Dabei ist eine Erkrankung bei Männern häufiger zu beobachten.
Verursacht wird der Morbus Menière vermutlich durch einen Überdruck im Innenohr, welcher aufgrund eines gestörten Flüssigkeitshaushalts entsteht. Die Folge ist eine Schädigung der Gehörschnecke und anfallsartige Schwindelanfälle, die bei manchen Betroffenen zu Übelkeit, Erbrechen und Schweißausbrüchen führen können. Anfangs ist oft nur ein Ohr betroffen, jedoch kann bei einem lang anhaltenden Krankheitsverlauf auch das zweite Ohr erkranken.
Was sind die Symptome bei einem Morbus Menière?
Die Krankheit wird im Wesentliche durch drei typische Symptome gekennzeichnet, die aber am Beginn der Krankheit nicht gleichzeitig auftreten müssen. Erst mit Einsetzen aller drei Beschwerden zur gleichen Zeit, kann der Arzt eine sichere Diagnose stellen:
Drehschwindel-Attacken
Diese Schwindelanfälle treten plötzlich und nur mit einer kurzen Vorwarnung auf und können Minuten bis Stunden oder sogar Tage andauern. Meist haben Betroffene das Empfinden, dass sich die Umgebung sehr schnell dreht. Ihnen wird übel, manche müssen sich sogar übergeben. Sollte der Schwindel länger anhalten, droht Patienten auch ein Orientierungsverlust, weswegen sie auf Hilfe anderer angewiesen sind. Die Intensität des Schwindels kann so stark sein, dass Betroffene nicht mehr stehen können. Bei Bewegung wird alles nur noch schlimmer, sodass sie versuchen, den Kopf so ruhig wie möglich zu halten.
Ohrengeräusch oder Tinnitus
Betroffene nehmen meist in nur einem Ohr Geräusche wahr, die andere nicht hören können, wie in etwa ein tiefes Brummen, Piepen oder Rauschen. Diese Geräusche tauchen während der Schwindel-Attacken auf und können unterschiedlich ausgeprägt sein. Manchmal hören sie Patienten während der Schwindelanfälle lauter.
Schwerhörigkeit
Meist hören Betroffene nur auf einem Ohr schlechter. Im Normalfall ist es auch das Ohr, in dem die Ohrgeräusche wahrgenommen werden können. Auch spüren Betroffene einen Druck auf diesem Ohr, welcher während der Attacken oder darüber hinaus andauert. Vor allem mit den tiefen Tönen haben Betroffene häufig ein Problem. Ebenso klagen einige über ein verzerrtes Hören. Sollte die Krankheit fortschreiten, kann dies den Hörverlust noch verschlimmern. In manchen Fällen kommt es in einem weiteren Verlauf zu einem dauerhaften Hörverlust. In sehr seltenen Fällen kommt es jedoch zu einem umgekehrten Phänomen, bei dem Betroffene während eines Anfalls besser hören. Ärzte nennen diese Konstellation Lermoyez-Syndrom.
Neben diesen drei charakteristischen Symptomen können noch andere Beschwerden auftauchen, wie Blässe und Schweißausbrüche oder Stürze durch den Schwindel. Ein weiteres Begleitsymptom ist der sogenannte Nystagmus, ein Zittern der Augen, welches dazu führt, dass Betroffene keinen festen Gegenstand mehr fixieren können und damit ins Wanken kommen.
Die Häufigkeit der Schwindelattacken kann von Patient zu Patient variieren. Anfälle können täglich, wöchentlich, monatlich bis einige Male pro Jahr auftauchen. Dazwischen leiden Betroffene nicht unter einem Drehschwindel, die anderen beiden Symptome können jedoch auch dauerhaft vorhanden sein. Besonders den Schwindel empfinden Patienten als sehr belastend, was sich auf Dauer auf die Psyche auswirken kann. So entwickeln einige Betroffenen im Zuge der Erkrankung psychische Probleme, wie Angststörungen oder Depressionen. Dies kann zu einem Teufelskreis führen, da Patienten weitere Attacken fürchten und diese dadurch häufig provozieren.
Welche Ursachen hat ein Morbus Menière?
Die genaue Ursache eines Morbus Menière ist zwar nicht bekannt, jedoch gehen Mediziner davon aus, dass die Schwindelattacken und die auftretende Schwerhörigkeit durch einen erhöhten Druck der Flüssigkeit in der Hörschnecke des Innenohrs ausgelöst werden. Im Innenohr befinden sich ja die Gehörschnecke und das Gleichgewichtsorgan sowie zwei verschiedene Flüssigkeiten:
- die Endolymphe, welche für die Funktion des Gleichgewichtsorgans unverzichtbar ist und
- die Perilymphe, welche für die Gehörfunktion notwendig ist.
Einer Theorie zufolge nimmt die Endolymphe bei einer Erkrankung aufgrund eines gestörten Ab- oder Zuflusses zu und führt so zu einer Druckerhöhung, medizinisch als endolymphatischer Hydrops bezeichnet. Dieser Druck kann zu einem Riss in der Reissner-Membran führen, einer dünnen Zellmembran innerhalb der Hörschnecke, welche mit Sinneszellen für Hören und Gleichgewicht ausgestattet ist und die Endo- und Perilymphe voneinander trennt. Durch diesen Riss vermischen sich die Flüssigkeiten und stören so das Gleichgewicht der Salze oder Elektrolyte. Zudem erhöht sich der Druck im Innenohr und löst eine Fehlfunktion der Sinneszellen aus.
Als weitere Ursache vermuten Ärzte Viren, welche eine Entzündung des Innenohrs hervorrufen. Auch Allergien, genetische Faktoren, eine Immunschwäche, Migräne oder Kopfverletzungen, aber auch Stress und psychische Belastungen werden von Medizinern als Ursache in Betracht gezogen.
Welche Risikofaktoren begünstigen die Entstehung eines Morbus Menière?
Mögliche Risikofaktoren, die eine Menière-Krankheit auslösen können, sind neben einer familiären Vorbelastung Autoimmunkrankheiten, Allergien, Schädel- oder Ohrtraumata sowie – eher selten – Syphilis. Doch auch andere Ursachen wie Umweltfaktoren – wie in etwa Lärmbelastung – Virusinfektionen oder Durchblutungsstörungen können eine Erkrankung bedingen. Eine andere Ursache für einen Ausbruch der Krankheit könnten bestimmte anatomische Besonderheiten des Gleichgewichts- und Hörorgans sein.
Laut einer aktuellen Studie aus Großbritannien kann eine Störung des Immunsystems und Krankheiten des autonomen Nervensystems, wie Reizdarmsyndrom, Morbus Crohn oder Arthritis, einen Morbus Menière auslösen. Ebenso gehört helle Haut und ein fortgeschrittenes Alter zu den Risikofaktoren. Darüber hinaus zeigte sich, dass vor allem Menschen aus ärmeren Bevölkerungsschichten und übergewichtige Personen an einem Morbus Menière erkranken.
Wie diagnostiziert der Arzt einen Morbus Menière?
Falls Du unter Schwindelgefühlen, Gehörverlust und Ohrgeräuschen leidest, solltest Du dringend einen HNO-Arzt aufsuchen. Dieser führt einige Untersuchungen und Tests durch, um zu einer genauen Diagnose zu kommen. Zunächst führt der Mediziner aber ein ausführliches Anamnesegespräch mit Dir, in dem er Deine Krankengeschichte bespricht, um eventuelle andere Krankheiten ausschließen zu können. Dabei ist es auch wichtig, dass Du ihm Deine Beschwerden genau beschreibst. Hilfreich dabei wäre ein Anfalltagebuch, in dem Du wichtige Details niederschreibst.
Grundsätzlich kann der Arzt anhand vier Kriterien, welche von einer amerikanischen Fachvereinigung von Spezialisten festgelegt wurden, eine Diagnose stellen. Dazu gehören:
- Zwei oder mehr spontane Schwindelattacken mit jeweils einer Mindestdauer von 20 Minuten
- Verschlechterung des Hörvermögens, bestätigt durch eine Untersuchung
- Ohrensausen (Tinnitus) mit oder ohne Druckgefühl auf dem betroffenen Ohr
- Ausschluss anderer Ursachen
Als Diagnosemethoden kommen folgende Untersuchungen zum Einsatz:
Elektrocochleografie
Diese Untersuchung zielt darauf ab, die Funktionstüchtigkeit der Haarzellen des Hörorgans, sowie des Hörnervs zu ermitteln. Dabei bringt der Arzt eine Elektrode nahe an die Schnecke und gibt einen akustischen Reiz ab.
Audiometrie
Mit diesem überschwelligen Verfahren lässt sich das Lautheitsempfinden überprüfen, also ob Du normal- oder schwerhörig bist. Dazu kommt oft der sogenannte SISI-Test zum Einsatz, was für „short increment sensitivity index“ steht. Das bedeutet, dass Du einen Ton hörst, der für kurze Zeit lauter wird. Diesen Übergang solltest Du erkennen, wobei der Unterschied anfangs deutlicher und später immer schlechter zu hören ist.
Ein anderes Verfahren wäre der Fowler-Test, der auch zu den überschwelligen Hörmessungen gehört und bei dem das Lautheitsempfinden des Gehörs beider Ohren verglichen wird.
Glyceroltest
Der Glyceroltest, auch Klockhoff-Test genannt, dient zum Nachweis eines Flüssigkeitsstaus im Innenohr, dem sogenannten Hydrops. Um den Test durchzuführen, musst Du eine Lösung aus Glycerol, einem dreiwertigen Alkohol, Wasser und Zitronensaft trinken. Diese Lösung soll bewirken, dass sich der Flüssigkeitsstau im Innenohr kurzfristig auflöst und ausgeschwemmt wird. Dadurch verbessert sich Dein Hörvermögen. Der Mediziner zeichnet im Rahmen der Untersuchung drei Audiogramme, also Hörkurven, auf und misst Dein Hörvermögen 15 Minuten vor der Einnahme des Gemischs und 15 Minuten danach. Eine letzte Messung erfolgt dann zwei Stunden danach.
Weber-Test
Dieser Test ist schnell mithilfe einer Stimmgabel durchführbar und misst die Kopfknochenleitung von Tönen. Dazu setzt der Arzt Dir die Stimmgabel auf die Mitte des Kopfes und erzeugt damit einen Ton. Du musst dann sagen, ob und in welchem Ohr Du den Ton lauter hörst.
Otoakustische Emission (OAE)
Mit dieser Messmethode kann der Arzt die Schallaussendungen der äußeren Haarzellen des Innenohrs messen und damit die Funktion der Hörschnecke prüfen. Dazu führt er eine Messsonde in den Gehörgang ein und führt die Untersuchung im Schlaf ohne Störgeräusche durch.
Hirnstammaudiometrie oder Brainstem Evoked Response Audiometry (BERA)
Dabei handelt es sich um ein diagnostisches Verfahren zum Erkennen von Hörstörungen. Der Arzt misst dabei mithilfe drei bis vier Elektroden am Kopf die Reaktion bestimmter Hirnregionen beim Hören von Tönen.
Gleichgewichtsprüfungen
Dabei musst Du mit geschlossenen Augen am Stand und gerade ausgehen, sowie mit dem Zeigefinger mit geschlossenen Augen Deine Nasenspitze berühren. Diese zur Vestibularis-Diagnostik gehörenden Übungen dienen auch dazu, eine Störung des Gleichgewichtsorgans auszuschließen.
Des Weiteren werden in Verdachtsfällen bildgebende Verfahren eingesetzt, wie in etwa die Kernspintomografie, kurz MRT. Mit diesem Schnittbildverfahren kann der Arzt unter Kontrastmittelgabe ein endolymphatischer Hydrops darstellen. Auch Augenbewegungen oder Augenzittern, welche während eines Schwindelanfalls auftauchen können, lassen sich mithilfe eines speziellen Verfahrens, dem sogenannten Nystagmogramm, registrieren. Daneben können Untersuchungen der Halswirbelsäule, des Blutes oder andere neurologische oder internistische Untersuchungen Klarheit im Diagnoseverfahren geben.
Wie lässt sich ein Morbus Menière behandeln?
Nach heutigem Stand der Forschung gilt die Krankheit als unheilbar. In der Behandlung eines Morbus Menière stehen deswegen vor allem zwei Ziele im Vordergrund:
Die Symptome bei einem Anfall auf ein erträgliches Maß zu lindern
Dabei können verschiedene Medikamente zum Einsatz kommen, welche den Schwindel sofort abschwächen. Deshalb solltest Du diese immer bei Dir führen. In sehr schweren Fällen kommen auch sogenannte Benzodiazepine zum Einsatz. Diese solltest Du jedoch nicht regelmäßig nehmen, da sie die Gehirnfunktion herabsetzen und abhängig machen können.
Weitere Schwindelattacken vorbeugen
Um die Anzahl der Anfälle herabzusetzen, findet derzeit vor allem der Wirkstoff Betahistin in der Therapie Verwendung. Doch musst Du davon eine hohe Dosis nehmen, um eine Wirkung zu erzielen. Betahistin stimuliert dabei die Andockstellen für den Botenstoff Histamin, wodurch sich die Blutzirkulation im Innenohr verbessert. Dadurch baut sich die überschüssige Flüssigkeit schneller ab, der Druck im Innenohr sinkt.
Da der Wirkstoff die Magenschleimhaut reizen kann, solltest Du die Tabletten nach dem Essen einnehmen. Mögliche Nebenwirkungen sind Kopfschmerzen, Erbrechen oder allergische Reaktionen. Nach etwa sechs bis zwölf Monaten solltest Du die Einnahme langsam wieder einstellen. Als Entzündungshemmer kann der Arzt Kortison einsetzen, welches er unter lokaler Betäubung durch das Trommelfell in das Mittelohr spritzt, von wo es in das Innenohr gelangt.
Neben der Behandlung von akuten Beschwerden und prophylaktischen Therapien ist eine psychologische Begleitung sehr wichtig, da die plötzlichen, unvorhergesehenen Attacken eine schwere psychische Belastung darstellen können.
Sollten alle Therapien keine Besserung bringen, kann ein operativer Eingriff helfen, welcher jedoch immer irreversibel ist, also gut überlegt sein sollte. Vor allem ist zu bedenken, dass anfangs oft nur eine Seite betroffen ist, die andere aber folgen kann. Folgende chirurgische Eingriffe kommen dabei infrage:
Dekompression des Saccus endolymphaticus oder Sakkotomie
Hierbei macht der Arzt zur Druckentlastung eine winzige Öffnung in einem Teil des Innenohrs. Bei dieser Behandlungsmethode kommt es zu keiner Beschädigung des Gleichgewichtsorgans und auch das Gehör bleibt so weit intakt.
Ausschaltung des Gleichgewichtsorgans
Das Gleichgewichtsorgan kann entweder durch Medikamente oder einen chirurgischen Eingriff kaputtgehen. Dieser Eingriff stellt ein eher radikales Verfahren dar und sollte nur in sehr schweren Fällen mit schon vorhandener Schwerhörigkeit durchgeführt werden, da es zu einem weiteren Verlust des Hörvermögens bis zu Taubheit führen kann. Als Medikament kommt das Antibiotikum Gentamicin zum Einsatz, welches der Arzt in das Mittelohr spritzt und damit das Gleichgewichtsorgan im Innenohr funktionsuntüchtig macht.
Vestibularisneurektomie – Durchtrennung des Gleichgewichtsnervs
Nach diesem Eingriff musst Du bestimmte Bewegungen neu erlernen. Außerdem hat die Operation eine vollkommene Taubheit zur Folge, weshalb sie eher nur bei bereits tauben Menschen sinnvoll ist.
Labyrinthektomie
Als letzten Ausweg kann man das sogenannte Labyrinth im Innenohr entfernen. Diese Methode ist jedoch umstritten und sollte nur im äußersten Notfall durchgeführt werden.
Neben der Schulmedizin kannst Du auch auf alternative Therapiemethoden zurückgreifen. Ebenso können bestimmte Diäten helfen, die Beschwerden zu lindern. So solltest Du in etwa auf Salz verzichten. Auch Akupunktur, Feldenkrais oder Gleichgewichtstraining hilft Dir, besser mit der Krankheit umgehen zu können. Da Stress ebenfalls die Anzahl der Attacken erhöhen kann, solltest Du Entspannungsübungen machen.
Wie ist der Krankheitsverlauf bei einem Morbus Menière?
Der Krankheitsverlauf ist sehr individuell und lässt sich deshalb nicht vorhersagen. Im Regelfall tauchen plötzlich eintretende Drehschwindel-Attacken in Kombination mit Ohrensausen und einem einseitigen Hörverlust auf. Betroffene haben dabei das Gefühl, dass sich die Umgebung sehr schnell dreht, wodurch sie sich kaum bis gar nicht auf den Beinen halten können. Manche Patienten klagen dabei über Übelkeit, andere müssen erbrechen. Am meisten belastet Betroffene der Drehschwindel, da dieser unverhofft einsetzt und oft Stunden bis Tage anhalten kann.
Häufig empfinden Betroffene während der Attacken einen Druck auf dem betroffenen Ohr. Dieser kann sich im weiteren Krankheitsverlauf auch auf das zweite Ohr ausdehnen. Daneben fangen viele Patienten zu schwitzen an und werden blass. Auch die Augen können zu zittern beginnen, was im Fachjargon als Nystagmus bezeichnet wird. Da die Drehschwindelanfälle so unvorbereitet einsetzen, können sich in Folge psychische Probleme wie Angststörungen oder Depressionen entwickeln.
Wie ist die Prognose bei einem Morbus Menière?
Die Prognose eines Morbus Menière ist nicht vorhersehbar. Entscheidend ist, wie Du der Krankheit begegnest, was bedeutet, dass Du mit der Angst vor erneuten Anfällen umgehen lernen musst, da diese ihrerseits neue Attacken provozieren kann. Es gilt, diesen Teufelskreis zu durchbrechen und gegebenenfalls therapeutische Hilfe in Anspruch zu nehmen.
Auch die Anzahl und Schwere der Schwindelanfälle variiert je nach Patient. In manchen Fällen taucht eine Schwindelattacke einmal auf und dann nie wieder. Bei anderen endet der Morbus Menière nach einigen Jahren plötzlich oder es wechseln sich symptomfreie Phasen mit mehreren Menière-Anfällen innerhalb kurzer Zeit ab. Es gibt Patienten, die mehrmals die Woche mit Symptomen wie Drehschwindel und Tinnitus zu kämpfen haben, bei anderen liegen Monate oder sogar Jahre dazwischen.
Die bis dahin eingetretenen Schäden des Gehörs und des Gleichgewichtssinns bleiben in der Regel dauerhaft bestehen und können im schlimmsten Fall in Form einer beidseitigen Taubheit auftreten. Nach fünf Jahren Krankheitsdauer betreffen die Symptome laut Studien in 50 Prozent der Fälle schon beide Seiten. Bei den meisten Patienten kommt es innerhalb von zehn bis 15 Jahren zu einem mittelschweren bis schweren Hörverlust.
Mit einer geeigneten Therapie kannst Du Deinen Alltag wieder besser bewältigen, sowie den Krankheitsverlauf mit einer gesunden Lebensführung positiv beeinflussen. Positiv zu erwähnen ist, dass es bei den meisten Patienten mit der Zeit zu immer weniger Schwindelattacken kommt. Nur in Ausnahmefällen verschlimmern sie sich und führen zu einer fortgeschrittenen Schwerhörigkeit.
Welche Folgen hat ein Morbus Menière für Betroffene?
Die plötzlich auftretenden Schwindelanfälle führen bei den meisten Patienten zu Verunsicherungen und Ängsten. Nicht nur die Anfälle selbst werden dabei als sehr belastend dargestellt, sondern auch die Angst vor erneuten Attacken. Dadurch kann es zu einer stark verringerten Lebensqualität kommen. Auch im Alltag sind viele Patienten eingeschränkt, da sie ihr Hörvermögen verlieren und ihrem Job nicht mehr nachgehen können.
Vor allem Berufe, die eine hohe Anforderung an den Gleichgewichtssinn voraussetzen, wie in etwa Taucher, Pilot oder Busfahrer, müssen vorläufig unterbrochen werden. Auch im Straßenverkehr müssen Patienten sehr vorsichtig sein, da Unfälle während einer Attacke passieren können. Die Krankheit selbst wird durch Stress begünstigt, wodurch viele Betroffenen sich immer weiter zurückziehen und soziale Kontakte sowie Freizeitaktivitäten vernachlässigen.
Was kann ich selbst tun?
Um besser mit der Krankheit und der damit verbundenen Angst umgehen zu lernen, solltest Du eine Psychotherapie in Anspruch nehmen oder Dich Selbsthilfegruppen anschließen. Zwischen den Anfällen empfiehlt es sich, Dich als Ganzes zu stärken. Das bedeutet, dass Du Stress vermeiden und gegebenenfalls Entspannungsübungen durchführen solltest. Daneben kannst Du Deinen Gleichgewichtssinn mit einem bestimmten Training verbessern. Jegliche Art von Sport ist gut, da Du dabei lernen kannst, Deinem Körper wieder zu vertrauen. Des Weiteren solltest Du auf einen gesunden Lebensstil achten, auf Nikotin verzichten und natriumarme und kaliumreiche Lebensmitteln zu Dir nehmen. Gegen Schwerhörigkeit können Hörgeräte helfen.
Wie kann ich einem Morbus Menière vorbeugen?
Da die genauen Ursachen der Krankheit bis heute nicht bekannt sind, kannst Du einem Morbus Menière nicht vorbeugen. Was Du selbst tun kannst, ist weitere Attacken zu verhindern, indem Du gesund lebst, nicht rauchst, keinen Alkohol und wenig Kaffee trinkst, regelmäßig Sport treibst, Gleichgewichtsübungen machst und Dich entspannst. Auch Medikamente können die Schwere der Drehschwindel-Attacken lindern und die Anzahl der Anfälle reduzieren.
Wie viel kostet die Behandlung eines Morbus Menières?
Je nach Behandlungsmethode kann es zu unterschiedlichen Kosten kommen. So musst Du für eine Psychotherapie mit etwa 60 bis 120 Euro pro Einheit rechnen. Für ein Beratungsgespräch und eine Behandlungsplanung in einer Privatklinik sind rund 500 bis 900 Euro zu bezahlen. Die Kosten einer Basistherapie belaufen sich auf etwa 2.500 Euro. Je nach Ausprägung kommen weitere Therapiekosten auf Dich zu. Solltest Du ein Hörgerät benötigen, kannst Du dieses entweder kostenlos per Verordnung von der Krankenkasse bekommen oder bezahlst in etwa 700 bis 3.600 Euro, je nach Qualität des Hörgeräts. Die genauen Kosten erfragst Du am besten bei Deinem Arzt oder Deinem Versicherungsträger, da diese erst nach einem Hörtest abzuschätzen sind.
Übernimmt die Krankenkasse die Kosten für die Behandlung eines Morbus Menières?
Die Kosten für Diagnose und Therapie übernehmen im Regelfall die zuständigen Krankenversicherungsträger. Dein Arzt rechnet dabei mit der Krankenkasse ab, wobei bei einigen Versicherungsträgern auch Selbstbehalte anfallen können. Solltest Du einen Wahlarzt in Anspruch nehmen wollen, musst Du die Kosten anfangs selbst tragen. Nach Einreichen der Honorarnote bei der Krankenkasse bekommst Du einen Anteil zurück. Im Falle eines Spitalaufenthalts kann ebenfalls ein Selbstbehalt anfallen. Informationen dazu bekommst Du bei den jeweiligen Krankenhäusern. Hörgeräte werden je nach dem Grad der Schwerhörigkeit von den Krankenversicherungsträgern übernommen. Solltest Du jedoch bessere Geräte haben wollen, bekommst Du oft nur einen Teil der Kosten wieder zurück.
Im Falle einer Inanspruchnahme einer Psychotherapie kannst Du um einen Kassenplatz ansuchen, bei dem die Kosten zur Gänze von den Krankenkassen übernommen werden. Falls Du keinen Kassenplatz bekommst und privat einen Psychotherapeuten aufsuchst, kannst Du einen Antrag auf Kostenzuschuss durch die Krankenversicherung stellen. Dabei bekommst Du einen Teil der Therapiekosten wieder zurück.

Bitte beachte, dass sämtliche zur Verfügung gestellten Inhalte zu den einzelnen Behandlungen, Abläufen, Preisen etc. generelle Informationen sind und je nach Ärzt*in und individuellem Fall und Ausgangslage variieren können.
Für genauere Auskünfte frag bitte direkt bei dem/der von Dir ausgewählten Ärzt*in an.








Morbus Menière oder die Menière-Krankheit ist eine seltene Erkrankung des Innenohrs und betrifft in etwa eine halbe Million Menschen mittleren Alters in Europa. Am häufigsten tritt die Krankheit zwischen dem 30. und 60. Lebensjahr auf und verursacht im Wesentlichen das klassische Symptom-Trias Drehschwindel, Hörminderung und Tinnitus. Dabei ist eine Erkrankung bei Männern häufiger zu beobachten. Verursacht wird der Morbus Menière vermutlich durch einen Überdruck im Innenohr, welcher aufgrund eines gestörten Flüssigkeitshaushalts entsteht. Die Folge ist eine Schädigung der Gehörschnecke und anfallsartige Schwindelanfälle, die bei manchen Betroffenen zu Übelkeit, Erbrechen und Schweißausbrüchen führen können. Anfangs ist oft nur ein Ohr betroffen, jedoch kann bei einem lang anhaltenden Krankheitsverlauf auch das zweite Ohr erkranken. Die ständige Angst vor Anfällen wirkt sich bei vielen Betroffenen auf die Psyche aus.
AUTOR
Dr. med. Benjamin Gehl
Medizinischer Experte
CO-AUTOR
Leonie Müller
Online-Redaktion
Dieser Text wurde nach höchsten wissenschaftlichen Standards verfasst und von Medizinern geprüft.
Zuletzt aktualisiert: 13. Juli, 2023