Malaria
Das Wichtigste zusammengefasst
Malaria ist eine meldepflichtige Infektionskrankheit. Die Anophelesmücke überträgt die dafür verantwortlichen Erreger – die sogenannten Plasmodien – auf den Menschen.
Es gibt verschiedene Formen von Malaria, je nach der zugrundeliegenden Plasmodienart. Die gefährlichste nennt sich Malaria tropica, sie endet unbehandelt fast immer tödlich. Malaria tertiana, Malaria quartana und Knowlesi-Malaria sind seltener und weniger bedrohlich.
Das Beschwerdebild von Malaria umfasst Schüttelfrost, regelmäßig oder unregelmäßig auftretende Fieberschübe und Schweißausbrüche. Bei Malaria tropica können aber auch gravierende Komplikationen wie Organschäden entstehen.
Die Therapie von Malaria sollte so schnell wie möglich beginnen und erfolgt medikamentös. Zur Vorbeugung einer Infektion können ebenso gewisse Arzneimittel zum Einsatz kommen.
ICD-10-GM-2020 B50-54
Was versteht die Medizin unter einer Malaria?
Malaria ist eine der häufigsten tropischen Infektionskrankheiten. Einzellige Parasiten, sogenannte Plasmodien, lösen sie aus. Stechmücken der Gattung Anopheles übertragen diese durch ihre Stiche auf den Menschen. Nach der Infektion befallen die Erreger zunächst die Leber und verbreiten sich dann durch das Blut überall im Körper aus. In den roten Blutkörperchen vermehren sie sich besonders stark und bringen diese zum Platzen. Dadurch entstehen Symptome wie Fieberschübe, Schüttelfrost und Schwitzen. Wenn ein Arzt Malaria rechtzeitig diagnostiziert und richtig behandelt, verläuft die Krankheit nicht tödlich – unbehandelt führt sie jedoch sehr wohl zum Tod. Andere Bezeichnungen für Malaria sind Wechselfieber oder Sumpffieber. Häufig sind Personen davon betroffen, die in Risikogebieten leben oder dorthin reisen.
Wie häufig ist Malaria und wer ist davon betroffen?
Pro Jahr gibt es laut der Weltgesundheitsorganisation (WHO) rund 230 Millionen Malariainfizierte weltweit. Jährlich sterben weniger als ein Prozent der Betroffenen, zwischen 400.000 und 500.000 Personen, an der Krankheit. Andere Schätzungen fallen jedoch höher aus. Die meisten Todesfälle betreffen Kinder unter fünf Jahren.
Die Anophelesmücke kommt in mehr als hundert Ländern vor, vor allem in Gebieten mit tropischem oder subtropischem Klima. Sie legt ihre Eier im Wasser ab, beispielsweise in Sümpfen, Flüssen oder Seen. Während und nach der Regenzeit ist die Infektionsrate auffallend hoch.
Besonders stark betroffen sind Entwicklungsstaaten in Afrika, Südasien sowie Süd- und Mittelamerika. Häufig stecken sich dort auch Touristen an und importieren die Krankheit in das Ursprungsland. Aus diesem Grund verzeichnen auch Deutschland, Österreich und die Schweiz jährlich einige Fälle.
Wo kommt Malaria vor?
Abgesehen von Australien ist die Anophelesmücke in beinahe allen tropischen und subtropischen Ländern beheimatet. Welche Art von Malaria-Erreger verbreitet ist, kann sich aber von Region zu Region unterscheiden. Je nachdem, wie hoch die Ansteckungsgefahr ist, klassifiziert die WHO Gebiete nach folgender Abstufung:
- Gebiete ohne Malariarisiko: Dazu zählen beispielsweise Europa, Nordamerika, Australien, Nordasien und Sri Lanka.
- Gebiete mit niedrigem Malariarisiko: In diese Kategorie fallen unter anderem gewisse Regionen in Mexiko, Costa Rica, Thailand und Südamerika.
- Gebiete mit hohem Malariarisiko: In Afrika ist die Wahrscheinlichkeit einer Malariainfektion besonders hoch, vor allem südlich der Sahara. Stark von der Krankheit betroffene Staaten sind Nigeria, Kongo, Uganda, Mosambik, Niger, Kenia, Ghana und die Elfenbeinküste. Sie verzeichnen rund 90 Prozent aller Malariafälle weltweit. Daneben gehören außerdem große Teile Indiens und Indonesiens sowie das Amazonasbecken in Südamerika zu den Risikogebieten.
Es kann passieren, dass eine Anophelesmücke in ein Flugzeug und dadurch in ein anderes Land gelangt, in dem sie normalerweise nicht beheimatet ist. Sticht sie am Ankunftsflughafen eine Person, spricht die Medizin von Flughafen- oder Airport-Malaria. Diese seltenen Fälle sind schwer zu diagnostizieren, weil sich die Betroffenen möglicherweise gar nicht in einem Risikogebiet aufgehalten haben.
Welche Formen von Malaria gibt es?
Einzellige Parasiten namens Plasmodien sind die Ursache für eine Malariaerkrankung. Es gibt über 200 verschiedene Arten des Erregers, fünf davon lösen Erkrankungen beim Menschen aus. Je nach Typ des Plasmodiums entstehen verschiedene Formen von Malaria:
Malaria tropica
Die Malaria tropica ist die häufigste und zugleich gefährlichste Variante der Krankheit. Der Erreger Plasmodium falciparum ist für sie verantwortlich.
Malaria tertiana
Diese Form kommt besonders häufig im amerikanischen sowie im westafrikanischen Raum vor. Die Auslöser dafür nennen sich bei ersterem Plasmodium vivax und bei letzterem Plasmodium ovale.
Malaria quartana
Die Ursache für Malaria quartana ist der Parasit Plasmodium malariae. Er tritt prinzipiell in allen tropischen Regionen weltweit auf, ist aber dennoch eher selten.
Knowlesi-Malaria
Menschen sind von diesem Malariatyp nur in wenigen Fällen betroffen, meistens betrifft Knowlesi-Malaria nämlich Affen beziehungsweise Makaken. Der Einzeller Plasmodium knowlesi ist nur in Südostasien verbreitet.
Wie wird Malaria übertragen?
Die für Malaria verantwortlichen Plasmodien verwenden den Menschen und hauptsächlich eine bestimmte Moskitoart, die weibliche, dämmerungs- und nachtaktive Anophelesmücke, als Wirt. Die Parasiten siedeln sich in deren Darm und Speicheldrüsen an. Sticht ein infiziertes Insekt einen Menschen, wandern die Parasiten in dessen Körper.
Die Übertragung funktioniert aber auch umgekehrt: Ist eine Person mit Malaria infiziert und wird von einer nicht befallenen Mücke gestochen, gehen die Krankheitserreger in den Insektenkörper über. Dieser Moskito kann die Plasmodien dann wiederum auf den nächsten Menschen übertragen.
Neben dem Infektionsweg über die Anophelesmücke ist auch eine Weitergabe der Malariaparasiten direkt von Mensch zu Mensch möglich. Das passiert in sehr seltenen Fällen bei einer Bluttransfusion, Organtransplantation oder durch infizierte Nadeln. Häufiger kommt es hingegen zu einer Übertragung von Malaria von der schwangeren Mutter auf das Kind. Durch den Mutterkuchen (Plazenta) gehen die Erreger auf das Blut des Babys über.
Wie verbreiten sich die Malariaerreger im Körper?
Die Malariaerreger treten im infektiösen Entwicklungsstadium in den Körper des Menschen ein. In dieser Form nennt die Medizin sie Sporozoiten. Über die Blutbahn gelangen sie zunächst in die Leber. Im Inneren der dortigen Zellen entwickeln sie sich weiter und werden zu sogenannten Schizonten. In diesen bilden sich wiederum Tochterzellen namens Merozoiten – wird die Anzahl zu hoch, platzt der Schizont auf. Dann gelangen die Merozoiten zurück ins Blut und befallen die roten Blutkörperchen (Erythrozyten). Dort passiert dasselbe wie in den Leberzellen: Die Erreger erreichen das Stadium des Schizonten, darin bilden sich so lange Merozoiten bis das Blutkörperchen zerspringt und sie ins umliegende Blut entlässt. So befällt der Parasit nach und nach immer mehr Blutzellen des Menschen.
Bei Malaria tertiana, Malaria quartana und Knowlesi-Malaria platzen die Erythrozyten gleichzeitig auf. Dadurch entstehen regelmäßig auftretende Fieberschübe. Brechen die roten Blutkörperchen nicht synchron auf und sind besonders viele Merozoiten vorhanden, handelt es sich um Malaria tropica. Die Folge sind unregelmäßige Fieberschübe.
Bei den Erregern der Malaria tertiana entwickeln sich nicht alle Merozoiten in den Blutzellen zu Schizonten. Einige davon gehen stattdessen in ein Ruhestadium über und verweilen über Monate oder Jahre hinweg in den Zellen. Dann nennt die Medizin sie Hypnozoiten. Sie können allerdings irgendwann wieder aktiv werden und Rückfälle der Erkrankung Malaria tertiana auslösen.
Bei jeder Art von Plasmodium entwickeln sich einige Merozoiten in den roten Blutkörperchen zu Geschlechtszellen (Gametozyten) statt zu Schizonten. Diese sind es, die die Anophelesmücke beim Stechen einer infizierten Person wieder aufnimmt. Im Darm des Moskitos verschmelzen die männlichen und weiblichen Gametozyten und neue Sporozoiten entstehen. Dann beginnt der Übertragungskreislauf erneut.
Ist Malaria ansteckend?
Eine direkte Übertragung von Plasmodien von Mensch zu Mensch ist bei Blutkontakt möglich. Sehr selten gehen die Erreger bei Bluttransfusionen oder Organtransplantationen auf einen anderen Körper über. An Malaria erkrankte Mütter können die Parasiten auf ihr ungeborenes Kind übertragen.
Wie lange ist die Inkubationszeit bei Malaria?
Die Plasmodien brauchen einige Zeit, um sich im Körper zu vermehren. Aus diesem Grund treten die Symptome nicht direkt nach der Infektion mit den Erregern auf. Je nachdem, um welche Form von Malaria es sich handelt, variiert auch die Inkubationszeit.
Bei Malaria tropica tauchen die Beschwerden in der Regel nach ein bis zwei Wochen auf. Die Symptome der Malaria tertiana lassen etwas länger auf sich warten, nämlich rund zwölf bis achtzehn Tage. Allerdings sind bis zu fünf Jahre später immer noch Rückfälle durch die Hypnozoiten möglich. Die Inkubationszeit von Malaria quartana beträgt 18 bis 40 Tage. Ist die Parasitenzahl bei dieser Form allerdings sehr gering, können die Beschwerden auch erst nach bis zu 40 Jahren einsetzen. Knowlesi-Malaria verursacht nach rund zehn bis zwölf Tagen Symptome.
Was sind die Symptome von Malaria?
Welche Symptome und Folgen Malaria haben kann, kommt auf die Art des Erregers an. Es kann vorkommen, dass Personen gleichzeitig verschiedene Plasmodientypen in sich tragen und sich die Auswirkungen durchmischen.
Das allgemeine Beschwerdebild umfasst Fieberanfälle, Kopf– und Gliederschmerzen, Erschöpfung, Unwohlsein, Durchfall, Übelkeit, Erbrechen und Schwindel. Häufig verwechseln Patienten Malaria daher mit einem grippalen Infekt. Daneben kann sich die Milz vergrößern und Blutarmut (Anämie) sowie Gelbsucht (Ikterus) können auftreten. Ohne Therapie kann Malaria schwerwiegende Folgen für die Betroffenen haben, vor allem bei Schwangeren und Kindern unter fünf Jahren.
Malaria tropica
Malaria tropica ist die gefährlichste Form der Krankheit. Die Beschwerden fallen sehr stark aus und schaden dem Körper erheblich. Der Erreger Plasmodium falciparum befällt und zerstört nämlich besonders viele Erythrozyten. Diese Malariaform muss innerhalb von circa einer Woche behandelt werden, da es sonst zu gravierenden Komplikationen kommen kann.
Die Fieberschübe treten bei Malaria tropica in der Regel nicht in regelmäßigen Abständen auf. In den meisten Fällen führt diese Form zu Blutarmut und Unterzuckerung. Die Milz kann so stark wachsen, dass ein Milzriss und somit starke Blutungen entstehen. Eine Vergrößerung der Leber, Nierenversagen oder Kreislaufschocks können ebenso Folgen der Krankheit sein. Das Plasmodium falciparum kann außerdem die Lunge oder das Herz befallen, wodurch Atemwegsprobleme, Husten und Herzmuskelschäden auftreten.
Bei manchen Patienten mit Malaria tropica verstopfen die Blutkörperchen die Blutgefäße. Das führt zu Organschäden, vor allem am Gehirn. Dadurch kommt es zu Lähmungen, Krampfanfällen und Bewusstseinsstörungen bis hin zu Koma und Tod. In diesem Fall sprechen Mediziner von zerebraler Malaria.
Malaria tertiana
Das Beschwerdebild von Malaria tertiana ist relativ mild. Das charakteristische Symptom ist Wechselfieber. Die Schübe treten regelmäßig auf, normalerweise im 48-Stunden-Abstand. Die Patienten spüren die Fieberanfälle zunächst als Schüttelfrost und weisen dann Körpertemperaturen bis 40 Grad Celsius auf. Nach einigen Stunden sinkt das Fieber und es kommt zu Schweißausbrüchen. Bei Malaria tertiana besteht keine akute Lebensgefahr, allerdings kann es auch nach Jahren noch zu Rückfällen kommen.
Malaria quartana
Malaria quartana zeichnet sich durch Fieberschübe im 72-Stunden-Rhythmus aus. Die Anfälle treten also nur jeden dritten Tag auf, ansonsten verlaufen sie aber gleich wie bei Malaria tertiana. Selten kommt es zu Komplikationen wie Nierenschäden oder einem Milzriss. Rückfälle sind bis zu 40 Jahre später noch möglich.
Knowlesi-Malaria
Bei Menschen ist diese Malariaform sehr selten. Nach einer Infektion mit dem Plasmodium knowlesi kommt es in der Regel zu täglichen Fieberschüben, Kopf- und Gliederschmerzen.
Wie ist der Krankheitsverlauf bei Malaria?
Bei Menschen mit schwachem Immunsystem kann Malaria gravierende Schäden anrichten. Das betrifft vor allem Kinder unter fünf Jahren, in ihrer Altersgruppe ist die Sterberate besonders hoch. Auch schwangere Frauen und deren ungeborene Babys leiden sehr stark unter der Erkrankung.
Personen, die in Risikogebieten aufgewachsen sind und bereits mehrmals mit den Erregern in Kontakt waren, entwickeln eine zeitlich begrenzte Teilimmunität. Dadurch erkranken sie bei erneuten Infektionen nicht mehr so schwer. Immun sind außerdem Menschen, die das Sichelzellgen in sich tragen. Schlimm ist Malaria insbesondere für Personen, deren Körper sich noch nicht mit Plasmodien auseinandersetzen musste. Das umschließt Touristen und Flüchtlinge aus Gebieten mit keinem oder geringem Malariarisiko. Menschen, die vor Krieg oder Naturkatastrophen fliehen, trifft die Erkrankung besonders stark, da sie häufig in schlechten Unterkünften und in der Nähe von Wasser leben.
Wie diagnostiziert der Arzt Malaria?
Wenn Du während oder nach einer Reise in ein Malariarisikogebiet Fieber bekommst oder sonstige Symptome der Erkrankung aufweist, such umgehend einen Arzt auf. Dieser erfasst zunächst Deine Krankheitsgeschichte. In der Fachsprache nennt sich das Anamnese. Es folgt eine körperliche Untersuchung. Der Mediziner misst Deine Körpertemperatur, Deinen Puls und Deinen Blutdruck. Er tastet Deine Organe ab, um Vergrößerungen festzustellen. Gegebenenfalls ist ein Elektrokardiogramm notwendig, um die Herzfrequenz zu bestimmen. Bei schlechtem Gesundheitszustand sind zusätzliche Tests nötig, beispielsweise eine Messung der Harnmenge oder ein Röntgen.
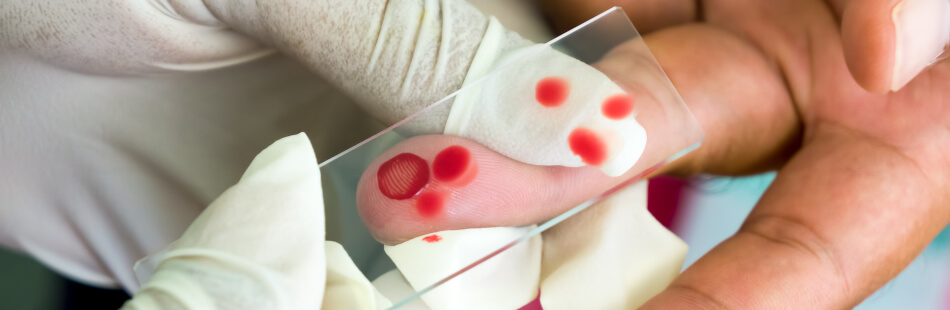
Für die Diagnose ist eine Blutuntersuchung erforderlich. Der Arzt kann einen „dünnen Blutausstrich“ und/oder einen „dicken Blutausstrich“ anfertigen. Beim dünnen Blutausstrich streicht er einen Bluttropfen auf den Objektträger eines Mikroskops. Er lässt ihn auf der kleinen Glasplatte trocknen, fixiert ihn und färbt ihn an. Dadurch kann er die eventuell vorhandenen Plasmodien sichtbar machen. Die Art der Erreger lässt sich bei dieser Methode leicht erkennen. Es kann allerdings passieren, dass der Arzt die Parasiten übersieht, wenn nur wenige Blutkörperchen davon befallen sind. Den dicken Blutausstrich bezeichnet die Medizin auch als „dicken Tropfen“. Dieses Verfahren ist genauer, da der Arzt auf das Fixieren des Tropfens verzichtet und ihn stattdessen anreichert. So kann das Färbemittel die roten Blutkörperchen zerstören und setzt die Plasmodien frei. Das Manko dieser Methode ist, dass die Art der Plasmodien nicht so einfach bestimmbar ist. Der Erreger für die Malaria tropica lässt sich aber dennoch von den anderen Typen unterscheiden.
Lassen sich bei diesen Untersuchungen keine Erreger im Blut feststellen, bedeutet das nicht, dass mit hundertprozentiger Wahrscheinlichkeit keine Malaria vorliegt. Wenn die Infektion erst kürzlich passiert ist, kann es nämlich sein, dass die Plasmodienzahl im Blut noch zu gering für einen Nachweis ist. In diesem Fall sollte immer nach sechs bis zwölf Stunden ein erneuter Test erfolgen.
Erkennt der Mediziner beim dicken oder dünnen Blutausstrich Parasiten im Blut, stellt er anschließend ihre Menge im Blut (Parasitendichte) fest. Er bestimmt zusätzlich andere Blutwerte, um abzuschätzen, wie gravierend die Erkrankung ist.
Neben den mikroskopischen Untersuchungen gibt es auch Malaria-Schnelltests. Sie prüfen das Blut auf Eiweiße, die mit den Erregern in Verbindung stehen. Sie können allerdings nicht verschiedene Arten von Plasmodien unterscheiden und fälschlicherweise negativ ausfallen, wenn die Parasitenanzahl im Blut zu hoch oder zu niedrig ist. Aus diesen Gründen findet der Schnelltest eher ergänzend Anwendung.
In seltenen Fällen kommen außerdem molekularbiologische Nachweisverfahren zum Einsatz. Die Medizin nennt sie auch PCR-Methoden. Sie können helfen, wenn sehr wenig Plasmodien vorhanden sind oder wenn sich jemand mit verschiedenen Malariaerregern infiziert hat.
Wie wird Malaria behandelt?
Je länger eine Malariaerkrankung andauert, desto gravierender sind die Symptome. Die Therapie sollte daher so schnell wie möglich nach der Ansteckung beginnen. Welche Behandlungsmittel infrage kommen, hängt von der Art des Erregers und dem Schweregrad der Infektion ab. Prinzipiell versucht der Arzt, die Plasmodien durch Medikamente zu bezwingen. Meist kombiniert er dazu zwei oder mehr Wirkstoffe. Das rührt daher, dass viele Erreger im Laufe der Zeit resistent gegen bestimmte Mittel geworden sind. Liegen andere Erkrankungen, eine Schwangerschaft oder Allergien gegen gewisse Arzneien vor, muss der Mediziner die Therapie daran anpassen. Zur Bekämpfung der Symptome kommen beispielsweise fiebersenkende Mittel wie Paracetamol infrage.
Malaria tropica und Knowlesi-Malaria
Bist Du an Malaria tropica oder Knowlesi-Malaria erkrankt, erfolgt die Behandlung stationär im Krankenhaus. Bei unkomplizierten Fällen reicht die Einnahme von Tabletten über drei Tage. Infrage kommen folgende Kombinationspräparate:
- Atovaquon/Proguanil
- Artemether/Lumefantrin
- Dihydroartemisinin/Piperaquin
Patienten mit einer schwerwiegenden Malaria tropica oder Knowlesi-Malaria kommen auf die Intensivstation. Dort bekommen sie innerhalb von drei Tagen mehrmals den antiparasitären Wirkstoff Artesunat mittels Spritze verabreicht. Danach ist die Einnahme eines der Kombinationspräparate erforderlich – in der Regel Atovaquon/Proguanil. Häufig müssen die Ärzte bei stark Erkrankten auch Bluttransfusionen oder Dialysen durchführen. Ist Artesunat nicht verfügbar, können Chinin, Doxycyclin oder Clindamycin als Ersatz dienen. Diese können allerdings zum Teil starke Nebenwirkungen hervorrufen.
Malaria tertiana
Die Therapie von Malaria tertiana erfolgt meist ambulant. Die Patienten erhalten dieselben Kombinationstabletten wie bei der Malaria tropica und müssen sie ebenso drei Tage lang einnehmen. Offiziell sind Artemether/Lumefantrin und Atovaquon/Proguanil allerdings gar nicht für diese Krankheitsform zugelassen. Es handelt sich hierbei um einen sogenannten „Off-Label Use“. Danach kommen Tabletten mit dem Wirkstoff Primaquin zum Einsatz. Die zweiwöchige Einnahme des Medikaments soll Rückfälle verhindern, indem es die Hypnozoiten abtötet.
Malaria quartana
Zur Bekämpfung von Malaria quartana eignet sich das antiparasitäre Mittel Chloroquin. Erkrankte müssen innerhalb von 48 Stunden meist vier Dosen einnehmen.
Was kann ich zusätzlich bei einer Malariaerkrankung tun?
Das Wichtigste ist, dass Du Malaria ernst nimmst und so schnell wie möglich einen Arzt aufsuchst, sobald Du in Risikogebieten von einer Mücke gestochen wirst oder Symptome auftreten. Ohne die richtige Behandlung können gewisse Malariaformen nämlich schnell tödlich enden. Nur wenn innerhalb von 24 Stunden kein Arzt erreichbar ist, sollte eine notfallmäßige Selbstbehandlung erfolgen. Mögliche Präparate, die Du vor Reiseantritt besorgen kannst, sind Atovaquon/Proguanil, Artemether/Lumefantrin, Chloroquin und Mefloquin. Beachte bei der Einnahme unbedingt die Informationen am Beipackzettel.
Die Therapie kannst Du unterstützen, indem Du Dich schonst. Gegen das Fieber kannst Du Dir kalte Wickel um die Waden legen. Außerdem solltest Du viel trinken, da durch die Schweißausbrüche Flüssigkeit verloren geht.
Wie ist die Prognose bei Malaria?
Wie die Prognose ausfällt, hängt davon ab, um welche Form von Malaria es sich handelt und wie weit die Erkrankung fortgeschritten ist. Malaria tertiana und Malaria quartana sind eher ungefährlich, nur selten enden sie tödlich. Manchmal heilen sie sogar ohne Behandlung spontan aus – eine Therapie ist aber in jedem Fall empfehlenswert.
Liegt Malaria tropica vor, ist der Krankheitsverlauf weitaus schlimmer. Unbehandelt kommt es schon nach wenigen Tagen zu ernsten Komplikationen, welche den Tod zur Folge haben. Wenn die Therapie innerhalb von 24 Stunden einsetzt, ist aber auch diese Erkrankung heilbar und hinterlässt in den meisten Fällen keine bleibenden Schäden.
Nach einer überstanden Malaria bist Du nicht immun gegen weitere Infektionen, Du kannst Dich also jederzeit wieder anstecken. Bewohner von Risikogebieten entwickeln nach vielfachem Kontakt mit den Erregern allerdings eine Teilimmunität. So fallen zumindest die Symptome schwächer aus.
Wie kann ich Malaria vorbeugen?
Es gibt verschiedene Möglichkeiten, um die Wahrscheinlichkeit einer Malariainfektion einzudämmen:
Das Reiseziel sorgfältig auswählen
Wenn Du vorhast, in ein tropisches oder subtropisches Land zu reisen, informiere Dich vorher genau über die dortige Situation im Hinblick auf Malaria. Orte in Wassernähe und Urlaube in der Regenzeit solltest Du generell vermeiden. Schwangere und Kinder besuchen am besten überhaupt keine Gebiete mit hohem Infektionsrisiko. Informationen zur Ansteckungsgefahr in allen Staaten der Welt findest Du online, Du kannst aber auch beim Gesundheitsamt oder beim Arzt nachfragen.
Auf umfassenden Mückenschutz achten
Anophelesmücken sind dämmerungs- und nachtaktiv. Zu dieser Zeit solltest Du Dich möglichst wenig im Freien aufhalten. Durch langärmlige Kleidung kannst Du die mögliche Angriffsfläche auf Deinem Körper verringern. Du kannst sie zusätzlich mit geeigneten Anti-Mücken-Mitteln imprägnieren. Auf die restliche Haut trägst Du am besten mehrmals täglich Mittel zur Mückenabwehr auf. Diese sogenannten Repellents bekommst Du in der Apotheke. Für weiteren Schutz sorgen Mückengitter und feinmaschige Moskitonetze. Auch Räucherwerk und Insektizide solltest Du bei jeder Reise in die Tropen und Subtropen dabeihaben.
Medikamente zur Malariaprophylaxe anwenden
Eine Impfung gegen Malaria gibt es bis dato nicht. Je nach Reisegebiet und -zeit kann aber die Einnahme von Medikamenten zur Vorbeugung (Chemoprophylaxe) sinnvoll sein. Lass Dich dazu am besten von einem speziell geschulten Arzt oder Tropenmediziner beraten und befolge deren Anweisungen ganz genau.
In der Regel sind Doxycyclin oder Atovaquon/Proguanil die Mittel der Wahl. Du musst diese ein paar Tage vor, während und mindestens eine Woche nach dem Auslandsaufenthalt täglich als Tablette schlucken. Starke Nebenwirkungen sind selten. Für schwangere oder stillende Frauen sowie für Kinder sind die Arzneien allerdings nicht geeignet.
Bei einer Schwangerschaft ist die Einnahme von Chloroquin zur Malariavorbeugung empfehlenswert. Der einzige Nachteil: In vielen Regionen der Welt sind die Plasmodien bereits resistent gegen den Wirkstoff.
Darüber hinaus kann auch Mefloquin prophylaktisch wirken. Da dieses Mittel aber starke Nebenwirkungen haben kann, findet es nur selten Anwendung.Primaquin und Tafenoquin sind weitere Möglichkeiten zur Malariavorbeugung. Da sie sich allerdings abbauend auf die roten Blutkörperchen auswirken, sind sie nicht für jedermann geeignet. Personen mit einer Enzymmangelerkrankung namens Glucose-6-Phosphat-Dehydrogenase-Mangel dürfen die Präparate nicht einnehmen. Um herauszufinden, ob ein G6PD-Mangel vorliegt, führt der Arzt einen Bluttest durch.
Was bedeutet eine Malariaerkrankung für Schwangere?
Schwangere Frauen sollten es sich gut überlegen, ob sie in ein Risikogebiet für Malaria reisen. Eine Infektion mit Plasmodien kann nämlich sowohl bei ihnen selbst als auch beim ungeborenen Kind zu einer starken Blutarmut führen. Diese endet oft tödlich. Zudem steigt durch die Tropenkrankheit das Risiko für Früh- und Fehlgeburten. Eine Übertragung der Plasmodien von der Mutter auf das Baby ist ebenso möglich.
Ist Malaria meldepflichtig?
In Deutschland, Österreich und der Schweiz gilt Malaria auf Grundlage verschiedener Gesetze als meldepflichtig. Das bedeutet, dass Ärzte oder Labore es melden müssen, wenn sie Plasmodien im Blut von Patienten nachweisen. Die Namen der Erkrankten oder Verstorbenen geben sie aber nicht weiter.
Übernimmt die Krankenkasse die Kosten für die Behandlung einer Malaria?
Die Krankenkasse kommt für alle diagnostischen und therapeutischen Maßnahmen einer Malariaerkrankung auf. Für die verschreibungspflichtigen Medikamente ist lediglich die Rezeptgebühr vom Patienten selbst zu bezahlen.
Erkundige Dich am besten direkt bei Deinem Sozialversicherungsträger, ob er auch die Kosten für die Malariaprophylaxe übernimmt. Das ist nämlich nicht bei jeder Krankenkasse der Fall.

Bitte beachte, dass sämtliche zur Verfügung gestellten Inhalte zu den einzelnen Behandlungen, Abläufen, Preisen etc. generelle Informationen sind und je nach Ärzt*in und individuellem Fall und Ausgangslage variieren können.
Für genauere Auskünfte frag bitte direkt bei dem/der von Dir ausgewählten Ärzt*in an.






Viele Menschen assoziieren mit Malaria eine schwerwiegende Krankheit, die fast immer tödlich endet. Tatsächlich gibt es allerdings verschiedene Formen von Malaria und nur wenige davon sind lebensgefährlich. Wenn nach der Infektion eine rasche Behandlung erfolgt, steht die Prognose sogar sehr gut. Hier erfährst Du alles, was Du über die Tropenkrankheit wissen solltest.
AUTOR
Dr. med. Benjamin Gehl
Medizinischer Experte
CO-AUTOR
Leonie Müller
Online-Redaktion
Dieser Text wurde nach höchsten wissenschaftlichen Standards verfasst und von Medizinern geprüft.
Zuletzt aktualisiert: 7. August, 2023