Granulomatose mit Polyangiitis (GPA, Morbus Wegener)
Das Wichtigste zusammengefasst
Eine Granulomatose mit Polyangiitis ist eine chronische und entzündlich-rheumatische Autoimmunerkrankung der Atemwege und der Blutgefäße.
Zu Beginn der Erkrankung ist eine GPA auf die oberen und unteren Atemwege beschränkt (lokalisiertes Stadium). Du kannst meist Beschwerden in der Nasenschleimhaut feststellen.
Heiserkeit, Schluckstörungen, ein trockener Husten sowie Gelenkschmerzen an Beinen und Armen sind mögliche Symptome für eine fortgeschrittene Granulomatose mit Polyangiitis.
Die genauen Ursache für die Granulomatose mit Polyangiitis (Morbus Wegener) ist nach wie vor unbekannt und kann in jedem Lebensalter auftreten. Wissenschaftler vermuten jedoch, dass die Erkrankung auf eine Fehlfunktion des Immunsystems zurückzuführen ist und daher eine Autoimmunerkrankung ist. Aufgrund einer Fehlsteuerung bildet Dein Immunsystem Antikörper gegen Deine körpereigenen Zellen. Auslöser dieser Fehlsteuerung ist vermutlich eine Infektion der Nasenschleimhaut mit Bakterien.
ICD-10-GM-2020 M31.3
Was versteht die Medizin unter einer Granulomatose mit Polyangiitis?
Eine Granulomatose mit Polyangiitis – früher auch unter dem Namen Wegener-Granulomatose oder Morbus Wegener bekannt – ist eine chronische und entzündlich-rheumatische Autoimmunerkrankung der Atemwege und der Blutgefäße. Die Bezeichnung „Granulomatose“ bezieht sich auf die gebildeten Gewebeknötchen, die auch unter dem Namen „Granulome“ bekannt sind. „Polyangiitis“ bedeutet übersetzt „Entzündung vieler Gefäße“. Bei der Granulomatose mit Polyangiitis handelt es sich um eine systemische Erkrankung. Das bedeutet, dass mehrere Organe betroffen sein können.
Es bilden sich kleine Verdickungen der Haut (Granulome), vor allem an den oberen und unteren Atemwegen, also Nase, Mittelohr und Lunge. In 80 Prozent der Fälle tritt eine Nierenkörperchenentzündung auf. Es können aber auch andere Organe betroffen sein. In den betroffenen Organen kommt es zu Durchblutungsstörungen und Minderversorgung des Gewebes mit Sauerstoff und Nährstoffen.
Dein Immunsystem greift Bestandteile bestimmter weißer Blutzellen an. Infolge der Erkrankung kommt es zu Gefäßentzündungen mit Zerstörung der Gefäßstrukturen (nekrotisierende Vaskulitis). Lässt Du die Granulomatose mit Polyangiitis nicht von einem Arzt behandeln, breitet sie sich im ganzen Körper aus und kann für Dich tödlich enden.
Wie häufig ist die GPA und wer ist davon betroffen?
In Deutschland erkranken jährlich etwa acht bis zehn von 100.000 Einwohnern neu an der Granulomatose mit Polyangiitis. Dabei sind Männer häufiger betroffen als Frauen. Morbus Wegener kann in jedem Lebensalter auftreten. Kinder erkranken jedoch eher selten an dieser Krankheit. Bist Du zwischen 50 und 60 Jahre alt, gehörst Du zu jener Gruppe von Menschen, die am häufigsten von einer Granulomatose mit Polyangiitis betroffen ist.
Was sind die Symptome einer GPA im Anfangsstadium?
Zu Beginn der Erkrankung ist eine GPA auf die oberen und unteren Atemwege beschränkt Dieses Anfangsstadium trägt auch den Namen „lokalisiertes Stadium“. Du kannst meist Beschwerden in Deiner Nasenschleimhaut feststellen. Dazu gehört blutiger Schnupfen mit ständig verstopfter Nase, Nasenbluten, bräunliche Krusten in der Nase sowie eine Sattelnase. Durch die ständigen Entzündungsprozesse kann sich die Nasenschleimhaut so verändern, dass eine sattelförmig eingesunkene Nase entsteht.
Auch Geschwüre der Mundschleimhaut und chronische Entzündungen des Mittelohrs und der Nasenhöhlen sind häufige Symptome im Anfangsstadium. Von der Nase ausgehend kann sich die Granulomatose mit Polyangiitis (Morbus Wegener) weiter in die Nasennebenhöhlen ausbreiten und dort eine Entzündung verursachen. Typische Symptome dafür sind schwer zu lokalisierende Schmerzen im Kiefer- oder Stirnbereich.
Zu Beginn können sich Fieber, Nachtschweiß, Gewichtsverlust, ein allgemeines Krankheits- und Schwächegefühl sowie verstärkte Müdigkeit bei Dir einstellen. Auch Deine Augen können betroffen sein: Es können sich Entzündungen in Deinen Augen – wie beispielsweise eine Bindehautentzündung – bilden. Du verspürst ein Schmerzen und Brennen in Deinen Augen. Auch Augenrötungen und Sehstörungen sind typische Symptome im Anfangsstadium.
Außerdem können Geschwüre der Schleimhaut an Mund und Rachen entstehen. Achtung: In diesem Frühstadium können die Beschwerden zunächst allerdings auch wieder verschwinden. Behalte Deinen Krankheitsverlauf bitte trotzdem im Auge und lass Dich von einem Arzt durchchecken!
Was sind die Symptome einer fortgeschrittenen Granulomatose mit Polyangiitis?
An das Anfangsstadium (lokalisiertes Stadium) schließt meist ein fortgeschrittenes Stadium (generalisiertes Stadium) an. Grundsätzlich können alle Gewebe und Organe Deines Körpers befallen sein. Oftmals sind Niere und Lunge betroffen. Du bekommst entzündete (rote) Augen und kannst Schmerzen an Deinen Gelenken und Muskeln feststellen. Es können auch Funktionsstörungen von Nerven mit Taubheit und Missempfinden einsetzen.
In den meisten Fällen ist Deine Niere betroffen. Es kann zu einer rasch fortschreitenden Entzündung der Nierenkörperchen (Glomerulonephritis) bis hin zu Nierenversagen kommen. Meist tritt dies mit einer schweren Entzündung der kleinen Blutgefäße der Lunge auf. Du kannst Allgemeinsymptome wie Abgeschlagenheit, Fieber, Nachtschweiß, Appetitlosigkeit und Gewichtsverlust an Dir beobachten.
Heiserkeit, Schluckstörungen, ein trockenter Husten und Gelenkschmerzen sind typische Symptome für eine fortgeschrittene Granulomatose mit Polyangiitis. Dasselbe gilt für Blut im Urin, Bluthochdruck sowie Verfärbungen und Bläschen auf der Haut.
Welche Ursachen hat eine Granulomatose mit Polyangiitis?
Die genaue Ursache für die Granulomatose mit Polyangiitis (Morbus Wegener) ist nach wie vor unbekannt. Es gibt jedoch einige Hinweise, dass bestimmte Gene, welche ebenfalls bei anderen Autoimmunerkrankungen gefunden werden, bei der Granulomatose mit Polyangiitis ebenfalls ausschlaggebend sein könnten. Dabei spielen immunpathologische Abläufe eine zentrale Rolle. Das sind Abläufe, die Deinen Organismus durch fehlende, fehlgeleitete oder überschießende Immunreaktionen schädigen.
Eine Granulomatose mit Polyangiitis kann bei Dir in jedem Lebensalter auftreten. Wissenschaftler vermuten jedoch, dass die Erkrankung auf eine Fehlfunktion des Immunsystems zurückzuführen und daher eine Autoimmunerkrankung ist. Aufgrund einer Fehlsteuerung bildet Dein Immunsystem Antikörper gegen die körpereigenen Zellen – in diesem Fall Blutzellen. Diese körpereigenen Zellen nennen sich auch Autoantikörper, auch als ANCA bezeichnet.
Auslöser dieser Fehlsteuerung ist vermutlich eine Infektion der Nasenschleimhaut mit Bakterien. Teile dieser Bakterien können bestimmte Immunzellen aktivieren, die anschließend eine überschießende Immunreaktion gegen Deine körpereigenen Zellen in Gang setzt. Aber auch genetische Faktoren, Umweltfaktoren und Medikamente können als Auslöser infrage kommen.
Wie diagnostiziert der Arzt eine Granulomatose mit Polyangiitis?
Aufgrund Ihrer uncharakteristischen Symptome und Ihrem schleichenden Beginn, wird die Krankheit Morbus Wegener oftmals erst sehr spät erkannt. Lass einen bestehenden Verdacht auf Morbus Wegener auf jeden Fall schnellstmöglich bei Deinem Arzt abklären! Dies ermöglicht eine rasche Behandlung, falls sich Dein Verdacht bestätigen sollte.
Durch labormedizinische, bildgebende und histologische Verfahren, kannst Du Deinen Verdacht abklären lassen. Zunächst muss Dein Arzt Deine Krankengeschichte (Anamnese) erfassen. Du solltest ihm Deine Symptome so genau wie möglich schildern. Auch Beobachtungen, die Dir eventuell unwichtig und nebensächlich erscheinen, solltest Du Deinem Arzt mitteilen.
Durch gezielte fachärztliche Untersuchungen kannst Du bei Deinem HNO-Arzt gezielte Untersuchungen durchführen lassen. Dieser entnimmt Dir Gewebe, die er anschließend an einen Pathologen sendet, der damit Erfahrung hat. Oftmals vergeht sehr viel Zeit, bis Deine Diagnose feststeht.
Dein Arzt kann auch den Antikörper c-ANCA in Deinem Blut bestimmen. Das sind Autoantikörper gegen Granulozyten vom zytoplasmatischen Typ. Leidest Du an Morbus Wegener, so sind c-ANCA im zweiten Stadium fast immer nachweisbar. Weitere typische Auffälligkeiten sind eine erhöhte Blutsenkungsgeschwindigkeit, eine Anämie (Blutarmut), eine Leukozytose – eine durch chronische Entzündungen erhöhte Anzahl weißer Blutkörperchen -, ein erhöhtes Kreatinin (Stoffwechselprodukt) sowie eine Erythrozyturie (Auftreten roter Blutkörperchen in Deinem Urin).
Röntgen-Thorax
Das ist eine radiologische Untersuchung Deines Brustkorbs und der darin befindlichen Organe wie Lunge und Herz. Mittels Röntgenstrahlung kann Dein Arzt verschiedene Krankheiten bei Dir diagnostizieren. Im Gegensatz zur Computertomographie (CT) kommt diese Untersuchung mit weniger Strahlenbelastung (zwischen 0,1 und 1 Millisievert) aus.
Damit kann Dein Arzt bestehende Rundherde und Infiltrate nachweisen. Hat er den Verdacht auf einen zerebralen Befall, so kann er mit einer Kernspintomografie die Veränderungen nachweisen. Dafür nimmt er Proben Deiner Nase oder anderer befallener Organe.
Urinuntersuchung
Mit dieser Untersuchung kann Dein Arztherausfinden, ob Deine Nieren betroffen sind. Dein Arzt kann bei einer Nierenschwäche (Niereninsuffizienz) einen erhöhten Kreatininwert in Deinem Harn messen. Bei einer Glomerulonephritis findet er Blut im Urin (Hämaturie). In den ersten Krankheitsstadien kann er winzige Blutspuren, die er nur unter dem Mikroskop sieht, erkennen (Mikrohämaturie). In späteren Stadien kann er das Blut bereits mit bloßem Auge erkennen (Makrohämaturie).
Gewebeproben
Sehr aufschlussreich sind Gewebeproben (Biopsien) aus Deiner Nasenschleimhaut. Vermutet Dein Arzt, dass auch Deine inneren Organe bereits befallen sind, kann er davon ebenfalls Gewebeproben entnehmen. Kann er entsprechende entzündliche Veränderungen in den Proben feststellen, sichert dies die Diagnose Granulomatose mit Polyangiitis (Morbus Wegener).
Wie wird eine Granulomatose mit Polyangiitis behandelt?
Ohne Behandlung fällt die Prognose einer GPA eher schlecht aus. Es gibt verschiedene Formen der Therapie:
Medikamentöse Therapie
Um eine erhöhte Sterblichkeit und Langzeitschäden zu vermeiden, ist eine sofortige medikamentöse Behandlung notwendig! Die Therapie ist meist langwierig und dauert mehrere Jahre. Die Behandlung setzt sich aus verschiedenen Medikamenten zusammen, die Dein Immunsystem beeinflussen (immunmodulierende Medikamente). In den ersten drei bis vier Monaten erfolgt eine intensive Therapie mit zellhemmenden Medikamenten – zum Beispiel Methotrexat – und Kortison, damit die Symptome abklingen.
Bei einer schweren, ausgedehnten Erkrankung kann Dir Dein Arzt auch Infusionen mit Rituximab verschreiben. Das ist ein Antikörper, der sich gegen bestimmte Zellen des Immunsystems richtet. Zur Vorbeugung von Infektionen kann Dir Dein Arzt zusätzliche Antibiotika verschreiben. Danach verringert er Deine Medikamente schrittweise.
Akuttherapie
Das Krankheitsstadium hat einen wesentlichen Einfluss darauf, wie die Therapie bei Morbus Wegener im Akutfall aussieht. Dabei ist entscheidend, ob lebenswichtige Organe befallen sind und/oder akute Lebensgefahr besteht.
- Keine Lebensgefahr oder Beteiligung lebenswichtiger Organe: In solchen Fällen besteht bei Morbus Wegener die Behandlung in der kombinierten Gabe von Medikamenten, die Dein Immunsystem unterdrücken (immunsuppressive Kombinationstherapie). Dabei erhältst Du Prednisolon (ein Kortison) sowie entweder Methotrexat oder Mycophenolat-Mofetil.
- Lebensgefahr oder Beteiligung lebenswichtiger Organe: Sind bereits Deine Organe – wie Lunge oder Niere – von der Erkrankung betroffen, ist eine aggressive immunsuppressive Kombinationstherapie zu empfehlen. Dabei kombiniert Dein Arzt hoch dosiertes Prednisolon entweder mit Cyclophosphamid oder mit Rituximab.
Plasmapherese
In besonders schweren Verläufen kann Dein Arzt auch eine Plasmapherese durchführen. Bei diesem Verfahren leitet er Blut über einen Infusionsschlauch aus Deinem Körper heraus, welches in das Plasmapheresegerät geleitet wird. Dieses Gerät teilt mittels Zentrifuge den flüssigen Bestandteil Deines Blutes (Blutplasma) von den festen Bestandteilen (rote Blutkörperchen,…) ab und ersetzt es durch eine Ersatzflüssigkeit. Diese Ersatzflüssigkeit ist eine Mischung aus Elektrolyten und Hydrogencarbonat.
Anschließend leitet Dein Arzt das Blut zurück in Deinen Körper. Bei der Plasmapherese entfernt er mit dem Plasma auch die darin befindlichen Antikörper, die an den Entzündungsprozessen bei der Granulomatose mit Polyangiitis (Morbus Wegener) beteiligt sind.
Erhaltungstherapie (Remissionserhaltung)
Nachdem Dein Arzt mit der Akutbehandlung eine Besserung der Symptome (Remission) erzielt hat, schließt eine mindestens 24-monatige Erhaltungstherapie an. Damit will Dein Arzt die Symptomfreiheit, die er zuvor durch die Akutbehandlung erzielt hat, aufrechterhalten. Dabei kommt das Immunsuppressivum Azathioprin sowie das Glucocorticoid Prednisolon zum Einsatz. Zusätzlich kann Dir Dein Arzt auch Cotrimoxazol geben.
Wiederholte Behandlung
Mit allen Behandlungsmaßnahmen kann Dein Arzt nur eine Linderung der Symptome erreichen. Bitte sei Dir bewusst, dass Morbus Wegener nicht heilbar ist! Bei mehr als der Hälfte aller Patienten kehren daher nach einer erfolgreichen Therapie innerhalb von zwei Jahren die Beschwerden zurück. Diese behandelt Dein Arzt genau so wie bei der ersten Therapie. Während der Erkrankung kann immer wieder zu Rückfällen mit schwereren Symptomen kommen.
Wie ist der Krankheitsverlauf einer Granulomatose mit Polyangiitis?
Der Krankheitsverlauf lässt sich in zwei Phasen einteilen. In der ersten Phase (Anfangsstadium) treten vorerst harmlose Symptome in Deinem Hals-Nasen-Ohren Bereich sowie Deinen Augen auf. Auch ein blutig-krustiger Schnupfen kann sich bei Dir bemerkbar machen. Nasenbluten kann bald darauf einsetzen. Auch Entzündungen der Augen sind im Anfangsstadium typische Symptome.
Im weiteren Verlauf sind auch krankhafte Veränderungen im Hals möglich, die mit Heiserkeit, Schluckstörungen oder Reizhusten einhergehen. Die Krankheit schreitet voran. In der zweiten Phase kommt es zum Befall von Niere, Lunge und weiteren Organen. Du kannst Gelenk- oder Muskelschmerzen sowie ein Schweregefühl an Deinen Armen und Beinen erkennen. Husten ist ein weiteres Anzeichen dafür, dass Deine Lunge und Deine Luftröhre erkrankt sind. Auch Dein Nervensystem kann betroffen sein. Betroffene berichten häufig von einem ausgeprägten Taubheitsgefühl und Missempfinden in ihren Fingern und Fingerspitzen.
Wie ist die Prognose einer Granulomatose mit Polyangiitis?
Lässt Du die Granulomatose mit Polyangiitis rechtzeitig behandeln, kannst Du einem schweren Verlauf entgegenwirken. Bei ungefähr fünf Prozent der Patienten sind nur die Atemwege betroffen, was eine sehr gute Prognose bedeutet. Bei 75 Prozent der Betroffenen kommt es zur vollständigen Rückbildung der Symptome. Im Laufe der Zeit kann die Erkrankung allerdings erneut ausbrechen und erneut eine immunsuppressive Kombinationstherapie erfordern. Erhältst Du eine optimale Behandlung, so gehörst Du möglicherweise zu jenen 85 Prozent der Patienten, die sich nach fünf Jahren wieder von der Krankheit erholen.
Die Prognose ohne Behandlung sieht hingegen schlecht aus. Je weiter sich die Entzündung in Deinem Körper ausbreitet, desto größer sind die möglichen Schäden. Taubheit oder Lungenfibrose (Vermehrung von Bindegewebsfasern in der Lunge) können sich ausbreiten. Ist Deine Niere befallen, so tritt innerhalb von sechs Monaten der Tod durch Nierenversagen ein.
Generell lässt sich sagen, dass die Überlebenszeit bei einem unbehandelten Morbus Wegener unter einem Jahr liegt. Beachte, dass Du auch noch nach vielen Jahren der Behandlung regelmäßig zur Kontrolle gehen solltest, auch wenn Du als vollständig geheilt giltst.
Welche Nebenwirkungen können bei der Therapie einer GPA auftreten?
Bei der medikamentösen Therapie mit Endoxan können Nebenwirkungen eintreten. Da Du Endoxan meist für mehrere Wochen – manchmal bis zu einem Jahr – in Dosen zwischen 50 und 150 mg pro Tag einnehmen solltest, musst Du mit erheblichen Nebenwirkungen von Seiten des Blutbildes rechnen. Es kann zu einem Absinken der Anzahl Deiner weißen Blutkörperchen und der gefürchteten Endoxanzystitis – einer schwer behandelbaren blutigen Blasenentzündung – kommen.
Imurek verursacht eine Knochenmarkschädigung mit Absinken der weißen Blutkörperchen. In diesem Fall benötigst Du absolute Schonung und Fürsorge. Geh regelmäßig zu ärztlichen Kontrollen und lass Dich gut von Deinem Arzt über alle Formen der Therapie aufklären und beraten.
Übernimmt die Krankenkasse die Behandlung einer Granulomatose mit Polyangiitis?
Bei der Granulomatose mit Polyangiitis handelt es sich um eine ernstzunehmende Krankheit, die, sollte sie unbehandelt bleiben, zum Tod führen kann. Die Behandlung einer Granulomatose mit Polyangiitis ist in der Versorgung der Krankenkassen enthalten. Dies bedeutet, dass Dein Versicherungsträger die Kosten der Behandlung übernimmt.

Bitte beachte, dass sämtliche zur Verfügung gestellten Inhalte zu den einzelnen Behandlungen, Abläufen, Preisen etc. generelle Informationen sind und je nach Ärzt*in und individuellem Fall und Ausgangslage variieren können.
Für genauere Auskünfte frag bitte direkt bei dem/der von Dir ausgewählten Ärzt*in an.
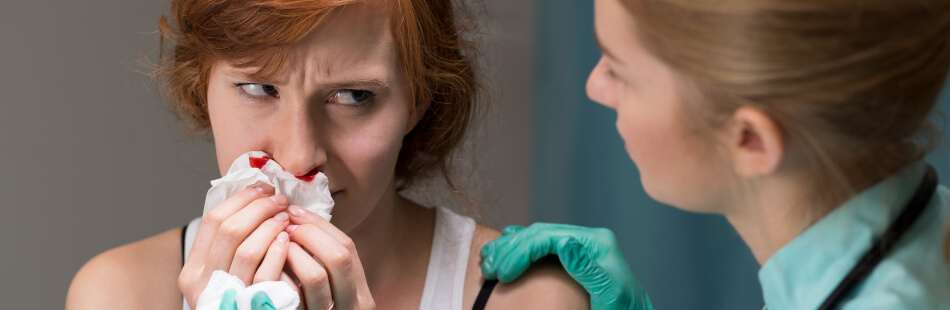





Du kannst Beschwerden in Deiner Nasenschleimhaut verspüren? Du hast blutigen Schnupfen, wobei Deine Nase ständig verstopft ist? Du leidest zudem an Nasenbluten und in Deiner Nase bilden sich bräunliche Krusten? Außerdem leidest Du an Fieber, Nachtschweiß und Gewichtsverlust? All das können typische Symptome für das Anfangsstadium einer Granulomatose mit Polyangiitis sein. Was Du darunter genau verstehen kannst, und was Du tun solltest, wenn Du daran erkrankt bist, kannst Du im anschließenden Beitrag lesen.
AUTOR
Dr. med. Benjamin Gehl
Medizinischer Experte
CO-AUTOR
Leonie Müller
Online-Redaktion
Dieser Text wurde nach höchsten wissenschaftlichen Standards verfasst und von Medizinern geprüft.
Zuletzt aktualisiert: 7. Juli, 2023