Magengeschwür (Ulcus ventriculi)
INHALTSVERZEICHNIS
Was versteht die Medizin unter einem Magengeschwür?
Weiterlesen
Wie häufig ist ein Magengeschwür und wer ist davon betroffen?
Weiterlesen
Was sind die Symptome bei einem Magengeschwür?
Weiterlesen
Welche Ursachen hat ein Magengeschwür?
Weiterlesen
Welche Risikofaktoren begünstigen das Entstehen eines Magengeschwürs?
Weiterlesen
Welche Komplikationen können bei einem Magengeschwür auftreten?
Weiterlesen
Wie diagnostiziert der Arzt ein Magengeschwür?
Weiterlesen
Wie behandelt der Arzt ein Magengeschwür?
Weiterlesen
Was kann ich zusätzlich gegen ein Magengeschwür tun?
Weiterlesen
Wie ist die Prognose bei einem Magengeschwür?
Weiterlesen
Wie kann ich einem Magengeschwür vorbeugen?
Weiterlesen
Übernimmt die Krankenkasse die Kosten für die Behandlung eines Magengeschwürs?
Weiterlesen
Das Wichtigste zusammengefasst
Das Magengeschwür oder Ulcus ventriculi ist eine der häufigsten Magen-Darm-Erkrankungen und betrifft vor allem Personen, die älter als 40 Jahre sind. Dabei handelt es sich um eine Läsion der Magenschleimhaut, die unter anderem starke Magenschmerzen verursachen kann.
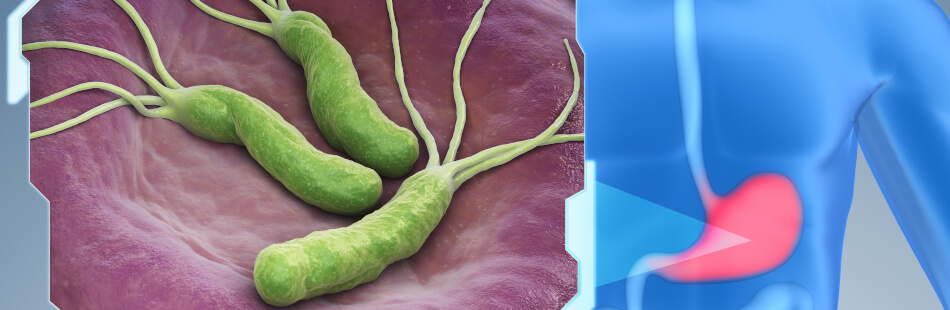
Sowohl das Bakterium Helicobacter pylori, als auch bestimmte Medikamente sowie ein magenschädlicher Lebensstil können ein Magengeschwür hervorrufen. Zu Letzterem zählt ein erhöhtes Stresslevel, Kaffee-, Alkohol-, Zigarettenkonsum und scharfes Essen.
Der Arzt diagnostiziert ein Magenulkus mit einer Kombination aus einem Patientengespräch, einer körperlichen Untersuchung, einer Blutuntersuchung und einer Magenspiegelung mit Gewebeentnahme der verdächtigen Stelle.
Nach gesicherter Diagnose behandelt der Arzt das Ulcus entweder mit einer Kombination mehrerer Antibiotika und einem Magenschutz bei Nachweis des Bakteriums Helicobacter pylori oder nur mit magenschonenden Medikamenten, wenn der Erreger nicht vorhanden ist. In äußerst seltenen Fällen kommt eine Operation als Therapie infrage.
ICD-10-GM-2020 K25
Was versteht die Medizin unter einem Magengeschwür?
Das Ulcus ventriculi ist ein Schleimhautdefekt, der aufgrund der Verdauungssäfte entsteht. Neben Geschwüren im Magen zählen auch solche im Zwölffingerdarm, also der auf den Magen folgende Abschnitt des Dünndarms, zu den verdauungsbedingten Ulcera. Der entscheidende Unterschied ist die Lokalisation der Geschwüre, denn beiden liegt ein Ungleichgewicht der Magensäure- und Schleimhautproduktion zugrunde.
Dieses kann sowohl durch eine Infektion mit dem Bakterium Helicobacter pylori, gewissen Medikamenten, Stress oder anderen Lebensstilfaktoren entstehen und geht meist mit klassischen Symptomen wie Magenschmerzen, Appetitlosigkeit und Übelkeit einher.
Bei Betrachtung eines Magengeschwürs stellt der Mediziner einen meist flachen Defekt fest, der in chronischen Fällen narbige Ränder aufwerfen kann. Beschädigt ist dabei die Magenschleimhaut, die im gesunden Falle eine Art Schutzwand vor der ätzenden Magensäure bildet.
Wie häufig ist ein Magengeschwür und wer ist davon betroffen?
Rund 50 von 100.000 Menschen erkranken jährlich an einem Magengeschwür. Hierbei ist die Verteilung zwischen Männern und Frauen gleich, jedoch ist ein Anstieg der Krankheitsfälle ab dem 40. Lebensjahr bemerkbar. Ebenso tritt das Zwölffingerdarmgeschwür eher im mittleren bis höheren Alter auf, allerdings erkranken Männer daran ungefähr dreimal häufiger als Frauen.
Mit circa 150 jährlichen Neuerkrankungen auf 100.000 Personen, ist letzteres dreimal häufiger als das Magengeschwür und damit die häufigste Erkrankung des Verdauungssystems. Dies ist deshalb relevant, da der Arzt meist dieselben verursachenden Faktoren bei beiden Geschwüren diagnostizieren kann, mit den gleichen Medikamenten behandelt und sie aus diesem Grund häufig als Magen-Zwölffingerdarm-Geschwüre zusammenfasst.
Was sind die Symptome bei einem Magengeschwür?
Das Kardinalsymptom, also das Symptom, das die meisten Betroffenen beschreiben und dem Arzt zur Diagnose verhilft, ist ein brennender oder drückender Schmerz im Oberbauch. Der Arzt sollte bei einem Patientengespräch danach fragen, ob Nahrungsaufnahme die Schmerzen lindert oder verschlimmert. Dadurch kann er schon gut zwischen Zwölffingerdarm- und Magengeschwür differenzieren. Klassischerweise klagen Personen mit einem Magenulkus von starken Bauchschmerzen kurz nach dem Essen. Das Duodenalgeschwür hingegen verursacht meist einen Nüchternschmerz, der oftmals direkt nach einer Mahlzeit geringer ausgeprägt ist. Auch Schmerzen in der Nacht verweisen eher auf zweiteres.
Weiters können auch Übelkeit, ein Druck- oder Völlegefühl, wiederkehrendes Sodbrennen sowie Appetitlosigkeit Hinweise auf ein Ulcus ventriculi sein. Jedoch muss nicht jeder Patient Symptome präsentieren, denn ungefähr ein Drittel aller Betroffenen bemerken ihr Geschwür erst durch Komplikationen. Zu dieser Gruppe zählen vor allem Ulcera, die durch eine längere Einnahme von NSAR, also klassischen Schmerzmitteln wie Aspirin oder Ibuprofen, entstehen, da hierbei die schmerzlindernde Wirkung der Medikamente auch die Bauchschmerzen überdecken kann.
Welche Ursachen hat ein Magengeschwür?
Grundsätzlich teilt man Magengeschwüre in zwei Gruppen: Solche mit Helicobacter pylori Nachweis und solche ohne. Rund 75 Prozent aller Magengeschwüre und circa 99 Prozent der Duodenalgeschwüre sind auf das genannte Bakterium zurückzuführen. Dabei handelt es sich um ein stäbchenförmiges Bakterium, das ungefähr bei jedem zweiten Menschen über dem Alter von 50 Jahren nachweisbar ist, wobei es bei den meisten Infizierten keine Beschwerden verursacht.
Da es das saure Milieu des Magens, das durch die Magensäure entsteht, nicht gut verträgt, heftet es sich eng an die Magenschleimhaut an und bildet ein Enzym namens Urease, das die umliegende Säure neutralisiert. Durch Bakterientoxine, die das Helicobacter pylori ausschüttet, kommt es häufig zu einer Magenentzündung, einer Gastritis.
Hauptsächlich von dem Entzündungsgeschehen betroffen sind dabei die Magenschleimzellen, die die schützende Magenschleimhaut aufbauen und erhalten. Verringert sich nun deren Aktivität, kommt es zu einem verhältnismäßigen Überschuss der Magensäure gegenüber der Schleimhaut. Dies resultiert darin, dass nun die Säure den Magen stellenweise zu verdauen beginnt und demnach eine Läsion in der Magenwand hinterlässt.
Lässt sich keine Helicobacter pylori-Infektion bei einem Magengeschwür nachweisen, sollte der Arzt nach den aktuell eingenommenen Medikamenten fragen. Denn die sogenannten nichtsteroidalen Antirheumatika (NSAR), dazu gehören die häufig verschriebenen Schmerzmittel Aspirin, Ibuprofen, Mexalen und Voltaren, wirken über die Hemmung eines Enzyms namens Cyclooxygenase.
Dieses Enzym hat vielfältige Auswirkungen im Körper, unter anderem bildet es Prostaglandine, die beispielsweise das Schmerzempfinden steigern. Demnach ist die Hemmung der Prostaglandin-Produktion schmerzlindernd, weshalb ein Arzt NSAR gerne für leichte bis mittelschwere Schmerzen aller Art verschreibt. Jedoch steigern die Prostaglandine beim Gesunden die Produktion der Magenschleimwand, weshalb eine Hemmung davon ebenfalls zu einem Ungleichgewicht von Schleimhaut- und Säureproduktion führt. Das Risiko einer Ulcusentwicklung steigt vor allem bei längerer Schmerzmitteleinnahme sowie bei einer Kombination mit Kortison.
In seltenen Fällen kann auch eine körpereigene Säureüberproduktion ursächlich für die Entstehung eines Magengeschwürs sein. Diese kann beispielsweise genetisch, durch eine Nebenschilddrüsenüberfunktion oder einen Bauchspeicheldrüsenkrebs bedingt sein. Weiters übt sich Stress, ein hoher Kaffee-, Alkohol- oder Zigarettenkonsum und scharfes Essen negativ auf die Schleimhautschutzfunktion aus.
Welche Risikofaktoren begünstigen das Entstehen eines Magengeschwürs?
Neben einigen genetischen Anlagen, bei denen die Träger zur Ausbildung von Magengeschwüren neigen, entdeckten Forscher auch ein gehäuftes Auftreten von peptischen Ulcera bei Personen mit der Blutgruppe 0. Vermutlich hängt dies mit gewissen Zuckermolekülen, die gehäuft in der Magenschleimhaut dieser Menschen zu finden sind, zusammen.
Außerdem steht ein höheres Alter mit einem stark erhöhten Geschwürrisiko in Verbindung, weshalb die meisten Betroffenen 40 Jahre oder älter sind. Hatte eine Person schon einmal ein Magengeschwür, steigert sich weiters das Risiko für ein erneutes Ulcus.
Welche Komplikationen können bei einem Magengeschwür auftreten?
Entdeckt der Arzt ein Magengeschwür nicht rechtzeitig, zeigt der Betroffene keine typischen Symptome oder wirkt die Behandlung nicht ausreichend, kann es zu einigen Komplikationen durch ein Ulcus ventriculi kommen. Die häufigste ist die akute oder chronische Blutung, sie betrifft circa jeden fünften Erkrankten. Diese zeigt sich meist durch Blut im Stuhl, das jedoch durch die Magensäure und die weitere Verdauung schwarz gefärbt ist. Der Patient berichtet dann von schwarzem Stuhl, auch Teerstuhl oder Meläna genannt.
In einigen Fällen, vor allem bei starken, akuten Blutungen, kann es zum Erbrechen von Blut (Hämatemesis) kommen. Bei einem Blutungsgeschehen sollte der Arzt eine Notfallmagenspiegelung mit Unterbindung der Blutungsquelle in Erwägung ziehen, da die Patienten sonst im schlimmsten Falle verbluten.
Eine weitere akut lebensbedrohliche Komplikation eines Magengeschwürs, die ungefähr fünf Prozent der Erkrankten betrifft, ist eine Perforation. Dabei reißt die Magenwand an der Stelle des Ulcus durch und eine Verbindung zwischen Magen und dem Bauchraum entsteht. Durch die austretenden Speisereste, Magensäure, Bakterien und Verdauungsenzyme besteht die Gefahr einer gefürchteten Bauchfellentzündung (Peritonitis).
Ein Patient mit einem Magendurchbruch verspürt entweder schlagartig enorme Schmerzen in der Magengrube oder der Schmerz hört in seltenen Fällen plötzlich komplett auf. Der Bauch des Patienten zeigt sich dabei angespannt und druckempfindlich, was gemeinsam mit einem Röntgenbild, auf dem der Radiologe Luft im Bauchraum erkennt, zur Diagnose führt. Ist diese gestellt, muss ein Operateur sofort den Durchbruch verschließen, um dem Patienten das Leben zu retten.
Eine weitere Komplikation stellt die Magenverengung dar. Hierbei verengt sich der Magenausgang (Antrum) durch die gebildeten Narben eines Magengeschwürs, was den Weitertransport von Nahrung erschwert. Daraus resultieren ein Gewichtsverlust, häufiges Erbrechen, Appetitlosigkeit und Störungen im Wasser- und Elektrolythaushalt.
In manchen Fällen folgt der Narbenbildung auch eine Pylorusinsuffizienz, also einer unzureichenden Schließmuskelfunktion. Dadurch kann Dünndarminhalt und Gallenflüssigkeit zurück in den Magen fließen, was meist eine chronische Magenentzündung zur Folge hat.
In circa drei bis fünf Prozent der Fälle kann ein chronisches Magengeschwür in ein Magenkarzinom entarten, wobei besonders die Infektion mit dem H. pylori eine entscheidende Rolle zu spielen scheint.
Wie diagnostiziert der Arzt ein Magengeschwür?
Die gesicherte Diagnose eines Magengeschwürs kann der Arzt meist erst durch eine Magenspiegelung (Gastroskopie) stellen. Um diese zu veranlassen, führt er mit dem Patienten zuerst ein ausführliches Gespräch, wobei er besonders auf Schmerzmodalitäten wie die Dauer, Qualität oder Auftrittszeitpunkt des Schmerzes und den Lebensstil (z.B. Kaffee-, Alkohol-, Zigarettenkonsum, NSAR-Einnahme) eingeht.
Danach folgt eine körperliche Untersuchung mit Abtasten des Bauches. Meist stellen sich Magengeschwüre und Magenentzündungen als druckschmerzhaft in der Tastuntersuchung dar, in besonders schweren Fällen oder auch beim Magendurchbruch verspürt der Arzt eine reflektive Anspannung der Bauchdecke (Abwehrspannung) beim Tasten. Darauf folgt eine Ultraschalluntersuchung, um andere Ursachen der Bauchschmerzen, die beispielsweise durch die Leber oder Gallenblase bedingt sein können, auszuschließen.
Um jedoch den Zustand des Magens genauer begutachten zu können, muss eine Magenspiegelung stattfinden, wobei der Untersucher ein Endoskop, also eine kleine Kamera, über den Mund in die Speiseröhre und schließlich in den Magen bis in den Beginn des Zwölffingerdarms einbringt. Dort kann er etwaige Läsionen feststellen und Gewebeproben entnehmen. Diese Proben sind notwendig für den histologischen Ausschluss eines Magenkarzinoms, das rein optisch nicht unterscheidbar von einem Ulcus ist.
Außerdem kann der Arzt eine mögliche Helicobacter pylori Infektion unter dem Mikroskop erkennen, wonach sich die weitere Therapie richtet. Eine weitere Möglichkeit für den H. pylori Nachweis ist der sogenannte 13C-Atemtest. Da das Bakterium nämlich mit dem Enzym Urease Harnstoff in Kohlendioxid und Ammoniak spaltet, kann man diesen Effekt für diagnostische Zwecke ausnutzen. Dafür trinkt der Betroffene eine Flüssigkeit, die speziell markierten 13C-Harnstoff enthält, der beim Vorhandensein des Bakteriums in 13C-Kohlendioxid gespalten wird. Diesen kann ein Gerät schließlich in der Ausatemluft messen. Der Atemtest dient hauptsächlich der Verlaufskontrolle einer antibiotischen Eradikationstherapie des Helicobacter pyloris.
Findet sich weder eine bakterielle noch eine medikamentöse Ursache des Geschwürs, kann eine Blutuntersuchung Klarheit verschaffen. Dabei legt der Doktor ein besonderes Augenmerk auf Nebenschilddrüsenwerte und den Gastrinspiegel, um Störungen dieser Systeme als Ursache auszuschließen. Mit der Blutuntersuchung kann der Arzt außerdem durch gewisse Werte (CRP, hohe Anzahl weißer Blutkörperchen) ein Entzündungsgeschehen erkennen. Weiters kann eine hierdurch diagnostizierte Blutarmut auf eine akute oder chronische Blutung hinweisen.
Wie behandelt der Arzt ein Magengeschwür?
Die Behandlung eines Ulcus ventriculi richtet sich nach der jeweiligen Ursache. Liegt eine Helicobacter Infektion vor, verschreibt der Arzt eine Kombination aus mehreren Antibiotika, die etwa eine Woche lang einzunehmen sind. Zusätzlich soll der Patient sogenannte Protonenpumpenhemmer, besser bekannt als Magenschutz, zu sich nehmen, da diese die Säureproduktion verringern und dem Magen dadurch eine schnellere Ausheilung ermöglichen.
Am Ende der Therapie findet eine Erfolgskontrolle statt, wobei der Arzt untersucht, ob noch Helicobacter pylori nachweisbar ist. In 90 Prozent der Fälle ist die sogenannte Eradikationstherapie erfolgreich und die Patienten bleiben beschwerdefrei. Gelingt die Antibiose nicht, kommt es bei acht von zehn Patienten zu erneuten Ulcera.
Ist das Magengeschwür H. pylori negativ, erfolgt die Therapie nur durch die Gabe von Protonenpumpenhemmer oder andere säurehemmenden oder -neutralisierenden Medikamenten. Dadurch verbessert sich die Symptomatik der Patienten und das Geschwür kann durch die geringere Säurekonzentration besser und rascher ausheilen.
Ist die Einnahme von NSAR ursächlich beteiligt, sollte der Arzt eine Alternativtherapie zu den Schmerzmitteln, wie z.B. Paracetamol, verschreiben oder sie – wenn dies möglich ist – absetzen. Auf jeden Fall sollte der Patient jedoch Kaffee, scharfes Essen, Zitrusfrüchte, Alkohol und Zigaretten zumindest während der Therapie meiden, da diese Substanzen das Abheilen des Magengeschwürs erschweren.
In äußerst seltenen Fällen findet heutzutage eine Operation als Therapie eines peptischen Ulcus statt. Meist erfolgt dies in Zuge von Komplikationen, beispielsweise bei einem Magendurchbruch.
Was kann ich zusätzlich gegen ein Magengeschwür tun?
Nachdem der individuelle Lebensstil eine tragende Rolle in der Entstehung von Magengeschwüren spielt, gibt es einige Modifikationen, die neben der medikamentösen Therapie zu einer raschen Genesung verhelfen. Dazu zählt einerseits die Vermeidung von Zigaretten, Alkohol, Kaffee, scharfem Essen und Zitrusfrüchten, da all diese Stoffe den Magen reizen. Zusätzlich sollte der Erkrankte sein Stresslevel reduzieren. Dazu können Meditation, Yoga oder individuelle Stress-Coping-Mechanismen behilflich sein. In jedem Falle unterstützt eine gesunde und entspannte Psyche den Heilungsprozess eines Magengeschwürs.
Wie ist die Prognose bei einem Magengeschwür?
Grundsätzlich ist die Prognose bei einem passend therapierten Magengeschwür sehr gut. Die Wahrscheinlichkeit sich nach einer erfolgreichen Eradikationstherapie erneut mit dem Helicobacter pylori zu infizieren, ist gering, dadurch ist die Rezidivrate bei dieser Ulcusart niedrig.
Ist das Magengeschwür durch Medikamenteneinnahme entstanden, kann nach Ausheilung ein erneutes Geschwür auftreten, wenn die NSAR-Therapie wieder aufgenommen wird. Kann der Patient auf ein anderes Medikament umsteigen oder das auslösende Mittel absetzen, ist seine Prognose ebenfalls sehr gut und das Risiko, ein weiteres Geschwür zu entwickeln, gering.
Bei Betroffenen, die aufgrund ihres Lebensstils an einem peptischen Ulcus erkranken, hängt die Prognose von den persönlichen Modifikationen ab. Verringert der Erkrankte sein Stresslevel und stellt seinen Lebensstil der Empfehlung des Arztes entsprechend um, besteht auch hier eine geringe Rezidivrate. Geschehen diese Lebensstiländerungen jedoch nicht, ist es sehr wahrscheinlich, dass sich der Patient immer wieder mit Ulcusbeschwerden beim Arzt vorstellt.
Bei einem chronischen Magengeschwür, das entweder nicht oder nur unzureichend behandelt wird, besteht das Risiko einer Blutung, Perforation oder eines Magenkarzinoms. Aus diesem Grund sollte der behandelnde Arzt jedes Magengeschwür therapieren und den Erfolg nach einigen Wochen mithilfe einer Gastroskopie kontrollieren.
Wie kann ich einem Magengeschwür vorbeugen?
Ähnlich wie bei der nicht-medikamentösen Therapie eines Magengeschwürs gilt ein gesunder Lebensstil auch als vorbeugend. Hierfür sind magenreizende Substanzen (scharfes Essen, Alkohol, Kaffee, Zigaretten…) zu meiden und Entspannungsmöglichkeiten wie Sport, Yoga, Meditation oder Ähnliches in den Alltag zu integrieren.
Weiters ist eine Minimierung der NSAR-Einnahme, wenn dies im individuellen Krankheitsfall möglich ist, eine Vorbeugemaßnahme. Muss ein Patient jedoch, beispielsweise im Zuge einer rheumatischen Erkrankung, regelmäßig und über längere Zeit diese Schmerzmittel einnehmen, könnte er zusätzlich einen Magenschutz verwenden. Dies sollte er jedoch immer mit dem behandelnden Arzt besprechen und gemeinsam mit diesem eine magenschonende Lösung finden.
Nachdem ein Großteil der Magengeschwür-Betroffenen eine H. pylori Infektion vorweist, wäre eine Vermeidung dieses Bakteriums ebenfalls als Vorbeugung geeignet. Nachdem aber der Ansteckungsweg bis jetzt noch nicht vollständig erforscht ist, kann einer Infektion dementsprechend nicht komplett entgangen werden. Jedoch vermuten Experten, dass meist eine Schmierinfektion mit dem Bakterium stattfindet. Deshalb ist ein hygienischer Umgang mit Fäkalien oder Erbrochenem in jedem Fall ein Muss. Außerdem scheint das Trinkwasser eine Rolle in der Ansteckungskette mit dem Helicobacter zu spielen. Dies spiegelt sich darin wider, dass in Entwicklungsländern tendenziell mehr Menschen das Bakterium in sich tragen.
Übernimmt die Krankenkasse die Kosten für die Behandlung eines Magengeschwürs?
Grundsätzlich bezahlt die Krankenkasse jegliche ambulanten und stationären Behandlungen eines Magengeschwürs. Jedoch kann bei den verschriebenen Medikamenten ein Restbetrag anfallen, der sich meist um die zehn Euro beläuft. Genauere Details solltest Du mit dem Arzt beziehungsweise der jeweiligen Krankenkasse abklären.

Über den Autor: Dr. med. Benjamin Gehl
Facharzt für Plastische, Ästhetische und Rekonstruktive Chirurgie
Als Facharzt für plastische, ästhetische und rekonstruktive Chirurgie liegt die Leidenschaft von Dr. Gehl schon immer im Bereich der medizinischen Contentproduktion.
Aufgrund seiner Ausbildung, einer langjährigen Einsatzzeit in der rekonstruktiven und plastischen Chirurgie, sowie zahlreichen Auslandseinsätzen in Indien, Afrika und Amerika weiß er, welche Techniken und Behandlungen für medizinische Indikationen international Anwendung finden und State of the art sind.
Weiterhin beschäftigt er sich täglich mit neuen Trends und Techniken in der operativen und nicht-operativen Chirurgie. Fortbildungen sowie Studien zählen genauso zu seiner Leidenschaft wie die Veröffentlichung wissenschaftlicher Arbeiten zu den neuesten fachspezifischen Themen.
Bitte beachte, dass sämtliche zur Verfügung gestellten Inhalte zu den einzelnen Behandlungen, Abläufen, Preisen etc. generelle Informationen sind und je nach Ärzt*in und individuellem Fall und Ausgangslage variieren können.
Für genauere Auskünfte frag bitte direkt bei dem/der von Dir ausgewählten Ärzt*in an.
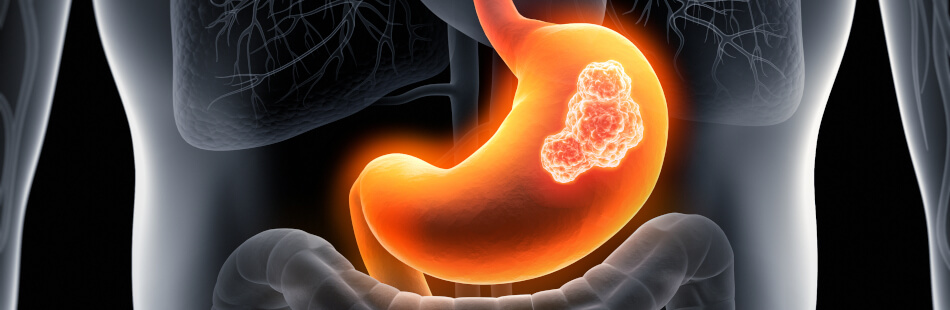






Das Magengeschwür, auch Magenulkus, peptisches Geschwür oder Ulcus ventriculi genannt, ist eine der häufigsten Magen-Darm-Erkrankungen in unseren Breitengraden. Darunter versteht der Mediziner einen Schleimhautdefekt der Magenwand, der oftmals zu Magenbeschwerden führt. Wie diese Läsion entsteht, welche Beschwerden der Patient zeigen kann sowie Therapiemöglichkeiten und weitere Informationen über das Magengeschwür findest Du im folgenden Text.
AUTOR
Dr. med. Benjamin Gehl
Medizinischer Experte
CO-AUTOR
Leonie Müller
Online-Redaktion
Dieser Text wurde nach höchsten wissenschaftlichen Standards verfasst und von Medizinern geprüft.
Zuletzt aktualisiert: 19. Juli, 2023